Как лечить ревматизм сердца: Хронический и острый ревматизм. Симптомы и лечение ревматизма.
Ревматизм у детей и взрослых: симптомы, лечение, профилактика
Терапевт-участковый
Аблязов
Иршат Равилевич
Стаж 22 года
Терапевт-участковый высшей категории. Член Российского научного медицинского общества терапевтов.
Записаться на прием
Это заболевание известно медикам в течение многих столетий, однако изначально считалось, что оно поражает преимущественно суставы. С точки зрения современной медицины ревматизм представляет собой системный воспалительный процесс инфекционно-аллергического характера, поражающий соединительные ткани с локализацией преимущественно в оболочках сердца и сосудах. С развитием заболевания возможна деформация сердечных клапанов, развитие сердечной недостаточности и порока сердца.
Что это за болезнь
Основной причиной ревматизма является респираторная стрептококковая инфекция. Как правило, заболеванию предшествуют ангина, тонзиллит, фарингит, скарлатина и т.
Антитела обнаруживают возбудителей инфекции по определенным белковым молекулам, но эти же белки у некоторых людей присутствуют в соединительной ткани сердца и сосудов. В итоге противострептококковые антитела атакую собственные ткани, вызывая в них воспалительный процесс.
Наиболее часто медики обнаруживают ревматизм у детей школьного возраста. Взрослые и дошкольники заболевают намного реже. Болезнь поражает девочек в три раза чаще, чем мальчиков. У детей младше трех лет она практически не встречается.
Как распознать заболевание
Внешние признаки ревматизма многообразны, а течение болезни может быть острым, подострым, затяжным или рецидивирующим.
Через две-три недели к перечисленным симптомам ревматизма добавляются признаки, свидетельствующие о поражении тканей сердца. Разнообразные проявления в виде болей, локализованных в области сердца, ускоренного сердцебиения, одышки регистрируются у 70-80% пациентов. Заболевание поражает все оболочки сердца либо некоторые из них. Наиболее часто воспалительный процесс охватывает ткани миокарда и эндокарда, реже – с вовлечением перикарда.
Практически у всех пациентов отмечается астенический синдром, включающий быструю утомляемость, вялость, ощущение недомогания.
Примерно у 10% больных в наиболее острой фазе заболевания на коже появляется аннулярная сыпь – кольцеобразные высыпания розового цвета, не выступающие над поверхностью. Очень редко воспалительный процесс охватывает другие органы – легкие, почки, печень и др. В основном это случается при наиболее тяжелой форме болезни.
Чем опасен?
В случае тяжелого, затяжного или рецидивирующего течения болезни у пациента могут развиваться осложнения ревматизма. Как правило, они проявляются в виде нарушения сердечно-сосудистой функции. Это мерцательная аритмия, недостаточность кровообращения, миокардиосклероз, пороки сердца и др. Результатом могут стать тромбоэмболии разных органов, полостные спаечные процессы плевры или перикарда. При тромбоэмболии магистрального сосуда или декомпенсированном пороке сердечной мышцы возможен летальный исход.
Медицинские диагностические методы
Для диагностики ревматизма обычно пациенту назначают:
- ЭКГ, чтобы выявить нарушения сокращательного ритма сердца;
- рентгенограмму сердца, с помощью которой выявляют изменение конфигурации тканей сердца и признаки снижения его сократительной функции;
- УЗИ сердца или ЭхоКГ для выявления пороков;
- лабораторные исследования, результаты которых показывают наличие стрептококковой инфекции, воспалительного процесса и иммунную патологию.

Согласно общепринятому диагностическому правилу, наличие заболевания подтверждается выявлением двух больших критериев или двух малых и одного большого критерия ревматизма.
Как лечить?
Поскольку заболевание носит системный характер, лечение ревматизма осуществляется под строгим контролем медицинских специалистов. Как правило, применяется комплексная терапия, основными целями которой становятся подавление инфекции, прекращение воспалительного процесса и предупреждение или лечение сердечно-сосудистых патологий. Терапия состоит из трех этапов.
- Стационарное лечение. Оно включает медикаментозную терапию – прием нестероидных противовоспалительных средств, антибиотикотерапию, другие назначения в зависимости от симптоматики. При необходимости для устранения очага хронической инфекции могут быть удалены миндалины, но не ранее, чем спустя 2-3 месяца после начала болезни. Кроме того, пациенту назначают лечебное питание и ЛФК.
 Специальные диеты при ревматизме предполагают дробное питание (не реже 5-6 приемов пищи в день), повышенное содержание белков и минимум углеводов, свежие и обработанные овощи. Белковая пища представляет собой преимущественно рыбу, яйца и молочные продукты.
Специальные диеты при ревматизме предполагают дробное питание (не реже 5-6 приемов пищи в день), повышенное содержание белков и минимум углеводов, свежие и обработанные овощи. Белковая пища представляет собой преимущественно рыбу, яйца и молочные продукты. - Кардио-ревматический санаторий. Продолжается терапия, начатая в стационаре, к ней прибавляются дозированная физическая активность, прогулки, закаливающие и общеукрепляющие физиопроцедуры, диетическое питание.
- Диспансерное наблюдение. На этом этапе целью лечебных усилий становятся профилактические меры по предупреждению рецидивов и купированию процесса.
Своевременное выявление и адекватная терапия, как правило, приводят к полному выздоровлению пациентов.
Часто задаваемые вопросы
Можно ли лечить ревматизм народными средствами?
Не следует забывать, что ревматизм – это тяжелое системное заболевание, поражающее различные органы тела.
К какому врачу обратиться для лечения ревматизма?
При подозрении на ревматизм следует обратиться к кардиологу для обследования и постановки диагноза.
Как избежать развития болезни у детей
Мероприятия по профилактике ревматизма для здоровых детей включают:
- выполнение закаливающих процедур, обеспечение полноценного питания и режима дня;
- своевременное выявление и лечение острых стрептококковых инфекций и недопущение их перехода в хроническую фазу;
- медицинское наблюдение за детьми, родители которых страдают ревматизмом, либо часто подверженными стрептококковой инфекции.
симптомы, лечение, фазы, диагностика, причины, профилактика
Назад к списку Назад к списку
Ревматизм: симптомы, лечение, фазы, профилактика, причины
Ревматизм – болезнь соединительных тканей, связанная с воспалением органов и систем организма. Часто ревматизм связывают с болью суставов и ревматическим артритом, но это только часть симптомов заболевания. Ревматическая лихорадка поражает ткани сердечной мышцы, кожу, сосуды, мозг и нервную систему. Боли в суставах заглушают большинство симптомов, поэтому человек не ощущает других нарушений работы организма.
Часто ревматизм связывают с болью суставов и ревматическим артритом, но это только часть симптомов заболевания. Ревматическая лихорадка поражает ткани сердечной мышцы, кожу, сосуды, мозг и нервную систему. Боли в суставах заглушают большинство симптомов, поэтому человек не ощущает других нарушений работы организма.
Поражение суставов
Воспаления суставов при ревматизме выражаются тремя типами.
- Поражение крупных и средних суставов.
- Поражение суставов без серьезной деформации.
- Быстрая форма поражения суставов – боль переходит от одного сустава к другому.
Как правило, при ревматизме суставы не меняют форму, но могут опухнуть и увеличится в размерах. В результате нарушается подвижность и начинаются острые боли в руках и ногах.
Поражение сердечной деятельности
Нарушения работы сердца проявляются шумами, аритмией, тахикардией и снижением артериального давления, что приводит к сердечной недостаточности.
Поражение нервной системы
Нарушение координации, слабостью в мышцах, неконтролируемые движения тела могут является признаками поражения нервной системы при ревматизме. Болезнь может влияеть на психику и работу речевого аппарата.
Повреждение кожи и сосудов
Кожные патологии при заболевании ревматизмом выражаются покраснениями и раздражениями в виде округлых пятен. На руках и ногах возможны появления подкожных узелков, которые не причиняют болевых ощущений и могут пропасть даже без лечения.
Признаки ревматизма:
- повышение температуры;
- слабость, головокружение, отдышка;
- суставная боль в руках и ногах, отечность;
- боли в пояснице;
- двигательная ограниченность;
- боли и сдавливания в сердце;
- круглые красные пятна на коже;
- образования под кожей в районе суставов;
- нарушения речи.
Причины
Ревматическая лихорадка появляется в результате осложнений после перенесенной стрептококковой инфекции – ангина, отит, скарлатина и т. п. Ощутимые симптомы ревматизма появляются через 2 недели. Болезнь чаще выявляется у детей от 7 до 15 лет с наследственной предрасположенностью.
п. Ощутимые симптомы ревматизма появляются через 2 недели. Болезнь чаще выявляется у детей от 7 до 15 лет с наследственной предрасположенностью.
Развитию ревматизма способствуют:
- неправильное или неполное лечение стрептококковой инфекции;
- нехватка витаминов и полезных микроэлементов;
- аутоиммунные заболевания;
- переохлаждение организма.
Фазы
Ревматизм бывает в активной или неактивной фазе. Активная фаза подразумевает наличие острых воспалительных процессов. Характер болезни определяется продолжительностью. Выделяют формы:
- острая – болезнь 3 месяца или меньше;
- подострая – болезнь 3-6 месяцев;
- затяжная – болезнь дольше полугода;
- латентная – бессимптомная форма;
- рецидивирующая – проявляется периодически в виде хронической недостаточности внутренних органов.
Лечение
Ревматизм диагностируется на основе клинических и лабораторных показателей: оценка функциональных возможностей организма, исследование анализов, обследование с помощью приборов и инструментов. В зависимости от симптомов врач определяет методы диагностики:
В зависимости от симптомов врач определяет методы диагностики:
- анализ крови: общий, на С-реактивный белок, на уровень антител к стрептококку;
- гониомерия – технология оценки доктором подвижности суставов;
- изучение состояния и работы иммунной системы;
- исследование под микроскопом синовиальной жидкости из воспаленных суставов;
- биопсия синовиальной оболочки;
- МРТ и УЗИ суставов;
- ЭКГ и УЗИ сердца;
- эхокардиография;
- рентген грудной клетки;
- термография с помощью теплового видения.
В активной фазе заболевания рекомендуется соблюдать постельный режим, пока не пройдут симптомы. В период неактивной фазы необходимо снизить физическую активность и не нагружать суставы. Чтобы во время болезни не стимулировать иммунитет к активации врач назначает диету, исключающую употребление продуктов-аллергенов.
Профилактика
Предупредить развитие ревматизма можно на ранней стадии, поэтому при появлении симптомов необходимо обращаться к врачу-ревматологу, кардиологу или терапевту. При наличии стрептококковой инфекции стоит серьезно отнестись к лечению, чтобы не спровоцировать осложнения. Чтобы сохранить соединительные ткани здоровыми не переохлаждайте организм, избегайте контактов с больными ангиной и укрепляйте иммунитет по рекомендациям доктора. Способы медикаментозной профилактики можно уточнять у лечащего врача.
При наличии стрептококковой инфекции стоит серьезно отнестись к лечению, чтобы не спровоцировать осложнения. Чтобы сохранить соединительные ткани здоровыми не переохлаждайте организм, избегайте контактов с больными ангиной и укрепляйте иммунитет по рекомендациям доктора. Способы медикаментозной профилактики можно уточнять у лечащего врача.
Профилактика ревматических поражений сердца
Ревматизмом длительное время называли все поражения опорно-двигательного аппарата: позвоночника, суставов, связок, мышц. В последние десятилетия понятие «ревматизм» заменил термин «ревматические болезни», а «ревматизмом» называют самостоятельное заболевание.
Ревматизм или общемировой термин «острая ревматическая лихорадка» – самостоятельное инфекционно-аллергическое заболевание, при котором происходит воспаление соединительной ткани, которая есть во всех тканях и системах организма. В первую очередь вовлекаются в процесс сердце, кровеносные сосуды и суставы.
Причина ревматизма – наличие в организме особых бактерий бета-гемолитических стрептококков группы А и определенных дефектов иммунной системы. Стрептококки могут вызвать ангину (тонзиллит), фарингит, лимфаденит. Когда стрептококк попадает в организм, иммунная система начинает бороться с ним, вырабатывает специфические антитела. Эти антитела, при наличии дефектов иммунной системы у людей склонных к ревматизму, атакуют не только стрептококки, но и клетки собственного организма, преимущественно в сердце и суставах.
Проявления ревматизма
После перенесенного стрептококкового воспаления верхних дыхательных путей, часто протекающего нетипично и скрытно, «запускается» инфекционно-аллергический процесс в соединительной ткани. С наступлением эры применения антибиотиков, в последние десятилетия редко стало наблюдаться бурное начало заболевания, даже называемое ранее за агрессивность проявлений «ревматической атакой». Для нее характерно повышение температуры до 39-40 градусов, выраженные боли в суставах, проявления сердечной недостаточности в виде тяжелого эндомиокардита, различные кожные и неврологические изменения.
Для нее характерно повышение температуры до 39-40 градусов, выраженные боли в суставах, проявления сердечной недостаточности в виде тяжелого эндомиокардита, различные кожные и неврологические изменения.
В настоящее время ревматизм протекает в легкой форме, с мигрирующими болями в суставах, незначительным повышением температуры тела, чаще в вечерние часы, покалыванием в области сердца, чувством нехватки воздуха, общей слабостью. Такое состояние длительное время может расцениваться больными, как «переутомление», «грипп». Для ревматизма характерно длительное, многолетнее течение с обострениями в весенне-осенние периоды, а также после переохлаждений, инфекционных заболеваний, других состояний с нагрузкой на иммунитет. Интервалы между приступами ревматизма у всех разные и могут составлять от пары месяцев до нескольких лет.
Ревматическое поражение сердца – наиболее опасное из всех проявлений ревматизма. Даже при легком течении ревматизма воспаление влияет на сердечные клапаны. Клапаны сердца являются важнейшим приспособлением организма, обеспечивающим правильное движение крови всегда в одном направлении. При ревматизме происходит постепенное сморщивание, потеря эластичности, сращение створок или разрушение клапанов, что приводит к развитию клапанного порока сердца и постепенному нарушению кровообращения во всем организме. Несмотря на хорошее самочувствие и видимое «выздоровление» ревматический процесс в сердце незаметно продолжается. Пик первичного поражения клапанов приходится на возраст 12-25 лет. На формирование выраженного порока сердца уходит ещё в среднем от 5 до 15 лет.
Даже при легком течении ревматизма воспаление влияет на сердечные клапаны. Клапаны сердца являются важнейшим приспособлением организма, обеспечивающим правильное движение крови всегда в одном направлении. При ревматизме происходит постепенное сморщивание, потеря эластичности, сращение створок или разрушение клапанов, что приводит к развитию клапанного порока сердца и постепенному нарушению кровообращения во всем организме. Несмотря на хорошее самочувствие и видимое «выздоровление» ревматический процесс в сердце незаметно продолжается. Пик первичного поражения клапанов приходится на возраст 12-25 лет. На формирование выраженного порока сердца уходит ещё в среднем от 5 до 15 лет.
Лечение ревматизма
Основная задача – подавить стрептококковую инфекцию, вызывающую развитие болезни и провоцирующую её многочисленные осложнения, главное – предупреждение развития порока сердца. Сформированные пороки сердца лечат в зависимости от степени их выраженности, наличия сердечной недостаточности, поражения клапанов. При тяжелом пороке необходимо проведение операции на сердечных клапанах: пластика или протезирование пораженного клапана.
При тяжелом пороке необходимо проведение операции на сердечных клапанах: пластика или протезирование пораженного клапана.
Профилактика ревматизма
Важнейшей мерой профилактики ревматизма является борьба против «стрептококкового окружения». Немалую роль играет в этом отношении регулярная уборка помещений, гигиена одежды, хорошая вентиляция и освещение помещений солнцем. Солнечные лучи способствуют естественной «дезинфекции» помещений, губительно действуют на многие виды болезнетворных микроорганизмов, в том числе, на стрептококков. Солнечные лучи повышают и устойчивость организма к различным простудным заболеваниям. Напоминаем всем давно известное выражение: «Куда редко заглядывает солнце, туда часто приходит врач». Повышает устойчивость к температурным колебаниям, простудным заболеваниям закаливание организма, регулярно проводимое в период между обострениями заболевания. В любом возрасте необходимо одеваться с учетом погодных изменений: правильно выбирать одежду и обувь, закрывать голову и шею, держать ноги теплыми и сухими, чаще вспоминать при выборе одежды английскую поговорку: «Не бывает плохой погоды, бывает только плохая одежда».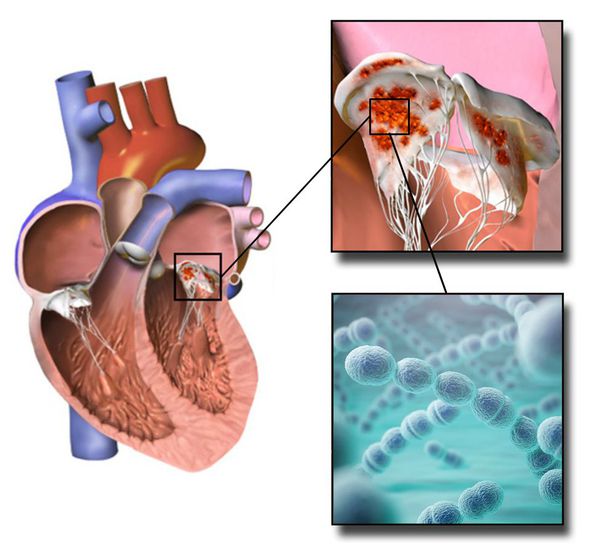
Всем членам семьи надо провести полную ликвидацию очагов инфекции в организме: кариозные зубы, воспалительные заболевания ушей, носовых полостей, носоглотки могут привести к ревматизму и его повторным осложнениям. При появлении гриппа или ангины необходимо немедленно обращаться к врачу, проводить полноценное лечение до излечения. При частых, повторных ангинах с возникновением сердечных осложнений, по рекомендации врача, должна быть произведена операция – удаление нёбных миндалевидных желёз.
Питание для больного ревматизмом должно быть разнообразным, высококалорийным, богатым витаминами, особенно, С и В1, способствующим восстановлению силы сердечной мышцы.
Основные правила по предотвращению повторных ревматических атак указаны учеными Института Ревматологии РАМН в «Книге для больных ревматическими заболеваниями»:
– Поддерживать постоянную связь с лечащим врачом;
– Выполнять указания врача по распорядку дня, закаливанию, физическим тренировкам, лечению, и по возможности избегать участия в тех спортивных играх, соревнованиях, турпоходах, которые не разрешены врачом;
– При любом остром заболевании или ухудшении самочувствия сразу обращаться к врачу, а не заниматься самолечением;
– Вовремя лечить больные зубы, хронические воспаления миндалин или глотки;
– Своевременно проводить положенную профилактическую антибиотикотерапию.
Информацию подготовила зав. кабинетом медицинской профилактики, врач-ревматолог высшей квалификационной категории Шабардина С.В.
Причины, симптомы и лечение ревматизма у детей и взрослых — клиника «Добробут»
Главная
Медицинская библиотека Добробут
Дата публикации: 2020-09-22
Причины, симптомы и лечение ревматизма
Ревматизм – системное заболевание, которое чаще всего локализуется в сердечной оболочке. Ревматизм сердца у взрослых диагностируется крайне редко, чаще он присущ подросткам в возрасте 15 лет. Но патология может развиться и во вполне сформировавшемся организме – суставной ревматизм диагностируется достаточно часто.
Причины и симптомы развития
Ревматизм – это заболевание, которое развивается после попадания в организм человека стрептококка. Такое происходит не с каждым. Все зависит от состояния иммунной системы конкретного больного и выполнения назначений по лечению той или иной инфекции. Причины суставного ревматизма могут крыться и в частых травмах, чрезмерных нагрузках на опорно-двигательный аппарат, лишнем весе. Продукты деятельности стрептококка, попадая в ослабленные суставы, сразу же активно действуют.
Причины суставного ревматизма могут крыться и в частых травмах, чрезмерных нагрузках на опорно-двигательный аппарат, лишнем весе. Продукты деятельности стрептококка, попадая в ослабленные суставы, сразу же активно действуют.
Выявить развитие рассматриваемого заболевания на ранней стадии крайне тяжело. Дело в том, что симптомы ревматизма суставов могут быть идентичны признакам простуды или гриппа:
- периодическое повышение температуры тела;
- суставы немного опухают, могут становиться болезненными при ощупывании;
- присутствует постоянная усталость и сонливость.
Если патология проявилась после банальной простуды, то такие симптомы могут быть приняты за возврат болезни. И только через пару недель начнут проявляться специфические признаки ревматизма у детей и взрослых: начинает распространяться отечность на мелкие суставы, периодически возникает необъяснимая боль в грудной клетке. Если на этом этапе больной обращается к врачу, то специалист при прослушивании сердцебиения может отметить звуки трения перикарда – это означает, что болезнь локализуется в сердечной оболочке.
Диагностика ревматизма может быть построена и на присутствии более редких симптомов:
- частые носовые кровотечения;
- на коже появляются мелкие розовые высыпания;
- отмечаются боли в области анатомического расположения печени, а именно – правое подреберье.
Эти симптомы встречаются только в 10% всех обращений пациентов и означают, что больной должен быть немедленно госпитализирован для прохождения серьезного, достаточно длительного лечения.
Общие принципы лечения ревматизма
Уточнить диагноз помогут специфические анализы на ревматизм. Они не только подтвердят предположения специалистов, но и укажут на истинную степень развития патологии. Назначения медикаментов делаются в индивидуальном порядке, но существует и общая схема терапии:
- Антибиотик пенициллинового ряда. Чаще всего выбирается Бициллин, который инъекционно вводится в организм курсом до двух недель. Симптомы заболевания исчезают после 5-6 инъекций, но прекращать терапию нельзя, так как имеется высокий риск их возврата.
 Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма.
Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма. - Аспирин. Рассматриваемое заболевание всегда сопровождается сильными болями, а этот лекарственный препарат способен быстро их купировать и снизить интенсивность отечности суставов. В первые 10-14 дней лечения ревматизма Аспирин назначается в максимально допустимой суточной дозировке, а затем его принимают еще в течение 30 дней, но уже по 2 г в сутки.
Аспирин имеет достаточно много противопоказаний к назначению: беременность, различные патологии желудка и кишечника, период кормления ребенка грудью, повышенная ломкость сосудов, гемофилия, неустойчивое артериальное давление.
В редких случаях лечение ревматизма подразумевает назначение преднизолона – это гормональный препарат, который вводится в организм в максимально допустимых количествах. Целесообразно применять это средство только в случае тяжелого течения болезни, когда необходимо срочно снять симптомы и остановить прогрессирование патологического процесса.
Важно для получения положительных результатов проводить комплексную терапию, что подразумевает соблюдение некоторых общих, немедикаментозных рекомендаций:
- в первые 10-14 суток госпитализации больной должен соблюдать строгий постельный режим;
- обязательно составляется диетическое меню с исключением пряностей, алкогольных напитков, кофе, шоколада, соли и сахара;
- после выхода из острой фазы заболевания полезным будет бальнеологическое лечение – пациенты направляются в специализированные санатории.
Ревматизм считается тяжелым и опасным заболеванием, которое в 87% случаев приводит к инвалидности больного. Знания о том, как лечить ревматизм ног и рук, помогут в выздоровлении, а получить их можно на нашем сайте https://www.dobrobut.com/ .
Хотите получить онлайн разъяснение от врача МС “Добробут”?
Скачивайте наше приложение Google Play и App Store
Наши врачи
Смотреть всех врачей 634
Наши сертификаты
Сертифікат № QIZ 804 468 C1
Сертифікат № QIZ 804 469 C1
Сертифікат № QIZ 804 470 C1
Сертифікат № QIZ 804 471 C1
Смотреть все сертификаты
Заказать обратный звонок
Введите Ваш телефон
Другие статьи
Самые эффективные методы контрацепции – краткий обзор
Какие методы контрацепции считаются самыми надежными. Что может применяться во время беременности и кормления ребенка грудью. «Сказки» о контрацепции.
Что может применяться во время беременности и кормления ребенка грудью. «Сказки» о контрацепции.
Причины, разновидности, признаки, лечение гипоплазий
Причины недоразвития органов и тканей. Гипоплазия головного мозга и других органов. Лечение гипоплазий: общие принципы. Заместительная терапия.
Признаки внематочной беременности на УЗИ: на каких сроках определяются
Симптомы внематочной беременности на ранних сроках. Как определить внематочную беременность. Последствия внематочной беременности: трубный аборт и разрыв маточной трубы.
НЕЙРОИНФЕКЦИЯ
Согласно официальным статистическим данным у многих миллионов людей в мире диагностируются те или иные неврологические нарушения. Причем показатели распространенности этих заболеваний растут из года в год. Особое место среди них занимают нейроинфекции.
Причем показатели распространенности этих заболеваний растут из года в год. Особое место среди них занимают нейроинфекции.
Смотреть все статьи
Заказать обратный звонок
Введите Ваш телефон
Ревматические болезни сердца (пороки) — причины, симптомы, диагностика, лечение и профилактика
Для выявления и максимально бережного и безопасного решения проблем с функционированием сердечно-сосудистой системы в ОН КЛИНИК применяют самые современные и эффективные методы диагностики и терапии.
Если Вам поставили диагноз «ревматическая болезнь сердца» – запишитесь на прием к опытным кардиологам ОН КЛИНИК, которые специализируются на работе с пациентами, страдающими пороками сердца. Мы постараемся сделать все возможное, чтобы Ваше пребывание в нашем центре было комфортным, а результаты посещения врача – максимально полезными.
Что такое ревматические болезни сердца (пороки)?
Ревматические болезни сердца относятся к группе заболеваний, которые сопровождаются наличием патологии строения и функционирования клапанного сердечного аппарата. Нарушения приводят к проблемам с кровообращением внутри сердца и, как следствие, к сбою в работе других органов, ведь в человеческом организме все взаимосвязано. Клапан – это складка, которая закрывает и открывает отверстия между камерами сердца, а также между сердцем и сосудами. Правильная циркуляция крови возможна только при отсутствии проблем с сердечными клапанами.
Нарушения приводят к проблемам с кровообращением внутри сердца и, как следствие, к сбою в работе других органов, ведь в человеческом организме все взаимосвязано. Клапан – это складка, которая закрывает и открывает отверстия между камерами сердца, а также между сердцем и сосудами. Правильная циркуляция крови возможна только при отсутствии проблем с сердечными клапанами.
Дефекты предсердно-желудочковых отверстий и клапанов могут выражаться стенозом, недостаточностью и пролабированием. Недостаточность клапанов сердца проявляется неполным смыканием створок, стеноз может развиться после воспаления створок клапана и образования на них рубцов, а пролабирование сердечного клапана приводит к выпячиванию и выворачиванию створок, что препятствует нормальному кровообращению.
Нередко стеноз и недостаточность развиваются на одном клапане – это так называемый комбинированный порок. Ревматическая болезнь сердца может привести к сочетанному поражению 2-х и более клапанов и охватывает клапан легочной артерии, митральный, аортальный и трехстворчатый клапаны.
Симптомы, которые требуют внимания
Среди симптомов, которые могут указывать на ревматические болезни сердца и при наличии которых необходимо обратиться к кардиологу:
- нарушение ритма сердца, одышка;
- боли в области сердца;
- отеки нижних конечностей;
- головные боли, головокружения и обмороки;
- перепады артериального давления;
- синюшность кожи;
- нарушения в работе внутренних органов, на первый взгляд не связанные с заболеваниями сердца.
Помните, своевременное обращение к врачу может спасти Ваши здоровье и жизнь! Потратьте немного времени и убедитесь, что опасения беспочвенны или же, в случае выявления заболевания, начните лечение как можно раньше, что поможет добиться успеха и значительно снизит риск развития осложнений.
Чем опасны ревматические болезни сердца?
Компенсированный порок сердца, когда недостаточности кровообращения не наблюдается, может никак себя не проявлять. Декомпенсированный порок, при котором наблюдаются серьезные проблемы с кровообращением, проявляется широким рядом симптомов, препятствующих ведению привычного образа жизни. Прогрессирование заболевания может привести к сердечной недостаточности, инвалидности и летальному исходу. Развитию декомпенсированных пороков сердца способствует ряд заболеваний, включая интоксикации и инфекции, а также физические перегрузки и частые стрессы и депрессии.
Декомпенсированный порок, при котором наблюдаются серьезные проблемы с кровообращением, проявляется широким рядом симптомов, препятствующих ведению привычного образа жизни. Прогрессирование заболевания может привести к сердечной недостаточности, инвалидности и летальному исходу. Развитию декомпенсированных пороков сердца способствует ряд заболеваний, включая интоксикации и инфекции, а также физические перегрузки и частые стрессы и депрессии.
Лечение ревматических болезней сердца у нас в клинике обязательно сочетается с помощью пациенту по подбору приемлемой физической активности, лечебной физкультуры, рекомендациями по питанию и по возможности – ведению здорового образа жизни. Наши специалисты подскажут, какой отдых и на каких курортах будет для Вас наиболее полезен.
Мы работаем каждый день, включая выходные дни и праздники. Записаться на прием к нашим кардиологам можно с 8.00 до 23.00.
Соколова С.В. , терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
, терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Диагностика и лечение ревматических болезней сердца в ОН КЛИНИК
На первом приеме у кардиолога Вас внимательно выслушают, проведут общий осмотр и сбор анамнеза. Врач выяснит самочувствие в состоянии покоя, при физических нагрузках, обратит внимание, нет ли цианоза (синюшной окраски кожи), одышки и отеков, прослушает сердечные шумы и тоны.
Также потребуются ЭКГ и суточное мониторирование электрокардиограммы, эхокардиография, МРТ и рентгенограмма сердца. Эти исследования помогут диагностировать порок сердца и уточнить его вид, проверить состояние и размеры клапанов.
Из лабораторных исследований могут понадобиться ревматоидные пробы, определение уровня сахара и холестерина в крови, а также общеклинические анализы крови и мочи.
Консервативное лечение ревматических болезней сердца, применяемое в ОН КЛИНИК, направлено на профилактику осложнений и предотвращение рецидива заболевания. Мы стремимся подходить к лечению пороков сердца комплексно, максимально учитывая весь спектр влияющих факторов и предлагая лучшее из возможного. Собственная клинико-диагностическая лаборатория, новейшее оборудование и кардиологи-эксперты, у которых регулярно обучаются специалисты из других центров, позволяют нам соответствовать ожиданиям самых требовательных посетителей.
Мы стремимся подходить к лечению пороков сердца комплексно, максимально учитывая весь спектр влияющих факторов и предлагая лучшее из возможного. Собственная клинико-диагностическая лаборатория, новейшее оборудование и кардиологи-эксперты, у которых регулярно обучаются специалисты из других центров, позволяют нам соответствовать ожиданиям самых требовательных посетителей.
Автор статьи
Поделиться
причины, симптомы и лечение в статье ревматолога Семизарова И. В.
Над статьей доктора Семизаровой Ирины Вячеславовны работали литературный редактор Юлия Липовская, научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Дата публикации 6 апреля 2020Обновлено 12 сентября 2022
Определение болезни.
 Причины заболевания
Причины заболеванияТермин «ревматизм» в настоящее время употребляется в основном русскоязычной медициной. Согласно официальной международной терминологии, название заболевания — «острая ревматическая лихорадка». В обывательском понимании под термином «ревматизм» неверно подразумеваются исключительно заболевания опорно-двигательного аппарата.
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе. Может возникнуть у предрасположенных лиц после перенесённой ангины или фарингита, вызванных бета-гемолитическим стрептококком группы А [4].
Болезнь поражает все оболочки сердца, особенно миокард (средний мышечный слой) и эндокард (внутреннюю оболочку). В дальнейшем деформируется клапанный аппарат с развитием порока сердца и сердечной недостаточности.
Краткое содержание статьи — в видео:
youtube.com/embed/D_C6Bc60q3U?showinfo=0″>Это заболевание известно человечеству с давних времён. Первые упоминания об острой ревматической лихорадке как о болезни суставов появились в древнекитайской медицине, и вплоть до XVIII века ревматизм рассматривали только как поражение суставов. Раньше врачи считали, что воспаление связано с тем, что какая-то ядовитая жидкость растекается по всему телу. Отсюда и произошло название болезни — «ревматизм» (от греческого rheuma — течение) [7]. Само это понятие ввёл римский врач и естествоиспытатель Клавдий Гален.
В XIX веке французский врач Ж. Буйо (1836) и русский профессор И.Г. Сокольский первыми описали ревматические пороки сердца. Заслуги этих учёных настолько велики в изучении ОРЛ, что ревматизм называли их именем — болезнью Сокольского — Буйо [1][2][7].
Русский клиницист С.П. Боткин одним из первых в России поднял проблему ОРЛ. Он рассматривал данное заболевание как системное, поражающее все органы, в том числе сердце и суставы. Тогда ОРЛ впервые связали со стрептококковой инфекцией (если обратиться к терминологии того времени — это острый суставной ревматизм). Тогда же Боткин обратил внимание на связь болезни со скарлатиной. Ещё причинами он назвал плохое питание, скученность людей и неблагоприятные социально-бытовые условия [7].
Тогда ОРЛ впервые связали со стрептококковой инфекцией (если обратиться к терминологии того времени — это острый суставной ревматизм). Тогда же Боткин обратил внимание на связь болезни со скарлатиной. Ещё причинами он назвал плохое питание, скученность людей и неблагоприятные социально-бытовые условия [7].
Ревматизм чаще развивается у молодых людей и детей. Им свойственно более частое заболевание стрептококковой инфекцией. Большую роль в развитии ОРЛ играет наследственная предрасположенность. Важным доказательством влияния наследственности на ОРЛ можно считать открытие в 1985 году В-лимфоцитарного аллоантигена, определяемого с помощью моноклональных антител Д8\17. У больных ОРЛ наблюдается высокое носительство этого антигена [2]. Не случайно ревматизм возникает лишь у одного из 100 переболевших ангиной.
Ещё одним фактором развития ревматизма являются плохие социально-бытовые условиях, а именно низкая температура и высокая влажность в помещении, где находится много людей. Такие условия могут наблюдаться в казармах, что объясняет вспышки ревматизма у новобранцев [1][2].
Такие условия могут наблюдаться в казармах, что объясняет вспышки ревматизма у новобранцев [1][2].
ОРЛ и её последствия представляли серьёзную проблему для здоровья и жизни людей вплоть до середины XX века, когда был открыт пенициллин. От этого заболевания погибали люди молодого возраста, в том числе военнослужащие. В России заболеваемость ревматизмом была очень высокой. В 1920-1930-х гг. смертность от ОРЛ с вовлечением сердца доходила до 40 %, частота формирования пороков — до 75 % [5]. Благодаря активной противоревматической работе, организационным мероприятиям и научным достижениям к середине XX века заболеваемость ревматизмом начала снижаться, и в 1980-е гг. составляла 5 человек на 100 000 населения. К 2007 году первичная заболеваемость ревматизмом составляла 0,016 на 1000 населения. В настоящее время изменился характер течения ОРЛ. Нередко болезнь протекает со слабовыраженными признаками воспаления, что затрудняет своевременную диагностику.
ЭтиологияОтмечено, что заболевшие ОРЛ незадолго до начала болезни перенесли ангину, обострение хронического тонзиллита или скарлатину. В крови у таких пациентов было зафиксировано повышенное количество стрептококкового антигена и противострептококковых антител, что подтверждает связь ревматизма со стрептококковой инфекцией [5].
В крови у таких пациентов было зафиксировано повышенное количество стрептококкового антигена и противострептококковых антител, что подтверждает связь ревматизма со стрептококковой инфекцией [5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ревматизма
Основным, а в большинстве случаев и единственным проявлением ревматизма является поражение сердца, вызванное воспалением — ревмокардит (кардит). При ревмокардите происходит одновременное поражение миокарда и эндокарда. Это главный синдром, определяющий тяжесть и исход заболевания.
В случае кардита взрослые пациенты испытывают дискомфорт в области сердца, перебои сердечного ритма, учащённое сердцебиение. Может быть лёгкая одышка при физической нагрузке [4][5][7]. У детей эта патология протекает тяжелее: заболевание начинается с сердцебиения, появляется одышка в покое и при нагрузке, постоянные боли в области сердца [7]. Однако, согласно наблюдениям большинства педиатров, дети редко предъявляют субъективные жалобы. Только 4-5 % пациентов детского возраста отмечают неприятные ощущения в области сердца в начале заболевания. Зато около 12 % больных предъявляют жалобы на усталость и утомляемость, особенно после занятий в школе [2][10].
Однако, согласно наблюдениям большинства педиатров, дети редко предъявляют субъективные жалобы. Только 4-5 % пациентов детского возраста отмечают неприятные ощущения в области сердца в начале заболевания. Зато около 12 % больных предъявляют жалобы на усталость и утомляемость, особенно после занятий в школе [2][10].
При ОРЛ возможно развитие ревматического полиартрита, который поражает опорно-двигательный аппарат. Это второе по частоте клиническое проявление ОРЛ. Распространённость ревматического полиартрита варьирует по разным данным от 60 до 100 % [3]. Пациенты жалуются на боли в крупных суставах, невозможность двигаться, увеличение суставов в объёме [4]. Полиартрит может протекать изолированно или в сочетании с другим синдромом, чаще всего с кардитом. Особенностью заболевания является быстрое и полное обратное развитие при своевременном назначении противоревматической терапии.
Ревматические поражения нервной системы встречаются преимущественно у детей. Стоит отметить такое заболевание, как «малая хорея», или ревматическая хорея (хорея Сиденхама, пляска святого Вита). Она проявляется эмоциональной нестабильностью и насильственными, беспорядочными, непроизвольными движениями (гиперкинезами) верхней части туловища, верхних конечностей и мимической мускулатуры [1][2].
Стоит отметить такое заболевание, как «малая хорея», или ревматическая хорея (хорея Сиденхама, пляска святого Вита). Она проявляется эмоциональной нестабильностью и насильственными, беспорядочными, непроизвольными движениями (гиперкинезами) верхней части туловища, верхних конечностей и мимической мускулатуры [1][2].
Ревматическая хорея встречается у 12-17 % детей, чаще болеют девочки от 6 до 15 лет [11]. Начало постепенное: у пациентов возникает плаксивость, раздражительность, подёргивания мышц туловища, конечностей, лица. Они жалуются на неустойчивость походки, нарушение почерка. Продолжительность хореи — от 3 до 6 месяцев. Заканчивается обычно выздоровлением, но у некоторых больных в течение длительного времени сохраняются астеническое состояние (повышенная утомляемость, неустойчивость настроения, нарушение сна), снижение тонуса мышц, смазанность речи [1][2].
Кольцевидная эритема — редкое, но специфическое клиническое проявление ОРЛ. Она появляется в период наибольшей активности процесса примерно у 7-17 % детей. Кольцевидная эритема представляет собой незудящую сыпь бледно-розовой окраски. Она не возвышается над уровнем кожи, появляется на ногах, животе, шее, внутренней поверхности рук. Элементы сыпи имеют вид тонкого ободка, который исчезает при надавливании. Диаметр элементов — от нескольких миллиметров до ширины детской ладони.
Она появляется в период наибольшей активности процесса примерно у 7-17 % детей. Кольцевидная эритема представляет собой незудящую сыпь бледно-розовой окраски. Она не возвышается над уровнем кожи, появляется на ногах, животе, шее, внутренней поверхности рук. Элементы сыпи имеют вид тонкого ободка, который исчезает при надавливании. Диаметр элементов — от нескольких миллиметров до ширины детской ладони.
Подкожные ревматические узелки также являются редким признаком ОРЛ. Это округлые, плотные, безболезненные образования, варьирующие по размерам от 2 мм до 1-2 см. Они образуются в местах костных выступов (вдоль остистых отростков позвонков, краёв лопаток) или по ходу сухожилий (обычно в области голеностопных суставов). Иногда представляют собой скопления, состоящие из нескольких узелков. Часто сочетаются с тяжёлым кардитом.
К дополнительным клиническим проявлениям ОРЛ относят абдоминальный синдром (острую боль в животе) и полисерозит — воспаление серозных оболочек нескольких полостей тела (плевры, перикарда, брюшины и др. ). Эти синдромы развиваются у детей на фоне высокой воспалительной активности. Абдоминальный синдром, обусловленный перитонитом (воспалением брюшины), проявляется острой диффузной болью в животе, иногда она сопровождается тошнотой и рвотой, вздутием живота, задержкой стула и газов.
). Эти синдромы развиваются у детей на фоне высокой воспалительной активности. Абдоминальный синдром, обусловленный перитонитом (воспалением брюшины), проявляется острой диффузной болью в животе, иногда она сопровождается тошнотой и рвотой, вздутием живота, задержкой стула и газов.
Помимо перикардита возможно развитие плеврита (воспаления серозной оболочки, покрывающей поверхность лёгких). Плеврит может быть сухим или экссудативным. Сухой плеврит — это воспаление плевральных листков с образованием на них фибрина. Экссудативный — воспаление, сопровождающееся скоплением в плевральной полости экссудата различного характера. При ОРЛ чаще наблюдается сухой плеврит. В настоящее время это проявление ОРЛ наблюдается редко. Может протекать клинически бессимптомно или сопровождаться болью при дыхании, сухим кашлем, иногда выслушивается шум трения плевры [5][6][7].
Патогенез ревматизма
В ответ на проникновение стрептококковой инфекции организм начинает вырабатывать противострептококковые антитела. В то же время образуются иммунные комплексы, циркулирующие в крови и оседающие в микроциркуляторном русле. Стрептококк синтезирует токсины и ферменты. К токсинам относятся:
В то же время образуются иммунные комплексы, циркулирующие в крови и оседающие в микроциркуляторном русле. Стрептококк синтезирует токсины и ферменты. К токсинам относятся:
- стрептолизин О, который обладает кардиотоксическим действием, т. е. повреждает сердце;
- стрептолизин S, который обладает артритогенным действием, т.е. повреждает суставы.
Ферменты — это гиалуронидаза, стрептокиназа и дезоксирибонуклеаза, они участвуют в развитии воспаления.
Иммунная система распознает эти токсины и ферменты, начинает их атаковать, но под удар попадают миокард и соединительная ткань. Чаще всего поражается митральный клапан, реже происходит поражение аортального и трёхстворчатого клапанов. На разных стадиях ОРЛ возникают разные пороки сердца:
- Через 6 месяцев после начала атаки развивается недостаточность митрального клапана (митральный клапан не может полностью смыкаться, что вызывает обратный патологический ток крови из левого желудочка в левое предсердие).

- Через 2 года после атаки формируется митральный стеноз — сужение просвета клапанного кольца между левым предсердием и желудочком, что приводит к нарушению нормального выброса крови [4][9].
Установлено, что исход ревматизма определяется частотой формирования порока сердца, а частота формирования пороков сердца, в свою очередь, зависит от тяжести перенесённого ревмокардита. Известно также, что процент пороков сердца после первичного ревмокардита снизился в 2,5 раза. Следовательно, исход ревматизма стал более благоприятным.
Классификация и стадии развития ревматизма
Современная классификация ОРЛ была принята Ассоциацией ревматологов России (АРР) в 2003 году. Она существенно отличается от предыдущих классификаций ревматизма 1964 и 1990 гг. В частности, в соответствии с принятым новым названием болезни каждая повторная атака рассматривается как новый эпизод ОРЛ, а не обострение ревматизма как хронического заболевания. По современным представлениям эпизод ОРЛ может закончиться либо выздоровлением, либо формированием хронической ревматической болезни сердца (ХРБС) [4]. Стоит отметить, что хроническая ревматическая болезнь не может появиться в других органах, это поражение только сердца, при котором формируется порок сердца [4][9].
По современным представлениям эпизод ОРЛ может закончиться либо выздоровлением, либо формированием хронической ревматической болезни сердца (ХРБС) [4]. Стоит отметить, что хроническая ревматическая болезнь не может появиться в других органах, это поражение только сердца, при котором формируется порок сердца [4][9].
Классификация и стадии развития заболевания
Код ревматизма по МКБ10 — 100-102.
- Общеклинические интерпретации:
- острая ревматическая лихорадка — т. е. впервые возникшая;
- возвратная ревматическая лихорадка — возникшая после перенесённой предыдущей атаки ОРЛ.
- Общеклинические явления (возможные клинические проявления ОРЛ):
- основные: артрит, хорея, кардит, кольцевидная эритема, ревматические узелки;
- дополнительные: артралгии, абдоминальный синдром, лихорадка, серозиты.
- Результат:
- выздоровление;
- хроническая ревматическая болезнь сердца.
По классификации Н. Д. Стражеско и В.Х. Василенко есть несколько стадий нарушения кровообращения:
Д. Стражеско и В.Х. Василенко есть несколько стадий нарушения кровообращения:
- I стадия (начальная) — недостаточность кровообращения проявляется только во время физических нагрузок. У пациента возникает одышка, учащённое сердцебиение, утомляемость. В покое этих симптомов не наблюдается. Гемодинамика не нарушена.
- II стадия (выраженная) — длительная недостаточность кровообращения, сопровождающаяся нарушением гемодинамики (застой в малом и большом кругах кровообращения). Признаки проявляются в покое.
- IIА стадия — в состоянии покоя симптомы недостаточности кровообращения выражены умеренно. Нарушения гемодинамики наблюдаются только в одном из отделов сердечно-сосудистой системы (в большом или малом круге кровообращения).
- IБ стадия — характеризуется выраженными гемодинамическими нарушениями с вовлечением всей сердечно-сосудистой системы (и большого, и малого кругов кровообращения).
- II стадия (конечная, дистрофическая) — проявляется серьёзными нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми поражениями в структуре органов и тканей.

По классификации Нью-Йоркской ассоциации кардиологов есть несколько функциональных классов (ФК):
- 1 ФК — пациент перенёс или имеет заболевание сердца, но его физическая активность не ограничена. Привычные нагрузки не приводят к возникновению слабости, сердцебиения, одышки или ангинозных болей (давящих или сжимающих болей в области сердца).
- 2 ФК — пациент испытывает небольшие трудности с физической активностью. В покое состояние больного нормальное, но при обычных физических нагрузках появляется слабость, сердцебиение, одышка или ангинозные боли.
- 3 ФК — у пациента имеется заболевание сердца, которое значительно ограничивает его физическую активность. Больной чувствует себя комфортно только в состоянии покоя. При незначительных нагрузках появляется слабость, сердцебиение, одышка или ангинозные боли.
- 4 ФК — даже при минимальной физической нагрузке больные испытывают дискомфорт. Проявления сердечной недостаточности и синдром стенокардии могут проявляться в покое [12].

Осложнения ревматизма
Осложнения при ОРЛ: тромбозы глубоких вен, тромбоэмболия лёгочных артерий, застойная сердечная недостаточность, инфекционный эндокардит, нарушение ритма и проводимости.
Тромбоэмболия лёгочной артерии — угрожающее жизни состояние, при котором из вен нижних конечностей или из левого предсердия отрывается тромб и закупоривает всю лёгочную артерию (при этом наступает смерть) или мелкие её ветви (в этом случае прогноз более благоприятный).
Сердечная недостаточность — это симптомокомплекс, характеризующийся одышкой, сердцебиениями, отёками нижних конечностей, увеличением печени. В начальной стадии эти признаки не так сильно выражены и могут быть обратимы. В конечной стадии они необратимы и заканчиваются летальным исходом.
Инфекционный эндокардит — инфекционное полипозно-язвенное воспаление эндокарда (внутренней оболочки сердца). При этом заболевании страдает не только сердце, но и другие внутренние органы. На сердечных клапанах образуются скопления микроорганизмов (вегетации), они могут отрываться от сердца и с током крови попадать в другие органы, например в мозг, почки, кишечник. Там они вызывают закупорку сосудов (тромбозы) с соответствующей тяжёлой клиникой вплоть до летального исхода.
При этом заболевании страдает не только сердце, но и другие внутренние органы. На сердечных клапанах образуются скопления микроорганизмов (вегетации), они могут отрываться от сердца и с током крови попадать в другие органы, например в мозг, почки, кишечник. Там они вызывают закупорку сосудов (тромбозы) с соответствующей тяжёлой клиникой вплоть до летального исхода.
После перенесённой ОРЛ возможно формирование порока сердца. При возвратном (вторичном) ревмокардите число случаев последующего формирования порока сердца возрастает, особенно в подростковом возрасте. Ревматический процесс вызывает укорочение створок клапана (недостаточность) или сужение клапанного отверстия (стеноз). В результате возникают нарушения сердечного кровообращения и камеры сердца увеличиваются в размерах. Затем возникает и прогрессирует сердечная недостаточность.
Диагностика ревматизма
Для диагностики ОРЛ используют критерии Киселя — Джонса. Они были пересмотрены Американской кардиологической ассоциацией в 1992 году, а в 2003 году преобразованы Ассоциацией ревматологов России. Это очень важный шаг, так как он способствовал раннему распознаванию и правильной трактовке клинических явлений. Критерии Киселя — Джонса разделили на две группы: большие и малые.
Это очень важный шаг, так как он способствовал раннему распознаванию и правильной трактовке клинических явлений. Критерии Киселя — Джонса разделили на две группы: большие и малые.
К большим относятся:
- Кардит.
- Полиартрит.
- Хорея.
- Кольцевидная эритема.
- Подкожные ревматические узелки.
К малым:
- Клинические критерии: артралгия (боли в суставах), лихорадка.
- Лабораторные критерии: увеличение скорости оседания эритроцитов (СОЭ), повышение концентрации C-реактивного белка (СРБ).
- Признаки митральной и/или аортальной регургитации (патологического обратного тока крови из левого желудочка в предсердие) при эхокардиографии.
Данные, подтверждающие предшествовавшую БГСА-инфекцию (бета-гемолитическую стрептококковую А инфекцию)
- Положительная БГСА-культура, выделенная из зева, или положительный тест быстрого определения группового БГСА-Аr.
- Повышение титров противострептококковых антител.

Вероятность ОРЛ высока, если подтверждено два момента:
- У больного выявлено два больших критерия или один большой и два малых критерия.
- Больной ранее перенёс БГСА-инфекцию [1][2][9].
Случаи исключения:
- Изолированная («чистая») хорея в случае отсутствия других причин.
- «Поздний» кардит — длительное (более 2 месяцев) развитие клинических и инструментальных признаков вальвулита (воспаления тканей, образующих клапаны сердца) при отсутствии других причин.
- Повторная острая ревматическая лихорадка на фоне хронической ревматической болезни сердца (или без неё).
- Общий анализ крови, анализ на уровень С-реактивного белка, на уровень антител к стрептококку и его токсинам.
- Исследование мазка из зева для обнаружения бета-гемолитического стрептококка группы А.
При подозрении на ОРЛ необходимо взять мазок из зева и кровь на АСЛ-О (антистрептолизин-О — антитела, которые организм вырабатывает против стрептолизина) [2][6]. Лабораторные показатели, как правило, коррелируют со степенью активности ревматического процесса за исключением хореи, при которой показатели могут быть нормальными [8][10].
Лабораторные показатели, как правило, коррелируют со степенью активности ревматического процесса за исключением хореи, при которой показатели могут быть нормальными [8][10].
Для оценки поражения сердца применяют:
- электрокардиографию (ЭКГ) — помогает выявить нарушения ритма и проводимости сердца;
- фонокардиографию — позволяет выявить и дать характеристику шумов, тонов сердца;
- эхокардиографию (ЭХО КГ) для выявления клапанной патологии, перикардита.
Дифференциальный диагноз
- Инфекционный эндокардит — инфекционное воспаление внутренних оболочек камер сердца.
- Неревматический миокардит — воспаление сердечной мышцы (миокарда).
- Идиопатический пролапс митрального клапана — провисание створок левого предсердия в полость левого желудочка. При небольшой степени гемодинамические изменения незначительны и на общее состояние не влияют.
 При выраженной степени (3-4 стадия) могут быть признаки сердечной недостаточности. Дифференцировать необходимо с помощью ЭХО КГ.
При выраженной степени (3-4 стадия) могут быть признаки сердечной недостаточности. Дифференцировать необходимо с помощью ЭХО КГ. - Клещевая мигрирующая эритема (Лайм-боррелиоз, или болезнь Лайма). Имеются в виду кожные проявления.
Лечение ревматизма
При ОРЛ, особенно с выраженным кардитом, больные должны соблюдать постельный режим в течение 2-3 недель. В дальнейшем необходимо включать комплексы лечебной гимнастики.
Пациентам с кардитом рекомендуется ограничить потребление поваренной соли и углеводов (примерно до 300 г в сутки). Считается, что эти вещества усиливают воспалительные процессы в организме [5]. Количество полноценных белков (мясо, творог, рыба, яйца, сыр) должно составлять не менее 2 г на 1 кг массы тела. Содержащиеся в них фосфолипиды оказывают защитное действие по отношению к инфекции.
Этиотропная (противострептококковая) терапия. Основа — препараты бензилпенициллина. Антибиотики назначают немедленно после установления диагноза ОРЛ, продолжительность лечения составляет 10 дней для большинства препаратов. Сразу после окончания курса антибиотиков назначается бензатин бензилпенициллин (экстенциллин, ретарпен) для вторичной профилактики ОРЛ [3][5]. При ОРЛ не рекомендуется назначать тетрациклин, левомицетин, так как стрептококк мало чувствителен к этим препаратам.
Сразу после окончания курса антибиотиков назначается бензатин бензилпенициллин (экстенциллин, ретарпен) для вторичной профилактики ОРЛ [3][5]. При ОРЛ не рекомендуется назначать тетрациклин, левомицетин, так как стрептококк мало чувствителен к этим препаратам.
При тяжёлом течении заболевания (СОЭ 30 мм/час, кардит) назначаются глюкокортикоиды (ГКС). Препарат выбора — преднизолон 15-25 мг/сутки. Принимать следует в утренние часы в один приём до достижения терапевтического эффекта, в среднем курс составляет 2 недели. Один раз в 5-7 дней нужно снижать дозу на 2,5 мг. Общая продолжительность курса —1,5 -2 месяца
НПВП (нестероидные противовоспалительные препараты) назначают в следующих случаях:
- при слабо выраженном кардите;
- при ревматическом артрите без кардита;
- при минимальной активности процесса (СОЭ менее 30 мм/час);
- при необходимости продолжительного лечения после снижения высокой активности;
- после отмены ГКС;
- после повторной атаки острой ревматической лихорадки на фоне ревматического порока.

НПВП имеют выраженный противовоспалительный эффект и в течение 10-14 дней помогают снизить проявления лихорадки, артрита, приводят к положительной динамике кардита, улучшению лабораторных показателей. При длительном применении НПВП могут вызвать побочные реакции: изменение клеточных элементов крови, поражение слизистой желудочно-кишечного тракта и др. [1][3][5] С целью контроля периодически проводят исследования кала на скрытую кровь, по показаниям выполняют фиброгастроскопию, определяют лейкоциты и тромбоциты в периферической крови.
Симптоматическая терапия заключается в коррекции сердечной недостаточности, которая может развиться у больных с ревматическими пороками сердца или активным воспалением тканей, образующих клапаны сердца. Симптоматическое лечение подразумевает использование по показаниям сердечных гликозидов, диуретиков, и-АПФ и бета-блокаторов. Для лечения хореи назначают противовоспалительные препараты, при выраженных гиперкинезах дополнительно применяют нейротропные средства: фенобарбитал 0,015-0,03 г 3-4 раза в сутки или «Финлепсин» 0,4 г\ сут.
Прогноз. Профилактика
При своевременном и правильном лечении прогноз благоприятный. Если формируется порок сердца, то в дальнейшем необходима хирургическая коррекция (протезирование, пластика).
ПрофилактикаВ соответствии с рекомендациями Комитета экспертов Всемирной организации здравоохранения (ВОЗ) различают первичную профилактику ревматической лихорадки (профилактику первичной заболеваемости) и вторичную (профилактику рецидивов болезни).
Первичная профилактика — это комплекс общественных и индивидуальных мер, которые направлены на предупреждение заболеваемости ангинами, фарингитами. Комплекс включает закаливание, повышение жизненного уровня, улучшение жилищных условий, обязательные прогулки на свежем воздухе.
Очень важно раннее лечение ангин и других острых заболеваний верхних дыхательных путей, вызванных стрептококком. Любое лечение ангины должно продолжаться не менее 10 дней. В этом случае возможно полное излечение стрептококковой инфекции.
Вторичную профилактику начинают ещё в стационаре, сразу после окончания 10-дневной терапии пенициллинами или макролидами. Важно иметь в виду — чем меньше возраст пациента при первой атаке, тем выше риск рецидива. Длительность вторичной профилактики определяется индивидуально.
- Пациенты без поражения сердца должны проходить противорецидивную профилактику минимум 5 лет после последней атаки, по крайней мере до 21 года, после этого возраста частота рецидивов, как правило, снижается.
- Больным, у которых есть поражение сердца, проводят профилактику до 40 лет.
- Если пациенты перенесли операцию на сердце, то вторичная профилактика проводится пожизненно [10].
Одновременно с осуществлением вторичной профилактики больным ОРЛ в случае присоединения острых респираторных инфекций, ангин, фарингита рекомендуется проведение текущей профилактики. Последняя предусматривает назначение 10-дневного курса лечения пенициллином.
Накопленный многолетний опыт свидетельствует о том, что бициллинопрофилактика наряду с комплексом других мероприятий является высокоэффективным средством предупреждения рецидива ОРЛ у детей и взрослых [6][8]. Однако, согласно многочисленным наблюдениям, при проведении бициллинопрофилактики у 0,7-5,0 % больных возникают побочные реакции, преимущественно аллергические.
Санаторно-курортное лечение — важное звено в комплексе реабилитационных (восстановительных) мероприятий больных ревматической лихорадкой в неактивной фазе заболевания или с минимальной степенью активности ревматического процесса. Таких пациентов направляют в санатории Крыма, Северного Кавказа, Сочи, Мацесты, Цхалтубо, Кисловодска. Больным с выраженной активностью ревматического процесса курортное лечение противопоказано [3][5].
Ревматоидный артрит — Диагностика и лечение
Диагностика
Ревматоидный артрит трудно диагностировать на ранних стадиях, поскольку ранние признаки и симптомы имитируют симптомы многих других заболеваний. Не существует ни одного анализа крови или физических данных для подтверждения диагноза.
Не существует ни одного анализа крови или физических данных для подтверждения диагноза.
Во время медицинского осмотра врач проверит ваши суставы на предмет опухания, покраснения и повышения температуры. Он или она может также проверить ваши рефлексы и мышечную силу.
Анализы крови
У больных ревматоидным артритом часто наблюдается повышенная скорость оседания эритроцитов (СОЭ, также известная как скорость СЭД) или уровень С-реактивного белка (СРБ), что может свидетельствовать о наличии воспалительного процесса в организме. Другие распространенные анализы крови ищут ревматоидный фактор и антитела к циклическому цитруллинированному пептиду (анти-ЦЦП).
Визуализирующие обследования
Ваш врач может порекомендовать вам рентген, чтобы отслеживать прогрессирование ревматоидного артрита в суставах с течением времени. МРТ и ультразвуковые тесты могут помочь вашему врачу оценить тяжесть заболевания в вашем организме.
Дополнительная информация
- C-реактивный тест белка
- МРТ
- Ревматоидный фактор
- Степень SED (Скорость осаждения эритроцитов)
- Ультра
- x-Ray 9003
- . Но клинические исследования показывают, что ремиссия симптомов более вероятна, когда лечение начинается на ранней стадии с помощью препаратов, известных как противоревматические препараты, модифицирующие болезнь (БМАРП).
Лекарства
Типы лекарств, рекомендованные вашим врачом, зависят от тяжести ваших симптомов и продолжительности ревматоидного артрита.
- НПВП . Нестероидные противовоспалительные препараты (НПВП) могут облегчить боль и уменьшить воспаление. Безрецептурные НПВП включают ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve). Более сильные НПВП отпускаются по рецепту.
 Побочные эффекты могут включать раздражение желудка, проблемы с сердцем и повреждение почек.
Побочные эффекты могут включать раздражение желудка, проблемы с сердцем и повреждение почек. - Стероиды. Кортикостероидные препараты, такие как преднизолон, уменьшают воспаление и боль и замедляют повреждение суставов. Побочные эффекты могут включать истончение костей, увеличение веса и диабет. Врачи часто назначают кортикостероиды для быстрого облегчения симптомов с целью постепенного снижения дозы лекарства.
- Обычные DMARD . Эти препараты могут замедлить прогрессирование ревматоидного артрита и защитить суставы и другие ткани от необратимого повреждения. Общий DMARD включают метотрексат (Trexall, Otrexup, другие), лефлуномид (Arava), гидроксихлорохин (Plaquenil) и сульфасалазин (Azulfidine). Побочные эффекты различаются, но могут включать повреждение печени и тяжелые инфекции легких.
Биологические агенты.
 Этот новый класс БПВП , также известный как модификаторы биологического ответа, включает абатацепт (Оренсия), адалимумаб (Хумира), анакинра (Кинерет), цертолизумаб (Симзия), этанерцепт (Энбрел), голимумаб (Симпони), инфликсимаб (Ремикейд). , ритуксимаб (Ритуксан), сарилумаб (Кевзара) и тоцилизумаб (Актемра).
Этот новый класс БПВП , также известный как модификаторы биологического ответа, включает абатацепт (Оренсия), адалимумаб (Хумира), анакинра (Кинерет), цертолизумаб (Симзия), этанерцепт (Энбрел), голимумаб (Симпони), инфликсимаб (Ремикейд). , ритуксимаб (Ритуксан), сарилумаб (Кевзара) и тоцилизумаб (Актемра).Биологические БПВП обычно наиболее эффективны в сочетании с обычными БПВП , такими как метотрексат. Этот тип наркотиков также увеличивает риск инфекций.
- Целевые синтетические DMARD . Барицитиниб (Olumiant), тофацитиниб (Xeljanz) и упадацитиниб (Rinvoq) можно использовать, если обычные DMARD и биологические препараты не дали эффекта.
 Более высокие дозы тофацитиниба могут увеличить риск образования тромбов в легких, серьезных сердечно-сосудистых заболеваний и рака.
Более высокие дозы тофацитиниба могут увеличить риск образования тромбов в легких, серьезных сердечно-сосудистых заболеваний и рака.
Терапия
Ваш врач может направить вас к физиотерапевту или эрготерапевту, который научит вас упражнениям, помогающим сохранить гибкость суставов. Терапевт также может предложить новые способы выполнения повседневных задач, которые будут легче для ваших суставов. Например, вы можете поднять какой-либо предмет предплечьями.
Вспомогательные устройства помогут избежать нагрузки на болезненные суставы. Например, кухонный нож с рукояткой помогает защитить суставы пальцев и запястий. Некоторые приспособления, например крючки для пуговиц, облегчают процесс одевания. Каталоги и магазины медицинских товаров — хорошие места для поиска идей.
Хирургия
Если лекарства не предотвращают или замедляют повреждение суставов, вы и ваш врач можете рассмотреть возможность операции по восстановлению поврежденных суставов. Хирургия может помочь восстановить способность использовать сустав.
 Это также может уменьшить боль и улучшить функцию.
Это также может уменьшить боль и улучшить функцию.Операция при ревматоидном артрите может включать одну или несколько из следующих процедур:
- Синовэктомия. Операция по удалению воспаленной оболочки сустава (синовиальной оболочки) может помочь уменьшить боль и улучшить гибкость сустава.
- Ремонт сухожилий. Воспаление и повреждение сустава могут привести к ослаблению или разрыву сухожилий вокруг сустава. Ваш хирург может восстановить сухожилия вокруг вашего сустава.
- Соединение. Хирургическое сращивание сустава может быть рекомендовано для стабилизации или повторного выравнивания сустава, а также для облегчения боли, когда замена сустава невозможна.
- Полная замена сустава. Во время операции по замене сустава хирург удаляет поврежденные части сустава и вставляет протез из металла и пластика.
Операция сопряжена с риском кровотечения, инфекции и боли.
 Обсудите преимущества и риски с врачом.
Обсудите преимущества и риски с врачом.Дополнительная информация
- Операция по замене локтевого сустава
- Замена тазобедренного сустава
- Замена коленного сустава
- Операция по замене плечевого сустава
- Спондилодез
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19.плюс опыт управления здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности.
 Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Образ жизни и домашние средства
Товары и услуги
Если вы лечитесь от ревматоидного артрита в Mayo Clinic, рассмотрите возможность регистрации на этот онлайн-курс «Здоровая жизнь с ревматоидным артритом».
Вы можете принять меры по уходу за своим телом, если у вас ревматоидный артрит. Эти меры по уходу за собой, используемые вместе с лекарствами от ревматоидного артрита, могут помочь вам справиться со своими признаками и симптомами:
- Регулярно занимайтесь спортом. Легкие упражнения могут помочь укрепить мышцы вокруг суставов и уменьшить чувство усталости.
 Проконсультируйтесь с врачом, прежде чем начать тренироваться. Если вы только начинаете, начните с прогулки. Избегайте упражнений на болезненные, поврежденные или сильно воспаленные суставы.
Проконсультируйтесь с врачом, прежде чем начать тренироваться. Если вы только начинаете, начните с прогулки. Избегайте упражнений на болезненные, поврежденные или сильно воспаленные суставы. - Применение тепла или холода. Тепло может облегчить боль и расслабить напряженные болезненные мышцы. Холод может притупить болевые ощущения. Холод также оказывает обезболивающее действие и может уменьшить отек.
- Расслабься. Найдите способы справиться с болью, уменьшив стресс в своей жизни. Такие методы, как управляемое воображение, глубокое дыхание и мышечная релаксация, могут использоваться для контроля боли.
Дополнительная информация
- 6 советов по лечению симптомов ревматоидного артрита
- Ревматоидный артрит и физические упражнения
- Усугубляет ли стресс ревматоидный артрит?
- Как снизить утомляемость при ревматоидном артрите?
Альтернативная медицина
Некоторые общие дополнительные и альтернативные методы лечения ревматоидного артрита, которые показали себя многообещающими, включают:
- Рыбий жир.
 Некоторые предварительные исследования показали, что добавки с рыбьим жиром могут уменьшить боль и скованность при ревматоидном артрите. Побочные эффекты могут включать тошноту, отрыжку и рыбный привкус во рту. Рыбий жир может мешать лекарствам, поэтому сначала проконсультируйтесь с врачом.
Некоторые предварительные исследования показали, что добавки с рыбьим жиром могут уменьшить боль и скованность при ревматоидном артрите. Побочные эффекты могут включать тошноту, отрыжку и рыбный привкус во рту. Рыбий жир может мешать лекарствам, поэтому сначала проконсультируйтесь с врачом. - Растительные масла. Семена примулы вечерней, огуречника и черной смородины содержат тип жирной кислоты, который может помочь при болях при ревматоидном артрите и утренней скованности. Побочные эффекты могут включать головную боль, диарею и газы. Некоторые растительные масла могут вызывать повреждение печени или мешать действию лекарств, поэтому сначала проконсультируйтесь с врачом.
- Тай-чи. Эта двигательная терапия включает в себя легкие упражнения и растяжку в сочетании с глубоким дыханием. Многие люди используют тай-чи, чтобы снять стресс в своей жизни. Небольшие исследования показали, что тай-чи может улучшить настроение и качество жизни у людей с ревматоидным артритом.
 Под руководством знающего инструктора занятия тай-чи безопасны. Но не делайте никаких движений, которые причиняют боль.
Под руководством знающего инструктора занятия тай-чи безопасны. Но не делайте никаких движений, которые причиняют боль.
Дополнительная информация
- Сок мангустина: может облегчить боль при артрите?
Помощь и поддержка
Боль и инвалидность, связанные с ревматоидным артритом, могут повлиять на работу и семейную жизнь человека. Распространены депрессия и тревога, а также чувство беспомощности и низкая самооценка.
Степень влияния ревматоидного артрита на вашу повседневную деятельность частично зависит от того, насколько хорошо вы справляетесь с болезнью. Поговорите со своим врачом или медсестрой о стратегиях выживания. Со временем вы узнаете, какие стратегии работают лучше всего для вас. А пока попробуйте:
- Возьмите под свой контроль. Вместе с врачом составьте план лечения артрита. Это поможет вам чувствовать себя ответственным за свое заболевание.
- Знай свои пределы. Отдохните, когда устанете.
 Ревматоидный артрит может сделать вас склонным к усталости и мышечной слабости. Отдых или короткий сон, который не мешает ночному сну, могут помочь.
Ревматоидный артрит может сделать вас склонным к усталости и мышечной слабости. Отдых или короткий сон, который не мешает ночному сну, могут помочь. - Общайтесь с другими. Держите свою семью в курсе того, как вы себя чувствуете. Они могут волноваться о вас, но им может быть неудобно спрашивать о вашей боли. Найдите члена семьи или друга, с которым вы можете поговорить, когда чувствуете себя особенно подавленным. Также общайтесь с другими людьми, страдающими ревматоидным артритом, через группу поддержки в вашем районе или в Интернете.
- Найдите время для себя. Легко быть занятым и не уделять время себе. Найдите время для того, что вам нравится, будь то время, чтобы написать в журнале, пойти на прогулку или послушать музыку. Это может помочь уменьшить стресс.
Подготовка к приему
Хотя вы можете сначала обсудить свои симптомы со своим семейным врачом, он или она может направить вас к врачу, специализирующемуся на лечении артрита и других воспалительных заболеваний (ревматологу), для дальнейшего обследования.

Что вы можете сделать
Напишите список, который включает:
- Подробное описание ваших симптомов
- Информация о медицинских проблемах, которые у вас были в прошлом
- Информация о медицинских проблемах ваших родителей или братьев и сестер
- Все лекарства и пищевые добавки, которые вы принимаете в настоящее время и принимали в прошлом для решения этой проблемы
- Вопросы, которые вы хотите задать врачу
Чего ожидать от врача
Ваш врач может задать некоторые из следующих вопросов:
- Когда у вас появились симптомы?
- Изменились ли ваши симптомы со временем?
- Какие суставы поражены?
- Улучшает или ухудшает ваши симптомы какая-либо деятельность?
- Ваши симптомы мешают выполнять повседневные задачи?
Персонал клиники Мэйо
Сопутствующие
Сопутствующие процедуры
Новости клиники Мэйо
Продукты и услуги
Ревматоидный артрит — Лечение — NHS
Лечение ревматоидного артрита может помочь уменьшить воспаление в суставах, облегчить боль, предотвратить или замедлить повреждение суставов, уменьшить инвалидность и позволить вам быть максимально активными.

Хотя лекарства от ревматоидного артрита не существует, раннее лечение и поддержка (включая медикаменты, изменение образа жизни, поддерживающее лечение и хирургическое вмешательство) могут снизить риск повреждения суставов и ограничить воздействие заболевания.
Ваше лечение обычно включает в себя помощь вашего врача общей практики и нескольких разных специалистов.
Существуют лекарства, помогающие остановить прогрессирование ревматоидного артрита и снизить риск дальнейших проблем.
Их часто делят на 2 основных типа: противоревматические препараты, модифицирующие болезнь (БМАРП), и биологические препараты.
Болезнь-модифицирующие противоревматические препараты (БМАРП)
Если у вас диагностирован ревматоидный артрит, вам обычно предложат комбинацию таблеток DMARD в рамках первоначального лечения.

Эти лекарства облегчают симптомы заболевания и замедляют его прогрессирование.
БПВП работают, блокируя действие химических веществ, выделяемых, когда ваша иммунная система атакует суставы, что в противном случае может вызвать дальнейшее повреждение близлежащих костей, сухожилий, связок и хрящей.
К БПВП, которые можно использовать, относятся:
- Метотрексат
- Лефлуномид
- Гидроксихлорохин
- Сульфасалазин
Мететрексат обычно является первым лекарством, который приводится в рамках, от болезней, часто заболеваемого).
Их можно комбинировать с биологической обработкой.
Общие побочные эффекты метотрексата включают:
- плохое самочувствие
- потерю аппетита
- боль во рту
- диарея
- головные боли
- выпадение волос
Лекарство также может повлиять на ваши клетки крови и печень, поэтому вам нужно регулярно сдавать анализы крови, чтобы контролировать это.

Реже метотрексат может поражать легкие, поэтому, когда вы начинаете его принимать, вам могут сделать рентгенографию грудной клетки и, возможно, дыхательный тест. Это сделано для сравнения, если у вас появится одышка или постоянный сухой кашель во время приема. Но большинство людей хорошо переносят метотрексат.
Может пройти несколько месяцев, прежде чем вы заметите, что DMARD работает. Важно продолжать принимать лекарство, даже если вначале вы не заметили его действия.
Возможно, вам придется попробовать 2 или 3 типа DMARD, прежде чем вы найдете наиболее подходящий для вас.
Как только вы и ваш врач найдете наиболее подходящий DMARD, вам, как правило, придется принимать лекарство в течение длительного времени.
Дополнительная информация
- Национальное общество по ревматоидному артриту (NRAS): начало терапии DMARD
Биологическая обработка
Биологические методы лечения, такие как адалимумаб, этанерцепт и инфликсимаб, являются более новой формой лечения ревматоидного артрита.

Их обычно принимают в сочетании с метотрексатом или другим БПВП и обычно используют только в том случае, если БПВП сами по себе неэффективны.
Биопрепараты вводятся в виде инъекций. Они работают, не давая определенным химическим веществам в вашей крови активировать вашу иммунную систему, чтобы атаковать ваши суставы.
Побочные эффекты биологических препаратов обычно легкие, но включают:
- кожные реакции в месте инъекций
- инфекции
- тошноту
- высокую температуру
- головные боли
Некоторые люди также могут подвергаться риску получить более серьезные проблемы, включая реактивацию инфекций, таких как туберкулез (ТБ), если они были у них в прошлом.
Дополнительная информация
- Национальное общество по ревматоидному артриту (NRAS): биологические методы лечения
Ингибиторы JAK
Ингибиторы JAK— это новый тип лекарств, доступных в NHS для взрослых с тяжелым ревматоидным артритом.

Они предлагаются людям, которые не могут принимать DMARD или биологические препараты, или пробовали их, но обнаружили, что они неэффективны.
Это лекарство обычно используется в сочетании с метотрексатом.
Ингибиторы JAK также могут приниматься отдельно взрослыми, которые не могут принимать метотрексат.
Дополнительная информация
- Национальное общество по ревматоидному артриту (NRAS): ингибиторы JAK
Лекарства для облегчения боли
В дополнение к лекарствам, используемым для контроля прогрессирования ревматоидного артрита, вам также может потребоваться принимать лекарства, специально предназначенные для облегчения боли.
Обезболивающие
В некоторых случаях вам могут порекомендовать использовать обезболивающие, такие как парацетамол или комбинацию парацетамола и кодеина (ко-кодамол), для облегчения боли, связанной с ревматоидным артритом.

Эти лекарства не лечат воспаление суставов, но могут облегчить боль.
Например, их могут порекомендовать, пока вы ждете визита к специалисту или когда у вас особенно тяжелые симптомы (обострения).
Нестероидные противовоспалительные препараты (НПВП)
В дополнение к упомянутым выше обезболивающим или вместо них врач может назначить нестероидные противовоспалительные препараты (НПВП).
Это может быть традиционный НПВП, такой как ибупрофен, напроксен или диклофенак. Или ваш врач может назначить тип, называемый ингибитором ЦОГ-2, такой как целекоксиб или эторикоксиб.
Эти лекарства могут облегчить боль, а также уменьшить воспаление в суставах, хотя они не остановят прогрессирование ревматоидного артрита с течением времени.
Ваш врач обсудит с вами, какой тип НПВП вам следует принимать, а также связанные с ним преимущества и риски.

Хотя прием НПВП встречается редко, он может увеличить риск серьезных проблем с желудком, таких как внутреннее кровотечение.
Это связано с тем, что лекарства могут разрушить оболочку, защищающую желудок от повреждения желудочными кислотами.
Если вам прописали таблетки НПВП, вам часто дадут другое лекарство, например, ингибитор протонной помпы (ИПП).
Прием ИПП снижает количество кислоты в желудке, что снижает риск повреждения слизистой оболочки желудка.
Стероиды
Стероиды — это сильнодействующие лекарства, которые помогают уменьшить боль, скованность и воспаление.
Их можно вводить в виде:
- таблетки (например, преднизолона)
- инъекции непосредственно в болезненный сустав
- инъекция в мышцу (чтобы помочь большинству суставов)
Они обычно используются для кратковременного облегчения боли – например, пока вы ждете, пока подействуют лекарства от DMARD, или во время обострения .

Стероиды обычно принимают только в течение короткого времени, потому что длительное применение может иметь серьезные побочные эффекты, такие как:
- увеличение веса
- остеопороз (ослабление костей)
- легкие синяки
- мышечная слабость
- истончение кожи
Дополнительная информация
- Национальное общество по ревматоидному артриту (NRAS): снятие боли при ревматоидном артрите
Поддерживающее лечение
Ваш врач может также направить вас в другие службы, которые могут помочь вам с симптомами ревматоидного артрита.
Физиотерапия
Физиотерапевт может помочь вам улучшить физическую форму и мышечную силу, а также сделать ваши суставы более гибкими.

Если ваши руки или запястья поражены, вы можете попробовать индивидуальную программу упражнений для рук. Это включает в себя сеансы лицом к лицу с обученным терапевтом и самостоятельное выполнение упражнений дома.
Физиотерапевт также может помочь облегчить боль с помощью тепла или пакетов со льдом или чрескожной электрической стимуляции нервов (ЧЭНС).
Аппарат TENS подает небольшой импульс электричества на пораженный сустав, который вызывает онемение нервных окончаний и может облегчить боль при ревматоидном артрите.
Трудотерапия
Если ревматоидный артрит вызывает у вас проблемы при выполнении повседневных задач, может помочь трудотерапия.
Эрготерапевт может предоставить обучение и советы, которые помогут вам защитить ваши суставы как дома, так и на работе.
Также может быть рекомендовано использование поддержки для ваших суставов, такой как шина, или устройства, которые помогут вам открывать банки или открывать краны.

Подиатрия
Если у вас есть проблемы со стопами, вам может помочь ортопед.
Вам также могут предложить поддержку для суставов или стельки для обуви, которые облегчат боль.
Дополнительная информация
- Versus Arthritis: лечение симптомов
- Versus Arthritis: лечение артрита
- Национальное общество ревматоидного артрита (NRAS): кто может мне помочь?
Хирургия
Иногда, несмотря на прием лекарств, суставы все же могут повреждаться. Если это произойдет, вам может потребоваться операция, чтобы помочь восстановить способность использовать сустав.
Хирургическое вмешательство также может быть рекомендовано для уменьшения боли или устранения деформаций.

Хирургия пальцев, кисти и запястья
Существуют различные виды операций для устранения проблем с суставами кисти.
Примеры включают:
- освобождение запястного канала (рассечение связки запястья для уменьшения давления на нерв). Узнайте больше о синдроме запястного канала
- высвобождение сухожилий пальцев для лечения аномального сгибания
- удаление воспаленной ткани, выстилающей суставы пальцев
Артроскопия
Это процедура удаления воспаленной ткани сустава.
Во время артроскопии тонкая трубка с прикрепленной к ней лампой и камерой (артроскоп) вводится в сустав через небольшой надрез на коже, чтобы хирург мог видеть пораженный сустав.
Через другие небольшие разрезы на коже вводятся специальные инструменты для удаления поврежденной ткани.

Обычно вам не нужно оставаться в больнице на ночь для такого рода операции, но суставу необходимо дать отдохнуть дома в течение нескольких дней.
Замена сустава
Некоторым людям с ревматоидным артритом требуется операция по замене части или всего сустава, например тазобедренного, коленного или плечевого сустава.
Это известно как замена сустава или эндопротезирование.
Замена этих суставов — серьезная операция, которая включает несколько дней пребывания в больнице, за которыми следуют месяцы реабилитации.
Новейшие протезы суставов имеют срок службы от 10 до 20 лет, и некоторые функции могут не восстановиться после замены поврежденного сустава протезом.
Узнайте больше о замене коленного и тазобедренного суставов.
Дополнительная информация
- Versus Arthritis: хирургия артрита
- Национальное общество по ревматоидному артриту (NRAS): варианты хирургии
Дополнительные методы лечения
Многие люди с ревматоидным артритом пробуют дополнительные методы лечения, такие как:
- иглоукалывание
- хиропрактика
- массаж
- остеопатия
В большинстве случаев существует мало или совсем нет доказательств того, что они эффективны в долгосрочной перспективе, хотя некоторые люди могут испытывать краткосрочную пользу от них.

Пищевые добавки и диетические изменения
Нет убедительных доказательств того, что определенные диетические изменения могут улучшить состояние при ревматоидном артрите, хотя некоторые люди с ревматоидным артритом чувствуют, что их симптомы ухудшаются после употребления определенных продуктов.
Если вы считаете, что это относится и к вам, может быть полезно попробовать избегать проблемных продуктов в течение нескольких недель, чтобы увидеть, улучшатся ли ваши симптомы.
Но важно следить за тем, чтобы ваш рацион оставался здоровым и сбалансированным. Рекомендуется диета в средиземноморском стиле, основанная на овощах, фруктах, бобовых, орехах, фасоли, крупах, злаках, рыбе и ненасыщенных жирах, таких как оливковое масло.
Также имеется мало доказательств в поддержку использования добавок при ревматоидном артрите, хотя некоторые из них могут быть полезны для предотвращения побочных эффектов лекарств, которые вы принимаете.

Например, добавки с кальцием и витамином D могут помочь предотвратить остеопороз, если вы принимаете стероиды, а добавки с фолиевой кислотой могут помочь предотвратить некоторые побочные эффекты метотрексата.
Имеются данные, свидетельствующие о том, что прием добавок с рыбьим жиром может помочь уменьшить боль в суставах и скованность, вызванные ревматоидным артритом.
Дополнительная информация
- Против артрита: дополнительные и альтернативные методы лечения
- Национальное общество по ревматоидному артриту (NRAS): диета и ревматоидный артрит
Последняя проверка страницы: 28 августа 2019 г.
Дата следующей проверки: 28 августа 2022 г.Ревматоидный артрит | Фонд артрита
Ревматоидный артрит: причины, симптомы, методы лечения и др.
Эта воспалительная форма артрита вызывает боль, отек и повреждение суставов.
 Узнайте больше о ревматоидном артрите и о том, как его лечить.
Узнайте больше о ревматоидном артрите и о том, как его лечить.Обновлено 15.10.2021
Ревматоидный артрит (РА) вызывает воспаление и боль в суставах. Это происходит, когда иммунная система не работает должным образом и атакует внутреннюю оболочку суставов, называемую синовиальной оболочкой. Болезнь обычно поражает руки, колени или лодыжки и обычно один и тот же сустав с обеих сторон тела, например, обе руки или оба колена. Но иногда ревматоидный артрит вызывает проблемы и в других частях тела, таких как глаза, сердце, система кровообращения и/или легкие.
По неизвестным причинам ревматоидным артритом заболевают чаще женщины, чем мужчины, и обычно он развивается в среднем возрасте. Наличие члена семьи с РА увеличивает вероятность развития РА.
Причины
У здорового человека иммунная система борется с захватчиками, такими как бактерии и вирусы. При таком аутоиммунном заболевании, как ревматоидный артрит, иммунная система ошибочно принимает клетки организма за чужеродных захватчиков и выделяет воспалительные химические вещества, которые атакуют эти клетки.
 При ревматоидном артрите он поражает синовиальную оболочку, тканевую оболочку вокруг сустава, которая вырабатывает жидкость, помогающую суставу двигаться плавно. Воспаленная синовиальная оболочка становится толще и вызывает болезненность и чувствительность в области сустава, а также покраснение и припухлость, а подвижность сустава может быть затруднена.
При ревматоидном артрите он поражает синовиальную оболочку, тканевую оболочку вокруг сустава, которая вырабатывает жидкость, помогающую суставу двигаться плавно. Воспаленная синовиальная оболочка становится толще и вызывает болезненность и чувствительность в области сустава, а также покраснение и припухлость, а подвижность сустава может быть затруднена.Исследователи не уверены, почему у людей развивается ревматоидный артрит. Они считают, что у этих людей могут быть определенные гены, которые активируются триггером в окружающей среде, таким как вирус или бактерия, физический или эмоциональный стресс или какой-либо другой внешний фактор.
Симптомы
На ранних стадиях люди с РА могут не видеть покраснения или припухлости суставов, но могут испытывать болезненность и боль.
Следующие симптомы указывают на РА:- Боль в суставах, болезненность, припухлость или скованность, длящиеся шесть недель или дольше.
- Утренняя скованность, длящаяся 30 минут или дольше.

- Поражено более одного сустава.
- Обычно в первую очередь поражаются мелкие суставы (запястья, некоторые суставы кистей и стоп).
- Поражаются одни и те же суставы с обеих сторон тела.
Многие люди с ревматоидным артритом очень устают (усталость), а у некоторых может быть субфебрильная температура. Симптомы РА могут появляться и исчезать. Наличие сильного воспаления и других симптомов называется вспышкой. Вспышка может длиться в течение нескольких дней или месяцев.
Влияние на здоровье
- Глаза. Сухость, боль, воспаление, покраснение, чувствительность к свету и проблемы со зрением.
- Рот. Сухость и воспаление десен, раздражение или инфекция.
- Кожа. Ревматоидные узелки — небольшие шишки под кожей над костными участками.
- Легкие. Воспаление и рубцевание, которые могут привести к одышке и заболеванию легких.

- Кровеносные сосуды. Воспаление кровеносных сосудов, которое может привести к повреждению нервов, кожи и других органов.
- Кровь. Количество эритроцитов ниже нормы.
- Сердце. Воспаление может повредить сердечную мышцу и прилегающие области.
- Болезненные суставы также затрудняют выполнение упражнений, что приводит к увеличению веса. Избыточный вес может сделать людей с РА более склонными к развитию высокого уровня холестерина, диабета, сердечных заболеваний и высокого кровяного давления.
Диагностика
Как можно более ранняя постановка точного диагноза — первый шаг к эффективному лечению ревматоидного артрита. Врач со специальной подготовкой в лечении артрита (называемый ревматологом) лучше всего может поставить правильный диагноз, используя историю болезни, медицинский осмотр и лабораторные анализы.
История болезни. Врач спросит о суставных симптомах (боль, болезненность, скованность, трудности при движении), когда они начались, появляются и исчезают, насколько они серьезны, какие действия улучшают или ухудшают их, и есть ли у членов семьи ревматоидный артрит или другое аутоиммунное заболевание.
 болезнь.
болезнь.
Физикальное обследование. Врач будет искать болезненность в суставах, припухлость, повышение температуры и болезненность или ограниченность движений, шишки под кожей или субфебрилитет.
Анализы крови. Анализы крови выявляют воспаление и белки крови (антитела), которые связаны с РА:- Скорость оседания эритроцитов (СОЭ или «скорость СЭД») и уровни С-реактивного белка (СРБ) являются маркерами воспаления. Высокая СОЭ или СРБ в сочетании с другими признаками РА помогают поставить диагноз.
- Ревматоидный фактор (РФ) — это антитело, обнаруживаемое (в конечном итоге) примерно у 80 процентов людей с РА. Антитела к циклическому цитруллинированному пептиду (ЦЦП) обнаруживаются у 60-70% людей с РА. Однако они также встречаются у людей без РА.
Визуальные тесты. RA может вызвать изнашивание концов костей в суставе (эрозии). Рентген, УЗИ или МРТ (магнитно-резонансная томография) могут выявить эрозии.
 Но если они не обнаруживаются при первых тестах, это может означать, что РА находится на ранней стадии и еще не повредил кость. Результаты визуализации также могут показать, насколько хорошо работает лечение.
Но если они не обнаруживаются при первых тестах, это может означать, что РА находится на ранней стадии и еще не повредил кость. Результаты визуализации также могут показать, насколько хорошо работает лечение.
Лечение
Целями лечения ревматоидного артрита являются:
- Остановить воспаление или уменьшить его до минимально возможного уровня (перевести болезнь в состояние ремиссии).
- Облегчить симптомы.
- Предотвращает повреждение суставов и органов.
- Улучшить функционирование и общее самочувствие.
- Уменьшение долгосрочных осложнений.
Для достижения этих целей врач будет следовать следующим стратегиям:
- Раннее агрессивное лечение , чтобы как можно быстрее уменьшить или остановить воспаление.
- Достижение ремиссии или достижение другой цели (так называемое «лечение до достижения цели»)
- Жесткий контроль для поддержания минимально возможного уровня воспаления.

Найдите на сайте artart.org информацию о лекарствах, которые ваш врач прописывает для лечения ревматоидного артрита.
Ревматоидный артрит
1,5M
Жители США, страдающие ревматоидным артритом.
3X
Вероятность развития РА у женщин в три раза выше, чем у мужчин.
30
У женщин РА чаще всего начинается в возрасте от 30 до 60 лет.
45
РА редко встречается у мужчин в возрасте до 45 лет.
Самообслуживание
Очень важно работать с врачом, чтобы убедиться, что вы получаете надлежащее лечение, но вы также можете самостоятельно принять меры для лечения ревматоидного артрита и облегчения боли и усталости. Диета, физические упражнения, отказ от курения и психическое здоровье являются ключом к хорошему здоровью в целом и контролю ревматоидного артрита. Получите помощь в постановке целей в отношении здоровья и управлении болью с помощью бесплатного приложения Vim.
Здоровое питание.
 Сбалансированная, питательная диета , состоящая из рекомендуемых количеств всех групп продуктов питания, способствует хорошему самочувствию и облегчает поддержание здорового веса.
Сбалансированная, питательная диета , состоящая из рекомендуемых количеств всех групп продуктов питания, способствует хорошему самочувствию и облегчает поддержание здорового веса.Ежедневное движение. Даже если у вас нет времени заниматься спортом, постарайтесь сделать движение частью своей повседневной жизни. Используйте лестницу вместо лифта. Припаркуйтесь в таком месте, где вам придется немного пройтись, чтобы войти в здание. Выберите более длинный путь на встречу в своем офисе.
Баланс между активностью и отдыхом. Важно стараться оставаться физически активным даже во время обострения, но отдых также особенно важен, когда активен ревматоидный артрит и суставы ощущаются болезненными, опухшими или скованными. Отдых помогает уменьшить воспаление и усталость, которые могут сопровождать обострение. Перерывы в течение дня защищают суставы и сохраняют энергию.
Горячие и холодные процедуры. Тепловые процедуры, такие как грелки или теплые ванны, как правило, лучше всего помогают снять скованность в суставах и усталость мышц.
 Холод лучше всего подходит для острой боли и опухших суставов. Он может обезболить болезненные участки и уменьшить воспаление.
Холод лучше всего подходит для острой боли и опухших суставов. Он может обезболить болезненные участки и уменьшить воспаление.Актуальные продукты. Эти кремы, гели или наклеиваемые пластыри могут облегчить боль в суставе или мышце. Некоторые содержат лекарство, которое вы можете получить в таблетках, а другие используют ингредиенты, которые раздражают ваши нервы, чтобы отвлечь внимание от боли.
Снижение стресса и дополнительные методы лечения. Есть разные способы расслабиться и перестать сосредотачиваться на боли. Они включают медитацию, глубокое дыхание и размышления о образах, которые делают вас счастливыми. Массаж может помочь уменьшить боль, расслабить воспаленные мышцы и снять стресс или беспокойство. Иглоукалывание предполагает введение тонких игл в специальные точки тела для облегчения боли. Если вам не нравятся иголки, вместо них в акупрессуре используется сильное давление.
Дополнения. Исследования показывают, что добавки с куркумином/куркумой и рыбьим жиром омега-3 могут помочь при боли при ревматоидном артрите и утренней скованности.
 Тем не менее, поговорите с врачом, прежде чем принимать какую-либо добавку, чтобы обсудить побочные эффекты и то, как она может повлиять на другие лекарства, которые вы принимаете.
Тем не менее, поговорите с врачом, прежде чем принимать какую-либо добавку, чтобы обсудить побочные эффекты и то, как она может повлиять на другие лекарства, которые вы принимаете.Система позитивного отношения и поддержки. Создайте сеть друзей, членов семьи и коллег, которые могут оказать эмоциональную поддержку. Найдите время, чтобы заняться тем, что вам нравится, чтобы поднять себе настроение и облегчить боль.
диагностирован ревматоидный артрит?
Получите последние новости и советы о том, как жить с ревматоидным артритом, в журнале Living Your Yes! электронный бюллетень.
Ревматоидный артрит (РА) Лечение: лекарства, хирургия, терапия
Основными целями лечения ревматоидного артрита являются контроль воспаления, облегчение боли и снижение инвалидности, связанной с РА.
Лечение обычно включает медикаментозное лечение, профессиональную или физиотерапию и физические упражнения. Некоторым людям требуется хирургическое вмешательство для исправления повреждения суставов.
 Раннее лечение является ключом к хорошим результатам. А с помощью современных методов лечения повреждение суставов часто можно замедлить или остановить.
Раннее лечение является ключом к хорошим результатам. А с помощью современных методов лечения повреждение суставов часто можно замедлить или остановить.Лекарства от ревматоидного артрита
НПВП
В рамках лечения ревматоидного артрита врач, вероятно, назначит нестероидные противовоспалительные препараты (НПВП). Эти лекарства уменьшают боль и воспаление, но не замедляют течение РА. Если ваш врач считает, что у вас ревматоидный артрит или если у вас ревматоидный артрит средней или тяжелой степени, вам, вероятно, также потребуется принимать другие препараты, чтобы предотвратить дальнейшее повреждение суставов.
Многие выпускаются в виде пилюль или таблеток. К безрецептурным НПВП относятся ибупрофен и напроксен. Большинству людей с ревматоидным артритом требуется рецептурная версия, такая как целекоксиб (целебрекс), поскольку они предлагают более высокую дозу с более длительными результатами и требуют меньшего количества доз в течение дня.

НПВП, отпускаемые по рецепту, содержат предупреждение о более высоком риске сердечного приступа и инсульта. НПВП также могут повышать артериальное давление и вызывать раздражение желудка, язвы и кровотечения.
Вы и ваш врач можете сопоставить преимущества НПВП с потенциальными рисками. Возможно, вам придется попробовать несколько, чтобы найти тот, который подходит именно вам.
БПВП
Противоревматические препараты, модифицирующие заболевание. Они обуздывают вашу иммунную систему, чтобы помочь замедлить ревматоидный артрит или не дать ему ухудшиться.
Врачи обычно сначала назначают метотрексат (Rheumatrex, Trexall) для лечения ревматоидного артрита. Если это само по себе не успокаивает воспаление, они могут попробовать или добавить другой тип обычного БПВП, такой как гидроксихлорохин (плаквенил), лефлуномид (арава), сульфасалазин (азульфидин) или тофацитиниб (кселжанц).
Вы можете принимать DMARD в виде таблеток, но некоторые люди получают метотрексат в виде инъекции.
 Может пройти несколько недель или месяцев, прежде чем они начнут работать, и больше времени, чтобы получить полный эффект.
Может пройти несколько недель или месяцев, прежде чем они начнут работать, и больше времени, чтобы получить полный эффект.Ослабленная иммунная система может привести к инфекции и множеству других побочных эффектов. Лефлуномид и метотрексат могут вызывать врожденные дефекты. Если вы планируете создать семью, сначала поговорите со своим врачом.
БПВП, особенно метотрексат, значительно улучшили состояние при тяжелом ревматоидном артрите и могут помочь сохранить ваши суставы.
Биопрепараты
Если метотрексат или другие БПВП не облегчают симптомы РА и воспаление, врачи могут порекомендовать биологический препарат. Это генно-инженерные белки. Они блокируют определенные части иммунной системы, которые играют ключевую роль в воспалении при ревматоидном артрите. Эти препараты могут быстро облегчить боль в суставах и отек.
Многие биологические препараты блокируют ФНО, химическое вещество, вырабатываемое организмом и вызывающее воспаление.
 Другие биологические препараты нацелены на другие химические вещества, такие как IL-1 или IL-17.
Другие биологические препараты нацелены на другие химические вещества, такие как IL-1 или IL-17.Биоподобные препараты теперь доступны для некоторых из этих биопрепаратов. Это лекарства, изготовленные из тех же типов материалов, что и биологические, и вы получаете их таким же образом. Доказано, что они столь же эффективны и безопасны, как и биопрепараты в той же дозировке.
Некоторые из биологических и биоподобных препаратов, доступных для лечения РА, включают:
Biologics
- Abatacept (Orencia)
- Adalimumab (Humira)
- Anakinra (Kineret)
- Certolizumab (Cimzia)
- Etanercept (Enbrel)
- Golimumab (Simponi, Simponi Aria)
- Infliximab (Remicade)
- Rituximab (Rituxan)
- Sarilumab (Kevzara)
- Tocelizumab (Actemra)
BioSimilars
Adalimab:
020202 - НПВП . Нестероидные противовоспалительные препараты (НПВП) могут облегчить боль и уменьшить воспаление. Безрецептурные НПВП включают ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve). Более сильные НПВП отпускаются по рецепту.
- Adalimumab-adbm (Cyltezo)
- adalimumab-afzb (Abrilada)
- Adalimumab-atto (Amjevita)
- Adalimumab-bwwd (Hadlima)
- Adalimumab-fkjp (Hulio)
4444444444444444444 гг.0022
Etanercept
- Etanercept -szzs (Erelzi)
- Etanercept-ykro (Eticovo)
Infliximab:
- Infliximab-axxq (Avsola),
- Infliximab-abda (Renflexis)
- Infliximab-dyyb (Inflectra)
- инфликсимаб-qbtx (Ixifi)
Вы можете принимать биопрепараты в виде инъекций дома, внутривенно в медицинском центре или в виде таблеток.
Поскольку они замедляют вашу иммунную систему, биологические препараты затрудняют вашему организму борьбу с инфекцией. Они могут вызывать обострения некоторых неактивных инфекций, например туберкулеза. У некоторых людей возникают реакции при внутривенном введении или в месте инъекции.
Более распространенные внутривенные реакции могут включать боль в груди, затрудненное дыхание и крапивницу. Каждое лекарство имеет свой набор побочных эффектов, о которых следует поговорить с врачом.
Стероиды
При тяжелом ревматоидном артрите или при обострении симптомов врач может порекомендовать стероиды для облегчения боли и скованности. В большинстве случаев их можно использовать временно, чтобы успокоить вспышку. Но некоторым людям необходимо принимать стероиды в течение более длительного времени, чтобы контролировать боль и воспаление. К распространенным относятся гидрокортизон (Кортеф), метилпреднизолон (Медрол) и преднизолон (Дельтазон).
Стероиды можно вводить непосредственно в воспаленный сустав или принимать в виде таблеток. Уколы вызывают меньше побочных эффектов. Но вы не можете получать их чаще, чем раз в 3 или 4 месяца, потому что они могут ослабить ваши кости и ткани.
Стероиды могут вызывать увеличение веса и потерю костной массы, повышая вероятность остеопороза. Они также могут повышать артериальное давление, ухудшать течение диабета и повышать вероятность инфекций. Как правило, прием более низких доз в течение более короткого времени означает меньше побочных эффектов.
Комбинированная терапия
Прием более одного лекарства может помочь вам двигаться лучше и с меньшей болью. Это также может замедлить или остановить повреждение суставов, вызванное ревматоидным артритом.
Вы, вероятно, будете принимать метотрексат как часть комбинированной терапии в сочетании с аналогичным препаратом (таким как гидроксихлорохин, лефлуномид или сульфасалазин) или с биологическим препаратом.
Прием более одного лекарства не может устранить повреждение суставов, которое у вас уже есть, и это не лекарство. Но это может предотвратить дальнейшее повреждение и помочь вам избежать других проблем со здоровьем, которые могут возникнуть при ревматоидном артрите, таких как сердечный приступ и инсульт.
Хирургия ревматоидного артрита
Если боль и воспаление в суставах становятся невыносимыми или суставы сильно повреждены, некоторым людям требуется операция по замене сустава. Бедра и колени, а иногда и плечи, являются наиболее распространенными суставами, которые заменяются. Хирургия может значительно улучшить боль и подвижность. Большинство людей ждут до 50 лет, потому что искусственные суставы изнашиваются через 15-20 лет.
Некоторые суставы, такие как голеностопные, плохо реагируют на замену искусственными суставами, и их лучше восстанавливают после операции, называемой спондилодезом.
Обсудите возможные варианты со своим врачом. Вы можете задать такие вопросы, как:
- Каковы плюсы и минусы?
- Какие возможны осложнения?
- Сколько времени займет восстановление?
- Нужна ли мне физиотерапия?
- Как долго прослужит соединение?
Физиотерапия и трудотерапия
Физиотерапия и трудотерапия существенно меняют вашу повседневную жизнь. Они являются ключевыми частями любого плана лечения ревматоидного артрита.
Они являются ключевыми частями любого плана лечения ревматоидного артрита.
Физиотерапевты могут дать вам план упражнений, научить вас использовать тепло и лед, делать лечебный массаж, а также поощрять и мотивировать вас.
Эрготерапевты помогут вам справиться с повседневными задачами, такими как приготовление пищи или работа на компьютере, и покажут вам более простые способы выполнения этих задач. Они также могут проверить, помогут ли вам какие-либо гаджеты.
Как может помочь когнитивная терапия
Поскольку одним из самых трудных аспектов ревматоидного артрита является умение жить с болью, многие врачи рекомендуют обучение управлению болью. Они могут назвать это «когнитивной терапией».
Цель состоит в том, чтобы улучшить ваше эмоциональное и психологическое благополучие, развивая способы расслабления, борьбы со стрессом и поддержания собственного темпа. Например, это может включать в себя планирование деятельности, управляемые образы, расслабление, отвлечение внимания и творческое решение проблем.
Упражнения, боль в суставах и ревматоидный артрит
Когда ваши суставы скованны и болят, упражнения могут быть последним, о чем вы думаете. Тем не менее, при ревматоидном артрите регулярные занятия спортом — одно из лучших занятий.
- Люди, которые занимаются спортом, живут дольше, независимо от наличия ревматоидного артрита.
- Регулярные физические упражнения могут уменьшить боль при ревматоидном артрите.
- Ваши кости станут крепче. Истончение костей может быть проблемой при ревматоидном артрите, особенно если вам нужно принимать стероиды.
- Сильные мышцы помогают лучше двигаться.
- Ваше настроение и уровень энергии улучшатся.
Натуральные средства для лечения ревматоидного артрита
Существуют некоторые дополнительные медицинские методы лечения, которые могут помочь при ревматоидном артрите. Это хорошая идея, чтобы обсудить это с вашим врачом в первую очередь. Вам по-прежнему нужно будет принимать лекарство и выполнять другие части плана лечения.
Тепло и холод. Пакеты со льдом могут уменьшить отек и воспаление суставов. Положите на сустав холодный компресс или пакет со льдом (завернутый в полотенце). Используйте пакеты со льдом по 15 минут за раз с 30-минутными перерывами между ними.
Тепловые компрессы расслабляют мышцы и стимулируют кровоток. Оберните теплым полотенцем или салфеткой больное место. Или попробуйте теплую ванну или душ.
Релаксация. Попробуйте прогрессивную мышечную релаксацию. Это когда вы напрягаете или напрягаете одну группу мышц, а затем расслабляете ее. Сделайте глубокий вдох, как вы это делаете. Начните с мышц ног. Медленно двигайтесь вверх по телу, заканчивая мышцами лица.
Сон. Недостаток сна может вызвать боль в суставах. Ложитесь спать и вставайте в одно и то же время каждый день. Старайтесь делать какие-то упражнения каждый день. Избегайте никотина, кофеина и алкоголя. И не забудьте «отключить» спальню: выключите телевизоры, компьютеры и телефоны.
Капсаицин. Входит в состав острого перца. Исследования показывают, что натирание суставов кремом, в состав которого входит немного крема, может облегчить боль. Сначала вы можете почувствовать сильную боль, но обычно она проходит.
Акупунктура. Исследования показывают, что иглоукалывание уменьшает боль, может снизить потребность в обезболивающих и помогает больным суставам оставаться гибкими.
Терапия разума и тела. Терапия разума и тела может помочь справиться со стрессом, а также улучшить сон и то, как вы реагируете на боль. Стратегии включают глубокое дыхание животом, расслабление мышц одну за другой с головы до ног, визуализацию (например, изображение успокаивающей сцены), медитацию и тай-чи.
Биологическая обратная связь. Вы работаете с терапевтом, который помогает вам распознавать, когда вы чувствуете напряжение, и учится успокаивать себя. Это может помочь вам справиться с болью.
Электростимуляция (ЧЭНС). Хотя он редко используется для RA, он может помочь. TENS — это небольшое устройство, которое посылает электрические сигналы в ваше тело через электроды, размещенные на коже рядом с больным участком.
Не совсем понятно, как это работает. Одна из теорий заключается в том, что он прерывает болевые сигналы в ваших нервах. Другая идея заключается в том, что это заставляет ваше тело вырабатывать естественные обезболивающие, называемые эндорфинами.
Домашняя установка ЧЭНС поможет вам пережить обострение. Большинство людей меньше болят, когда устройство включено, но после того, как они его выключают, боль обычно возвращается.
Пищевые добавки. Имейте в виду, что даже натуральные добавки могут взаимодействовать с лекарствами. Поэтому сообщите своему врачу обо всех лекарствах и добавках, которые вы принимаете. Они могут убедиться, что они в порядке для вас.
Исследования показывают, что жирные кислоты омега-3 в рыбьем жире могут помочь облегчить воспаление в организме. Несколько исследований показали, что добавки с рыбьим жиром могут помочь уменьшить утреннюю скованность при ревматоидном артрите.
Несколько исследований показали, что добавки с рыбьим жиром могут помочь уменьшить утреннюю скованность при ревматоидном артрите.
Некоторые исследования показывают, что масло семян огуречника вместе с противовоспалительными болеутоляющими средствами может уменьшить симптомы ревматоидного артрита. У людей с РА суставы были менее болезненными и опухшими через 6 недель.
Не курить!
Если вы курите, постарайтесь бросить курить. Если вы продолжите курить, это может снизить эффективность лечения ревматоидного артрита.
Могу ли я сократить прием лекарств от ревматоидного артрита, если чувствую себя хорошо?
Если боль и скованность начинают исчезать, вы можете задаться вопросом, можете ли вы изменить свои лекарства.
РА — это хроническое заболевание, и лекарства держат ваши симптомы под контролем. Но под руководством своего врача некоторые люди могут снизить количество принимаемых лекарств.
Когда у вас была последняя вспышка?
Исследования показывают, что у людей, прекративших прием лекарств от ревматоидного артрита, вероятно обострение симптомов через 4–8 недель. Если ваше заболевание остается активным, у вас больше шансов получить необратимое повреждение суставов.
Если ваше заболевание остается активным, у вас больше шансов получить необратимое повреждение суставов.
Ваш врач захочет узнать, как давно у вас не было никаких проблем. Они также проведут несколько тестов. Если все выглядит хорошо, ваш врач может постепенно снизить дозу ваших лекарств, обычно начиная с НПВП.
Вы хотите поддерживать постоянный и эффективный уровень лекарств от ревматоидного артрита в своем организме, поэтому, если вы сможете сократить прием лекарств, это будет медленное изменение. Помогает, если вы принимаете лекарство в одно и то же время каждый день.
У вас есть проблемы с побочными эффектами от ваших лекарств?
Если да, сообщите о них своему врачу. Возможно, они смогут скорректировать ваше лекарство. Например, многие препараты, используемые для лечения ревматоидного артрита, могут вызывать расстройство желудка. Чтобы помочь, ваш врач может предложить принимать его в другое время или во время еды. Они также могут порекомендовать лекарства, чтобы облегчить тошноту и помочь с желудочной кислотой.
Используете ли вы напоминания, чтобы вовремя принимать лекарства?
Когда вы почувствуете себя лучше, вы можете обнаружить, что забыли принять лекарства, которые в первую очередь избавили вас от боли. Попробуйте несколько простых советов, которые помогут придерживаться графика лечения.
- Используйте таблетку, чтобы отслеживать, какие лекарства принимать и когда их принимать.
- Сочетайте прием лекарств с ежедневными мероприятиями, такими как чистка зубов или завтрак, чтобы принимать их каждый день в одно и то же время.
- Запрограммируйте напоминание на своем мобильном телефоне, компьютере или цифровых часах или загрузите приложение, которое отслеживает ваш график приема лекарств.
- Когда вы продлеваете свои рецепты, сделайте пометку в своем календаре, чтобы вы знали, когда получить следующую добавку.
Профилактика ревматоидного артрита
Нет способа предотвратить ревматоидный артрит. Но раннее лечение обычно может предотвратить ухудшение состояния.
Но раннее лечение обычно может предотвратить ухудшение состояния.
Ревматоидный артрит | Причины, симптомы, лечение
- Что такое ревматоидный артрит?
- Симптомы
- Причины
- Как ревматоидный артрит повлияет на меня?
- Диагноз
- Уход
- Управление симптомами
- Жизнь с ревматоидным артритом
- Исследования и новые разработки
- история Кери
Получить помощь
Что такое ревматоидный артрит?
Посмотрите наше видео о том, что такое ревматоидный артрит
Идет загрузка. ..
..
Нажмите, чтобы посмотреть нашу короткую анимацию, чтобы узнать, что такое ревматоидный артрит, каковы варианты лечения и что вы можете сделать, чтобы помочь себе.
Ревматоидный артрит — это состояние, которое может вызывать боль, отек и скованность в суставах.
Это так называемое аутоиммунное заболевание. Это означает, что иммунная система, которая является естественной системой самозащиты организма, сбивается с толку и начинает атаковать здоровые ткани вашего тела. При ревматоидном артрите в основном это происходит при воспалении суставов.
Ревматоидный артрит поражает около 400 000 взрослых в возрасте 16 лет и старше в Великобритании. Это может повлиять на любого человека в любом возрасте. Это может быстро ухудшиться, поэтому важна ранняя диагностика и интенсивное лечение. Чем раньше вы начнете лечение, тем эффективнее оно будет.
Чтобы понять, как развивается ревматоидный артрит, полезно понять, как работает нормальный сустав.
Как работает обычный сустав?
Сустав — это место соединения двух костей. Большинство наших суставов устроены таким образом, чтобы кости могли двигаться в определенных направлениях и в определенных пределах.
Большинство наших суставов устроены таким образом, чтобы кости могли двигаться в определенных направлениях и в определенных пределах.
Например, колено — самый большой сустав в теле и один из самых сложных. Он должен быть достаточно прочным, чтобы выдержать наш вес, и должен зафиксироваться в нужном положении, чтобы мы могли стоять прямо.
Он также должен действовать как шарнир, чтобы мы могли ходить, и должен поворачиваться, когда мы бежим или занимаемся спортом.
Конец каждой кости покрыт хрящом, поверхность которого очень гладкая и скользкая. Хрящ позволяет концам костей двигаться относительно друг друга, почти не трясь.
Сустав удерживается на месте синовиальной оболочкой, которая содержит густую жидкость для защиты костей и сустава.
Синовиальная оболочка имеет прочный внешний слой, который удерживает сустав на месте и не дает костям двигаться слишком далеко.
Прочные тяжи, называемые сухожилиями, прикрепляют мышцы к костям.
Что происходит в суставе, пораженном ревматоидным артритом?
Если у вас ревматоидный артрит, ваша иммунная система может вызвать воспаление внутри сустава или нескольких суставов. Воспаление обычно является важной частью работы вашей иммунной системы. Это позволяет организму направлять дополнительную жидкость и кровь в часть тела, пораженную инфекцией. Например, если у вас есть порез, который инфицируется, кожа вокруг него может опухнуть и изменить цвет.
Однако в случае ревматоидного артрита это воспаление в суставе не требуется и вызывает проблемы.
Когда воспаление стихает, капсула вокруг синовиальной оболочки остается растянутой и не может удерживать сустав в правильном положении. Это может привести к нестабильности сустава и его перемещению в необычное положение.
Симптомы
Основными симптомами ревматоидного артрита являются:
- боль в суставах
- опухание суставов, повышение температуры и покраснение
- скованность, особенно утром или после долгого неподвижного сидения.

Другие симптомы могут включать:
- усталость и недостаток энергии – это может быть известно как усталость
- плохой аппетит (отсутствие чувства голода)
- потеря веса
- высокая температура или лихорадка
- потливость
- сухость глаз – в результате воспаления
- боль в груди – в результате воспаления.
Ревматоидный артрит может поражать любой сустав в организме, хотя часто сначала он ощущается в мелких суставах рук и ног. Обе стороны тела обычно поражаются одновременно, одинаково, но это происходит не всегда.
У некоторых людей появляются мясистые образования, называемые ревматоидными узелками, которые образуются под кожей вокруг пораженных суставов. Иногда они могут быть болезненными, но обычно это не так.
Причины
Следующие факторы могут сыграть роль в возникновении ревматоидного артрита:
Возраст
Ревматоидный артрит поражает взрослых любого возраста, хотя большинству людей диагноз ставится в возрасте от 40 до 60 лет.
Пол
Ревматоидный артрит в два-три раза чаще встречается у женщин, чем у мужчин.
Генетика
Ревматоидный артрит развивается из-за сочетания генетических факторов и факторов окружающей среды, таких как курение и диета. Неясно, какова генетическая связь, но считается, что наличие родственника с этим заболеванием увеличивает ваши шансы на развитие этого заболевания.
Вес
Если у вас избыточный вес, у вас значительно больше шансов заболеть ревматоидным артритом, чем при нормальном весе.
Индекс массы тела (ИМТ) — это показатель, который определяет, является ли ваш вес нормальным, исходя из вашего роста и веса.
Для большинства взрослых идеальный ИМТ находится в диапазоне от 18,5 до 24,9.
Если ваш ИМТ:
- ниже 18,5 – вы находитесь в диапазоне недостаточного веса
- между 18,5 и 24,9 — вы находитесь в диапазоне здорового веса
- между 25 и 29,9 — у вас избыточный вес
- между 30 и 39,9 — вы находитесь в диапазоне ожирения.

Чтобы рассчитать свой ИМТ, воспользуйтесь калькулятором здорового веса.
Курение
Курение сигарет значительно повышает риск развития ревматоидного артрита. Если вы хотите бросить курить, посетите сайт Smokefree.
Диета
Есть некоторые доказательства того, что если вы едите много красного мяса и мало витамина С, у вас может быть повышенный риск развития ревматоидного артрита.
Как повлияет на меня ревматоидный артрит?
Поскольку ревматоидный артрит может поражать разных людей по-разному, мы не можем предсказать, как это заболевание может развиваться у вас.
Если вы курите, рекомендуется бросить курить после постановки диагноза ревматоидного артрита. Это связано с тем, что:
- ревматоидный артрит может протекать хуже у курильщиков, чем у некурящих
- курение может ослабить действие вашего лекарства.
Физическая активность также важна, так как она может облегчить ваши симптомы и улучшить общее состояние здоровья.
Анализы крови и рентген помогут вашему врачу оценить, насколько быстро развивается ваш артрит и каковы перспективы на будущее. Это также поможет вашему врачу решить, какую форму лечения порекомендовать.
Перспективы лечения ревматоидного артрита постоянно улучшаются по мере появления новых и более эффективных методов лечения. С этим заболеванием можно вести полноценную и активную жизнь, но важно принимать лекарства в соответствии с предписаниями и вносить необходимые изменения в образ жизни.
Диагностика
Диагноз ревматоидного артрита ставится на основании ваших симптомов, физического осмотра и результатов рентгенографии, сканирования и анализов крови.
Диагноз поставить сложно, потому что не существует теста, который точно доказал бы, что он у вас есть. Есть также довольно много условий, которые имеют те же симптомы.
Ваш врач спросит о ваших симптомах и проведет медицинский осмотр. Они будут искать опухшие суставы и проверять, насколько хорошо они двигаются. Ревматоидный артрит может поражать разные части тела одновременно, поэтому важно сообщить врачу обо всех симптомах, которые у вас были, даже если они не кажутся связанными между собой.
Ревматоидный артрит может поражать разные части тела одновременно, поэтому важно сообщить врачу обо всех симптомах, которые у вас были, даже если они не кажутся связанными между собой.
Если они подозревают, что у вас ревматоидный артрит, они направят вас к ревматологу и могут назначить анализы крови для подтверждения диагноза.
Анализы крови
Не существует единого анализа крови, который мог бы подтвердить наличие у вас ревматоидного артрита. Тем не менее, есть несколько тестов, которые могут показать возможные признаки заболевания. Некоторые из основных тестов описаны ниже.
Скорость оседания эритроцитов (СОЭ)
Образец ваших эритроцитов помещают в пробирку с жидкостью. Клетки рассчитаны, чтобы увидеть, сколько времени им потребуется, чтобы добраться до дна пробирки. Если клетки тонут быстрее, чем обычно, уровень воспаления может быть выше нормы. Ревматоидный артрит является лишь одной из возможных причин.
С-реактивный белок (СРБ)
Этот тест может показать наличие воспаления в организме. Он делает это, проверяя, сколько CRP в вашей крови. Если СРБ больше, чем обычно, у вас может быть воспаление в организме.
Он делает это, проверяя, сколько CRP в вашей крови. Если СРБ больше, чем обычно, у вас может быть воспаление в организме.
Общий анализ крови
Общий анализ крови измеряет количество эритроцитов в крови. Они переносят железо по всему телу, а низкое количество эритроцитов означает, что у вас низкое содержание железа. Это может означать, что у вас анемия (ан-и-ме-эр) и часто встречается у людей с ревматоидным артритом, хотя наличие анемии не доказывает, что у вас ревматоидный артрит.
Ревматоидный фактор и анти-ЦЦП антитела
Около половины всех людей с ревматоидным артритом имеют ревматоидный фактор в крови на момент начала заболевания. Однако примерно 1 из каждых 20 человек без ревматоидного артрита также дает положительный результат на ревматоидный фактор.
Существует еще один тест на антитела, называемый анти-CCP, который вы можете пройти. Люди с положительным результатом теста на анти-CCP, скорее всего, заболевают ревматоидным артритом. Однако не у всех, у кого есть это заболевание, есть это антитело.
Сканирование
Сканирование можно использовать для выявления воспалений и повреждений суставов. Их можно использовать для диагностики ревматоидного артрита и проверки развития заболевания.
Сюда могут входить:
- рентген – он покажет любые изменения в ваших суставах УЗИ
- – изображение ваших суставов создается с помощью высокочастотных звуковых волн
- магнитно-резонансная томография (МРТ) — снимки ваших суставов производятся с использованием сильных магнитных полей и радиоволн.
Лечение
Существует множество методов лечения ревматоидного артрита. Чем раньше начато интенсивное лечение, тем больше вероятность того, что оно сработает.
Существует три основных способа лечения ревматоидного артрита:
- лекарства
- физиотерапия
- хирургия
Лекарства
Существует четыре основные группы лекарств, которые используются для лечения ревматоидного артрита. Это:
Это:
- обезболивающие
- нестероидные противовоспалительные препараты (НПВП)
- болезнь-модифицирующие противоревматические препараты (БМАРП)
- стероиды (также известные как кортикостероиды).
Многим людям с ревматоидным артритом необходимо принимать более одного препарата. Это связано с тем, что разные препараты действуют по-разному.
Ваше лекарственное лечение может время от времени меняться. Это может зависеть от того, насколько серьезны ваши симптомы, или от того, что что-то, связанное с вашим состоянием, изменилось.
Лекарства могут выпускаться под разными названиями. Каждое лекарство имеет утвержденное название, которое иногда называют непатентованным.
Производители также часто присваивают препарату свою торговую марку. Например, Нурофен — торговая марка ибупрофена.
Утвержденное название всегда должно быть на этикетке фармацевта, даже если на упаковке указано торговое название. Проконсультируйтесь со своим врачом, медсестрой-ревматологом или фармацевтом, если вы в чем-то не уверены.
Обезболивающие
Обезболивающие могут облегчить боль, вызванную ревматоидным артритом, но не должны быть единственным средством лечения.
Существует множество типов обезболивающих и сильных сторон — некоторые из них можно купить в аптеке без рецепта, а некоторые отпускаются только по рецепту.
Для получения рекомендаций обратитесь к медицинскому работнику, отвечающему за ваше лечение.
Болезнь-модифицирующие противоревматические препараты (БМАРП)
Существует три типа БМАРП:
- обычные синтетические DMARD (иногда называемые csDMARD)
- биологические методы лечения (иногда называемые bDMARD).
- целевых синтетических DMARD (иногда называемых tsDMARD).
Вам необходимо регулярно сдавать анализы крови, если вы принимаете DMARD, так как они могут повлиять на вашу печень.
Может пройти некоторое время, прежде чем вы заметите, что ваш DMARD работает – возможно, несколько месяцев. В это время важно продолжать принимать лекарства.
В таблице ниже показаны DMARD, доступные для лечения ревматоидного артрита.
| Имя | Тип DMARD |
|---|---|
| Азатиоприн | Обычный синтетический DMARD |
| Инъекции золота | Обычный синтетический DMARD |
| Гидроксихлорохин | Обычный синтетический DMARD |
| Лефлуномид | Обычный синтетический DMARD |
| Метотрексат | Обычный синтетический DMARD |
| Сульфасалазин | Обычный синтетический DMARD |
| Этанерцепт | Биологический; Анти-ФНО |
| Инфликсимаб | Биологический; Анти-ФНО |
| Ритуксимаб | Биологический; Антилимфоцитарное моноклональное антитело |
| Барицитиниб | Целевой синтетический DMARD |
| Тофацитиниб | Целевой синтетический DMARD |
| Сарилумаб | Биологический: анти-IL6 |
| Цертолизумаб пегол | Биологический; Анти-ФНО |
| Адалимумаб | Биологический; Анти-ФНО |
| Голимумаб | Биологический; Анти-ФНО |
| Абатацепт | Биологический костимулятор Т-клеток |
| Тоцилизумаб | Биологический; Анти-IL6 |
Для получения дополнительной информации о типах лекарств, используемых для лечения ревматоидного артрита, см. раздел «Лекарства».
раздел «Лекарства».
Стероиды
Стероиды иногда известны под своим полным названием: кортикостероиды.
Кортикостероиды помогают уменьшить боль, скованность и воспаление, вызванные ревматоидным артритом.
Их можно использовать как:
- планшет
- инъекция непосредственно в болезненный сустав
- инъекцию в мышцу.
Обычно используются для кратковременного облегчения боли. Это может быть во время обострения или пока вы ждете, пока ваше лекарство от DMARD начнет действовать.
Кортикостероиды обычно используются только таким образом, потому что длительное применение кортикостероидов может иметь серьезные побочные эффекты, включая увеличение веса, остеопороз и истончение кожи.
Вы не должны прекращать прием стероидных таблеток или изменять дозу, если это не рекомендовано врачом. Внезапное прекращение приема стероидов может быть опасным.
Нестероидные противовоспалительные препараты (НПВП)
НПВП можно использовать для облегчения симптомов боли, отека или скованности. Их можно использовать в сочетании с обезболивающими.
Их можно использовать в сочетании с обезболивающими.
НПВП начинают действовать в течение нескольких часов, при этом эффект ощущается от нескольких часов до целого дня.
Ибупрофен — обычно назначаемый НПВП.
НПВП можно принимать в виде:
- таблетки
- капсула
- жидкость
- Суппозиторий для введения в задницу
- кремовый
- гель.
Лечение симптомов
Лечение обострения
Когда ваши симптомы ухудшаются, это называется обострением. Это может произойти в любое время, но может произойти после стресса или инфекции.
Со временем вы научитесь лучше замечать первые признаки обострения.
Если у вас регулярно возникают обострения, вы должны сообщить об этом своему врачу. Возможно, вам нужно пересмотреть свое лечение.
Вот несколько вещей, которые вы можете сделать, чтобы помочь себе во время обострения:
- Продолжайте принимать лекарства в дозах, которые вам прописали.

- Делайте легкие упражнения.
- Положите на сустав нагретые предметы, например, грелку или электрическую грелку. Смотрите ниже для получения дополнительной информации.
- Положите на сустав холодные предметы — это может быть миска с холодной водой с кубиками льда, пачка замороженного горошка, завернутая в полотенце, или влажное полотенце, хранившееся в холодильнике. Смотрите ниже для получения дополнительной информации.
- Расскажите окружающим, чтобы они могли помочь и поддержать вас.
Советы по использованию предметов с подогревом
Предметы с подогревом, которые могут облегчить боль в суставах, включают грелку или электрическую грелку. Заверните их в полотенце и положите на больной сустав. Вы также можете попробовать принять горячий или теплый душ или ванну.
Другие предметы с подогревом, которые люди сочли полезными, это мешочек с пшеницей, грелки, крем для глубокого нагрева или греющая лампа.
Убедитесь, что эти предметы теплые, но не горячие, так как вы можете обжечься. Мягкого тепла будет достаточно.
Мягкого тепла будет достаточно.
Полотенце следует положить между нагретым предметом и кожей для защиты. Регулярно проверяйте кожу, чтобы убедиться, что она не горит.
Советы по использованию пакетов со льдом
Некоторые люди считают, что использование пакета со льдом может облегчить боль в суставах. Вы можете купить его в аптеке или сделать дома, завернув кубики льда в полиэтиленовый пакет или влажное кухонное полотенце.
Вот как прикладывать лед к коже:
- Нанесите небольшое количество масла на то место, куда вы хотите приложить пакет со льдом. Можно использовать любой тип масла. Если ваша кожа повреждена — например, если у вас есть порез — не используйте масло и накройте область полиэтиленовым пакетом. Это предотвратит намокание пореза.
- Положите на масло холодную влажную фланель.
- Положите пакет со льдом на фланель и держите его там.
- Через пять минут проверьте цвет своей кожи. Снимите пакет со льдом, если ваша кожа стала ярко-розовой или красной.
 Если нет, оставьте еще на 5-10 минут.
Если нет, оставьте еще на 5-10 минут. - Вы можете оставить пакет со льдом на 20-30 минут. Не оставляйте его дольше, так как вы можете повредить кожу, если вы оставите его слишком долго.
Физическая активность
Поддержание физической активности может облегчить симптомы ревматоидного артрита, включая боль.
В первую очередь вам может быть трудно быть физически активным, особенно если у вас обострение. Однако, если вы найдете правильные занятия, помощь и поддержку, вы сможете вести активный образ жизни так, как вам удобно.
Отсутствие активности может привести к скованности суставов и слабости мышц. Это также может привести к тому, что вы наберете вес.
Если вы новичок в занятиях спортом или не занимались ими какое-то время, первые несколько раз, когда вы пробуете новое занятие, вы можете чувствовать себя немного болезненно. Когда вы привыкнете к этому, это станет лучше.
Однако, если какое-то упражнение всегда вызывает обострение, лучше найти другое. Упражнения с высокой ударной нагрузкой, такие как степ-упражнения, или контактные виды спорта, такие как регби и футбол, с большей вероятностью вызовут проблемы. Плавание, ходьба, легкая езда на велосипеде и аквааэробика, как правило, меньше нагружают суставы.
Упражнения с высокой ударной нагрузкой, такие как степ-упражнения, или контактные виды спорта, такие как регби и футбол, с большей вероятностью вызовут проблемы. Плавание, ходьба, легкая езда на велосипеде и аквааэробика, как правило, меньше нагружают суставы.
Считается, что йога и тай-чи подходят больным ревматоидным артритом. Тем не менее, существует много разных стилей, поэтому лучше всего проверить, подходит ли стиль для вашего состояния, прежде чем записываться на занятия.
Вам также следует прерывать длительное сидение легкой активностью, чтобы избежать сидячего образа жизни в течение длительного времени.
Физиотерапия
Физиотерапевт может предложить вам подходящие упражнения и помочь вам поддерживать активность.
Люди с ревматоидным артритом должны иметь доступ к специализированной физиотерапии, чтобы помочь справиться с их состоянием и улучшить физическую форму, гибкость и силу. У вас также должны быть последующие обзоры.
Найдите физиотерапевта на веб-сайте The Chartered Society of Physiotherapy.
Гидротерапия
Вы также можете обнаружить, что гидротерапия помогает облегчить ваши симптомы. Это включает в себя выполнение специальных упражнений в бассейне с теплой водой под наблюдением квалифицированного физиотерапевта. Гидротерапию также можно назвать «водной терапией» или «водной физиотерапией».
Любой член вашей медицинской бригады должен иметь возможность направить вас к физиотерапевту NHS, если он считает, что вам может быть полезна гидротерапия. В некоторых частях Великобритании вы также можете обратиться к физиотерапевту, который оценит, подходит ли вам гидротерапия.
Обратитесь к своему терапевту или позвоните в местное отделение ревматологии, чтобы узнать, примет ли местный физиотерапевт NHS самостоятельные направления.
Вы также можете выбрать частное медицинское обслуживание, но важно помнить, что в редких случаях частная гидротерапия может быть нерегулируемой, и поэтому качество раздевалок, воды или окружающей среды может варьироваться.
Прежде чем начать лечение, убедитесь, что вы довольны этим учреждением. Квалифицированный физиотерапевт будет зарегистрирован в Совете по здравоохранению и уходу (HCPC).
Также рекомендуется обратиться к специалисту, который является членом Сертифицированного общества физиотерапевтов (CSP) и аккредитован Ассоциацией сертифицированных физиотерапевтов водной терапии (ATACP).
Это может облегчить боль в суставах, а также может помочь вам расслабиться. Спросите своего врача или физиотерапевта, подходит ли вам гидротерапия.
Проблемы со стопами
Проблемы со стопами у пациентов с ревматоидным артритом включают:
- боль
- болезненность
- повышение температуры тела и припухлость, сохраняющиеся не менее нескольких дней
- стопа, меняющая форму
- трудности при ходьбе
- ваша обувь натирает
- мозоли или мозоли и проблемы с ногтями
- Инфекции, такие как эпидермофития стоп, бородавки или бактериальные инфекции.

Если эти проблемы не лечить, они могут привести к распространению инфекций и, в конечном итоге, к образованию язв.
Поэтому важно обратиться к ортопеду, который специализируется на общем уходе за ногами. Они могут дать совет по выбору обуви, информацию о том, как самостоятельно лечить проблемы со стопами, а также предоставить специальные стельки. Они также могут следить за вашей стопой и общим состоянием здоровья и направят вас к консультанту, если обнаружат какие-либо проблемы.
В ревматологическом отделении, где вы получаете лечение, может быть ортопед, или вы можете получить направление к ортопеду NHS. Врачи общей практики также могут направить вас в службы по месту жительства.
В качестве альтернативы вы можете получить ортопедическую помощь в частном порядке.
Вы можете найти частного ортопеда на веб-сайте Колледжа ортопедии. Все ортопеды должны быть зарегистрированы в Совете по здравоохранению и уходу (HCPC).
Дополнительные методы лечения
Дополнительные методы лечения могут быть полезными, если они используются вместе с прописанными лекарствами для лечения ревматоидного артрита. Тем не менее, они не должны заменять назначенные вам лекарства, и вам следует поговорить с вашим ревматологом, прежде чем начинать дополнительное лечение.
Тем не менее, они не должны заменять назначенные вам лекарства, и вам следует поговорить с вашим ревматологом, прежде чем начинать дополнительное лечение.
Как правило, дополнительное лечение не считается научно обоснованным и поэтому обычно недоступно в NHS.
Жизнь с ревматоидным артритом
Трудотерапия
Трудотерапевты могут помочь вам продолжать делать то, что вам нужно или хочется делать — дома или на работе. Они будут работать с вами, чтобы найти разные способы ведения дел.
Преимущества обращения к специалисту по трудотерапии включают:
- повышение уверенности в себе
- возможность делать больше дел дома или на работе
- возможность самостоятельно жить дома
- , позволяющий вернуться на работу или остаться на ней.
Узнайте у своего терапевта о местных эрготерапевтах. Если вы регулярно посещаете социального работника, медсестру или другого медицинского работника, они могут помочь вам связаться с эрготерапевтом через медицинские или социальные службы.
Будьте готовы описать любые трудности, с которыми вы сталкиваетесь, и то, как они влияют на вашу жизнь или жизнь тех, кто о вас заботится.
Вы можете захотеть узнать, сколько времени осталось до записи на прием, поэтому не забудьте спросить, есть ли очередь.
Вы также можете посетить эрготерапевта в частном порядке. Вы сможете записаться на прием быстрее, но это будет стоить вам денег.
Найдите эрготерапевта, работающего в частном порядке, на веб-сайте Королевского колледжа эрготерапевтов. Все эрготерапевты должны быть зарегистрированы в Совете по здравоохранению и уходу (HCPC).
Вспомогательные средства и приспособления
Если у вас возникают проблемы при выполнении повседневных задач, вам могут пригодиться определенные вспомогательные средства и приспособления.
Вспомогательные средства помогут вам справиться с повседневными задачами, такими как купание, одевание и приготовление пищи. Это могут быть рожки для обуви, поручни или ручки, а также сиденья для душа.
Приспособления — это более крупные предметы, которые помогут вам передвигаться по дому. К таким предметам относятся инвалидные коляски, стационарные пандусы и ванны со встроенными ручками.
В Англии местные советы должны безвозмездно предоставлять вспомогательные средства и небольшие приспособления стоимостью не более 1000 фунтов стерлингов всем, кто нуждается в уходе. Ваш совет может называть это «общественным оборудованием».
Вы также можете получить доступ к адаптации стоимостью более 1000 фунтов стерлингов, но вы должны подать заявку на получение гранта для инвалидов.
Вы можете запросить оценку потребностей в своем совете, чтобы узнать, имеете ли вы право на помощь и адаптацию. Вы можете подать заявку на оценку потребностей и узнать больше здесь: https://www.gov.uk/apply-needs-assessment-social-services
Пособия и небольшие приспособления, которые вы получаете от своего местного совета, не должны проверяться на нуждаемость. , а это означает, что независимо от того, сколько у вас денег, местная власть должна вам их предоставить.
Если вы живете в Уэльсе, Шотландии или Северной Ирландии, обратитесь к своему врачу общей практики или в местный совет для получения информации о доступе к этим предметам.
Дальнейшая поддержка
Если вы живете с ревматоидным артритом, у вас также может быть одно или несколько других заболеваний.
В этом нет ничего необычного: 54% людей старше 65 лет в Англии живут с двумя или более хроническими заболеваниями. Депрессия является наиболее распространенным состоянием среди людей с ревматоидным артритом, которым страдает каждый шестой человек.
Если вы плохо себя чувствуете, поговорите со своим врачом общей практики, который направит вас в соответствующие службы. Вы также можете бесплатно позвонить в справочную службу по артриту по номеру 0800 5200 520, где наши обученные консультанты окажут вам помощь и поддержку. Мы открыты с 9:00 до 20:00 с понедельника по пятницу, кроме государственных праздников.
Если вам больше 55 лет, Silver Line работает 24 часа в сутки, 365 дней в году, чтобы предоставить информацию, поддержку и дружбу.
Если вы мужчина, испытывающий тягостные мысли и чувства, Кампания против несчастной жизни (CALM) поможет вам.
Если вы считаете себя геем, лесбиянкой, бисексуалом или трансгендером, Switchboard доступен с 10:00 до 23:00 365 дней в году, чтобы выслушать любые ваши проблемы.
Хирургия
Иногда больным ревматоидным артритом требуется хирургическое вмешательство. Это может быть сделано для уменьшения боли, исправления формы сустава или восстановления способности использовать сустав. Типы операций, которым подвергаются люди с ревматоидным артритом:
Хирургия стопы
Примеры этого типа операции:
- Удаление воспаленных тканей вокруг суставов переднего отдела стопы.
- Удаление мелких суставов свода стопы.
- Выпрямление пальцев стопы.
- Фиксация суставов.
Хирургия пальцев, кисти и запястья
Примеры операций этого типа включают:
- освобождение запястного канала
- удаление воспаленных тканей суставов пальцев
- освобождение сухожилий пальцев (используется для лечения необычного сгибания).

Артроскопия
Артроскопия используется для удаления воспаленной ткани сустава.
Во время операции артроскоп вводится в сустав через небольшой разрез на коже, чтобы хирург мог видеть пораженный сустав. Затем удаляют поврежденную ткань. Обычно вам не нужно оставаться на ночь в больнице для этого типа операции, но сустав должен будет отдохнуть дома в течение нескольких дней.
Замена сустава
Некоторым людям с ревматоидным артритом требуется операция по замене части или всего сустава – это известно как замена сустава или эндопротезирование. Общие замены суставов включают тазобедренный, коленный и плечевой.
Замена этих суставов — серьезная операция, которая требует нескольких дней пребывания в больнице, после чего следует реабилитация, которая может занять месяцы. Последние соединения обычно служат от 10 до 20 лет, и нет никакой гарантии, что новое соединение будет полностью функциональным.
Для получения дополнительной информации о хирургии см. раздел «Хирургия».
раздел «Хирургия».
Диета и питание
Не существует единой диеты, которая помогла бы всем больным ревматоидным артритом. Тем не менее, некоторые люди считают, что изменения в их диете помогают справиться с симптомами.
Для получения дополнительной информации ознакомьтесь с нашим содержанием диеты и артрита.
Добавки
Существует мало доказательств того, что прием добавок улучшает ревматоидный артрит или его симптомы. Тем не менее, некоторые люди думают, что определенные добавки работают на них.
Важно то, что вы не тратите деньги впустую на дорогие добавки, которые ничего не сделают для вашего состояния.
Некоторые добавки могут быть назначены вашим специалистом или врачом общей практики. Например, фолиевая кислота может быть назначена, если вы принимаете метотрексат, а кальций и витамин D могут быть назначены, если вы принимаете стероиды.
Здоровая, сбалансированная диета должна содержать все необходимые витамины и минералы.
Тем не менее, людям рекомендуется рассмотреть возможность ежедневного приема добавки, содержащей 10 мкг витамина D, осенью и зимой, поскольку в это время года трудно получить необходимое количество с помощью солнечного света.
Также рекомендуется, чтобы люди, чья кожа практически не подвергается воздействию солнца, принимали добавку витамина D в течение всего года. Это могут быть люди в домах престарелых и люди, которые закрывают кожу на улице.
Этнические меньшинства с темной кожей — африканцы, афро-карибцы и выходцы из Южной Азии — также должны принимать добавки в течение года, так как летом они могут не получать достаточного количества витамина D от солнечного света.
Сон
Получить хороший ночной сон может быть трудно, особенно если вы живете с болями, болями и воспалением ревматоидного артрита.
Для получения дополнительной информации о том, как добиться хорошего сна, см. нашу брошюру «Сон и артрит» или посетите веб-сайт Совета по сну.
Секс и отношения
Большинство пар, независимо от того, есть ли у них артрит или нет, проходят этапы, когда их сексуальная жизнь становится менее захватывающей или удовлетворяющей, чем раньше. Для этого могут быть физические причины, но эмоциональные факторы и стресс часто играют роль.
Артрит может создать ряд проблем в отношениях, в том числе следующие:
- Боль и усталость могут снизить удовольствие от секса и других занятий и интересов, которыми вы делитесь с партнером.
- Артрит может означать, что вы не всегда можете справиться с работой по дому, которую обычно выполняете, или вам может понадобиться помощь.
- Если ваш артрит влияет на вашу работу, это может привести к финансовым проблемам.
- Наличие артрита может повлиять на ваше настроение и самооценку.
- Ваш партнер будет обеспокоен тем, как это состояние влияет на вас.
Для получения дополнительной информации см. наш контент о сексе, отношениях и артрите.
Трудотерапия
Эрготерапевты могут помочь вам продолжать заниматься теми делами, которые вам нужны или которыми вы хотите заниматься, дома или на работе. Они будут работать с вами, чтобы найти разные способы ведения дел.
Преимущества обращения к специалисту по трудотерапии включают:
- повышение уверенности в себе
- возможность делать больше дел дома или на работе
- возможность жить самостоятельно дома
- , позволяющий вернуться на работу или остаться на ней.
Узнайте у своего терапевта о местных эрготерапевтах. Если вы регулярно посещаете социального работника, медсестру или другого медицинского работника, они могут помочь вам связаться с эрготерапевтом через медицинские или социальные службы.
Будьте готовы описать любые трудности, с которыми вы сталкиваетесь, и то, как они влияют на вашу жизнь или жизнь тех, кто о вас заботится.
Возможно, вам захочется узнать, сколько времени осталось до записи на прием, поэтому не забудьте спросить, есть ли очередь.
Вы также можете посетить эрготерапевта в частном порядке. Вы сможете записаться на прием быстрее, но это будет стоить вам денег.
Найдите эрготерапевта, работающего в частном порядке, на веб-сайте Королевского колледжа эрготерапевтов. Все эрготерапевты должны быть зарегистрированы в Совете по здравоохранению и уходу (HCPC).
Вспомогательные средства и приспособления
Если у вас возникают проблемы с выполнением повседневных задач, вам могут пригодиться определенные вспомогательные средства и приспособления.
Вспомогательные средства помогут вам справиться с повседневными задачами, такими как купание, одевание и приготовление пищи. Это могут быть рожки для обуви, поручни или ручки, а также сиденья для душа.
Приспособления — это более крупные предметы, которые помогут вам передвигаться по дому. К таким предметам относятся инвалидные коляски, стационарные пандусы и ванны со встроенными ручками.
В Англии местные советы должны безвозмездно предоставлять вспомогательные средства и небольшие приспособления стоимостью не более 1000 фунтов стерлингов всем, кто нуждается в уходе. Ваш совет может называть это «общественным оборудованием».
Вы также можете получить доступ к адаптации стоимостью более 1000 фунтов стерлингов, но вы должны подать заявку на получение гранта для инвалидов.
Вы можете запросить оценку потребностей в своем совете, чтобы узнать, имеете ли вы право на помощь и адаптацию. Вы можете подать заявку на оценку потребностей и узнать больше здесь: https://www.gov.uk/apply-needs-assessment-social-services
Пособия и небольшие приспособления, которые вы получаете от своего местного совета, не должны проверяться на нуждаемость. , а это означает, что независимо от того, сколько у вас денег, местная власть должна вам их предоставить.
Если вы живете в Уэльсе, Шотландии или Северной Ирландии, обратитесь к своему врачу общей практики или в местный совет для получения информации о доступе к этим предметам.
Дальнейшая поддержка
Если вы живете с ревматоидным артритом, у вас также может быть одно или несколько других заболеваний.
В этом нет ничего необычного: 54% людей старше 65 лет в Англии живут с двумя или более хроническими заболеваниями. Депрессия является наиболее распространенным состоянием среди людей с ревматоидным артритом, которым страдает каждый шестой человек.
Если вы плохо себя чувствуете, поговорите со своим врачом общей практики, который направит вас в соответствующие службы. Вы также можете бесплатно позвонить в справочную службу по артриту по номеру 0800 5200 520, где наши обученные консультанты окажут вам помощь и поддержку. Мы открыты с 9:00 до 20:00 с понедельника по пятницу, кроме государственных праздников.
Если вам больше 55 лет, Silver Line работает 24 часа в сутки, 365 дней в году, чтобы предоставить информацию, поддержку и дружбу.
Если вы мужчина, испытывающий тягостные мысли и чувства, Кампания против несчастной жизни (CALM) поможет вам.
Если вы считаете себя геем, лесбиянкой, бисексуалом или трансгендером, Switchboard доступен с 10:00 до 23:00 365 дней в году, чтобы выслушать любые ваши проблемы.
Хирургия
Иногда больным ревматоидным артритом требуется хирургическое вмешательство. Это может быть сделано для уменьшения боли, исправления формы сустава или восстановления способности использовать сустав. Типы операций, которым подвергаются люди с ревматоидным артритом:
Хирургия стопы
Примеры этого типа операции:
- Удаление воспаленных тканей вокруг суставов переднего отдела стопы.
- Удаление мелких суставов свода стопы.
- Выпрямление пальцев стопы.
- Фиксация суставов.
Хирургия пальцев, кисти и запястья
Примеры операций этого типа включают:
- освобождение запястного канала
- удаление воспаленных тканей суставов пальцев
- освобождение сухожилий пальцев (используется для лечения необычного сгибания).

Артроскопия
Артроскопия используется для удаления воспаленной ткани сустава.
Во время операции артроскоп вводится в сустав через небольшой разрез на коже, чтобы хирург мог видеть пораженный сустав. Затем удаляют поврежденную ткань. Обычно вам не нужно оставаться на ночь в больнице для этого типа операции, но сустав должен будет отдохнуть дома в течение нескольких дней.
Замена сустава
Некоторым людям с ревматоидным артритом требуется операция по замене части или всего сустава – это известно как замена сустава или эндопротезирование. Общие замены суставов включают тазобедренный, коленный и плечевой.
Замена этих суставов — серьезная операция, которая требует нескольких дней пребывания в больнице, после чего следует реабилитация, которая может занять месяцы. Последние соединения обычно служат от 10 до 20 лет, и нет никакой гарантии, что новое соединение будет полностью функциональным.
Для получения дополнительной информации о хирургии см. раздел «Хирургия».
раздел «Хирургия».
Диета и питание
Не существует единой диеты, которая помогла бы всем больным ревматоидным артритом. Тем не менее, некоторые люди считают, что изменения в их диете помогают справиться с симптомами.
Для получения дополнительной информации ознакомьтесь с нашим содержанием диеты и артрита.
Добавки
Существует мало доказательств того, что прием добавок улучшает ревматоидный артрит или его симптомы. Тем не менее, некоторые люди думают, что определенные добавки работают на них.
Важно то, что вы не тратите деньги впустую на дорогие добавки, которые ничего не сделают для вашего состояния.
Некоторые добавки могут быть назначены вашим специалистом или врачом общей практики. Например, фолиевая кислота может быть назначена, если вы принимаете метотрексат, а кальций и витамин D могут быть назначены, если вы принимаете стероиды.
Здоровая, сбалансированная диета должна содержать все необходимые витамины и минералы.
Тем не менее, людям рекомендуется рассмотреть возможность ежедневного приема добавки, содержащей 10 мкг витамина D, осенью и зимой, поскольку в это время года трудно получить необходимое количество с помощью солнечного света.
Также рекомендуется, чтобы люди, чья кожа практически не подвергается воздействию солнца, принимали добавку витамина D в течение всего года. Это могут быть люди в домах престарелых и люди, которые закрывают кожу на улице.
Этнические меньшинства с темной кожей — африканцы, афро-карибцы и выходцы из Южной Азии — также должны принимать добавки в течение года, так как летом они могут не получать достаточного количества витамина D от солнечного света.
Сон
Получить хороший ночной сон может быть трудно, особенно если вы живете с болями, болями и воспалением ревматоидного артрита.
Для получения дополнительной информации о том, как добиться хорошего сна, см. нашу брошюру «Сон и артрит» или посетите веб-сайт Совета по сну.
Секс и отношения
Большинство пар, независимо от того, есть ли у них артрит или нет, проходят этапы, когда их сексуальная жизнь становится менее захватывающей или удовлетворяющей, чем раньше. Для этого могут быть физические причины, но эмоциональные факторы и стресс часто играют роль.
Артрит может создать ряд проблем в отношениях, в том числе следующие:
- Боль и усталость могут снизить удовольствие от секса и других занятий и интересов, которыми вы делитесь с партнером.
- Артрит может означать, что вы не всегда можете справиться с работой по дому, которую обычно выполняете, или вам может понадобиться помощь.
- Если ваш артрит влияет на вашу работу, это может привести к финансовым проблемам.
- Наличие артрита может повлиять на ваше настроение и самооценку.
- Ваш партнер будет обеспокоен тем, как это состояние влияет на вас.
Для получения дополнительной информации см. наш контент о сексе, отношениях и артрите.
Исследования и новые разработки
Здесь мы собрали некоторые из последних достижений в области исследований ревматоидного артрита.
Наши предыдущие исследования:
- привели к разработке нового типа лекарства. Эти препараты называются «биологической терапией» и изменили жизнь людей с ревматоидным артритом за последние 20 лет.
- подчеркивает важность раннего начала интенсивного лечения воспалительного артрита в течение 12 недель после появления симптомов. Это также привело к введению тарифа на основе передовой практики для пациентов с ревматоидным артритом, что означает более быструю диагностику.
В настоящее время мы финансируем исследовательские проекты, чтобы выяснить, что вызывает ревматоидный артрит, и разработать новые и улучшенные методы лечения. Например:
- наш центр генетики и геномики пытается понять, как генетические факторы определяют, подвержены ли определенные люди риску развития воспалительного артрита, и что происходит, когда они это делают
- наш центр передового опыта в области патогенеза ревматоидного артрита изучает, почему начинается ревматоидный артрит, почему он поражает суставы и почему воспаление продолжается, а не прекращается
- , исследуя, чем организмы, живущие на нашей коже и в нашем кишечнике, отличаются от больных ревматоидным артритом, и как это влияет на реакцию человека на лечение.

История Кери
В 21 год мне поставили диагноз ревматоидный артрит.
Я училась на третьем курсе университета, училась на учителя начальных классов. Внезапно, однажды утром, мои большие пальцы стали очень болезненными. Затем мои локти стали жесткими и больными, и я не мог выпрямить руки.
Сначала у меня были симптомы только по утрам, но со временем они были у меня постоянно. Довольно много моих суставов были жесткими и болезненными, что означало, что я не мог хорошо передвигаться. Я тоже сильно устал. Когда это произошло, мой терапевт направил меня к ревматологу.
Я закончила курс подготовки учителей на два года позже, чем планировала, но пока не могу работать учителем из-за артрита. Тем не менее, я использовал свои преподавательские навыки, чтобы стать волонтером Versus Arthritis, ведущим курсы по самоконтролю в Северной Ирландии, которые я нахожу чрезвычайно приятными и полезными. Я также являюсь председателем моей местной группы поддержки «Против артрита».
Выпечка — одно из моих увлечений, хотя использование некоторых кухонных принадлежностей может быть затруднительным. Для меня тоже важно быть общительным, и мне нравится ходить в кафе, чтобы встретиться с друзьями. Когда мне больно, я могу отвлечься чтением или прослушиванием музыки.
Физические упражнения также важны для меня, так как я обнаружил, что выполнение некоторых легких упражнений уменьшает боль в суставах. Я регулярно делаю несколько упражнений на стуле, а также люблю короткие прогулки.
Плавание тоже здорово, и я обнаружил, что упражнения в подогретой воде гидротерапевтического бассейна помогают мне чувствовать себя менее скованным и болезненным.
Что касается лекарств, то сейчас я использую биологическую инъекцию под названием Энбрел. Пользуюсь уже пять лет и колюсь раз в неделю. Это действительно помогло контролировать мое состояние, и мои вспышки случаются реже.
На данный момент у меня все хорошо. Есть хорошие дни и плохие дни. Я все еще испытываю боль каждый день, но чувствую себя намного лучше, чем когда мне впервые поставили диагноз. У меня меньше обострений, что показывает, что лекарства, которые я принимаю, действительно помогают мне.
У меня меньше обострений, что показывает, что лекарства, которые я принимаю, действительно помогают мне.
Я советую всем, у кого недавно был диагностирован ревматоидный артрит, присоединиться к группе поддержки. Разговор с другим человеком, который находится в том же состоянии, что и вы, и знает, через что вы проходите, действительно полезен и обнадеживает. Это очень помогло мне в моем путешествии.
Я бы также сказал, что хороший ночной сон очень важен, так как это может помочь вашему телу оправиться от последствий вашего артрита. Для меня также важно узнать больше о своем состоянии, так как это помогает мне понять, через что проходит мое тело. Я действительно верю, что знание — сила!
Ревматоидный артрит: краткий обзор лечения
1. Lee JE, Kim IJ, Cho MS, Lee J. Случай ревматоидного васкулита с вовлечением печеночной артерии при раннем ревматоидном артрите. J Korean Med Sci. 2017 июль; 32 ((7)): 1207–10. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Fox CQ, Ахмед С.С. Карты клинического обзора ассистента врача. Филадельфия: Компания FA Davis; 2002. стр. . стр. 138–139. [Google Scholar]
Fox CQ, Ахмед С.С. Карты клинического обзора ассистента врача. Филадельфия: Компания FA Davis; 2002. стр. . стр. 138–139. [Google Scholar]
3. Макиннес И.Б., Шетт Г. Патогенез ревматоидного артрита. N Engl J Med. 2011 декабрь; 365 ((23)): 2205–19. [PubMed] [Google Scholar]
4. Чаудхари К., Ризви С., Сайед Б.А. Ревматоидный артрит: текущие и будущие тенденции. Nat Rev Drug Discov. 2016 май; 15 ((5)): 305–6. [PubMed] [Google Scholar]
5. Пичерно В., Ферро Ф., Адинольфи А., Валентини Э., Тани С., Алунно А. Обзор за год: патогенез ревматоидного артрита. Клин Эксперт Ревматол. 2015 июль-август; 33 ((4)): 551–8. [PubMed] [Академия Google]
6. Аламанос Ю., Вулгари П.В., Дросос А.А. Заболеваемость и распространенность ревматоидного артрита на основе критериев Американского колледжа ревматологии 1987 года: систематический обзор. Семин Артрит Реум. 2006 г., декабрь; 36 ((3)): 182–8. [PubMed] [Google Scholar]
7. Чопра А., Абдель-Насер А. Эпидемиология ревматических заболеваний опорно-двигательного аппарата в развивающихся странах. Best Pract Res Clin Rheumatol. 22 августа 2008 г. ((4)): 583–604. [PubMed] [Google Scholar]
Best Pract Res Clin Rheumatol. 22 августа 2008 г. ((4)): 583–604. [PubMed] [Google Scholar]
8. МакГонагл Д., Герман К.Г., Тан А.Л. Дифференциация между остеоартритом и псориатическим артритом: последствия для патогенеза и лечения в эпоху биологической терапии. Ревматология (Оксфорд) 2015 Январь; 54 ((1)): 29–38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Piyarulli D, Koolaee RM. 22-летняя женщина с болью в суставах. В: Пиярулли Д., Кулаи Р.М., редакторы. Утренний отчет медицины: за жемчугом. Кембридж: Эльзевир; 2016. С. С. 65–77. [Google Scholar]
10. Staheli LT. Управление нижними конечностями. В: Staheli LT, Hall JG, Jaffe KM, Paholke DO, редакторы. Артрогрипоз: текстовый атлас. Кембридж: Издательство Кембриджского университета; 1998. стр. стр. 55–73. [Google Scholar]
11. Смолен Дж. С., Алетаха Д., Бартон А., Бурместер Г. Р., Эмери П., Файрштейн Г. С. и др. Ревматоидный артрит. Праймеры Nat Rev Dis. 2018 фев; 4:18001. [PubMed] [Академия Google]
12. Онг К.К., Лирк П., Тан Ч., Сеймур Р.А. Доказательная база данных о нестероидных противовоспалительных препаратах. Клин Мед Рез. 2007 март; 5 ((1)): 19–34. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Онг К.К., Лирк П., Тан Ч., Сеймур Р.А. Доказательная база данных о нестероидных противовоспалительных препаратах. Клин Мед Рез. 2007 март; 5 ((1)): 19–34. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Combe B, Landewe R, Daien CI, Hua C, Aletaha D, Álvaro-Gracia JM, et al. Обновление рекомендаций EULAR по лечению раннего артрита в 2016 г. Энн Реум Дис. 2017 июнь; 76 ((6)): 948–59. [PubMed] [Google Scholar]
14. Liu D, Ahmet A, Ward L, Krishnamoorthy P, Mandelcorn ED, Leigh R, et al. Практическое руководство по мониторингу и лечению осложнений системной кортикостероидной терапии. Аллергия Астма Клин Иммунол. 2013 авг;9((1)):30. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Whittle SL, Colebatch AN, Buchbinder R, Edwards CJ, Adams K, Englbrecht M, et al. Многонациональные основанные на фактических данных рекомендации по обезболиванию с помощью фармакотерапии при воспалительном артрите: объединение систематических литературных исследований и экспертного мнения широкой группы ревматологов в Инициативе 3e. Ревматология (Оксфорд) 2012 г., 51 августа ((8)): 1416–25. [Статья PMC бесплатно] [PubMed] [Google Scholar]
Ревматология (Оксфорд) 2012 г., 51 августа ((8)): 1416–25. [Статья PMC бесплатно] [PubMed] [Google Scholar]
16. Ричардс Б.Л., Уиттл С.Л., ван дер Хейде Д.М., Бухбиндер Р. Эффективность и безопасность антидепрессантов при воспалительном артрите: Кокрановский систематический обзор. J Rheumatol Suppl. 2012 Сентябрь; 90((0)):21–7. [PubMed] [Google Scholar]
17. Smolen JS, Landewé R, Breedveld FC, Dougados M, Emery P, Gaujoux-Viala C, et al. Рекомендации EULAR по лечению ревматоидного артрита синтетическими и биологическими базисными противоревматическими препаратами. Энн Реум Дис. 2010 июнь; 69 ((6)): 964–75. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Tian H, Cronstein BN. Понимание механизмов действия метотрексата: последствия для лечения ревматоидного артрита. Bull NYU Hosp Jt Dis. 2007; 65 ((3)): 168–73. [PubMed] [Академия Google]
19. Daien CI, Hua C, Combe B, Landewe R. Немедикаментозные и фармакологические вмешательства у пациентов с ранним артритом: систематический обзор литературы, информирующий об обновлении рекомендаций EULAR 2016 года по лечению раннего артрита. РМД открыт. 2017 янв;3((1)):e000404. [Бесплатная статья PMC] [PubMed] [Google Scholar]
РМД открыт. 2017 янв;3((1)):e000404. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Silva JC, Mariz HA, Rocha LF, Jr, Oliveira PS, Dantas AT, Duarte AL, et al. Гидроксихлорохин снижает уровень цитокинов, связанных с Th27, у пациентов с системной красной волчанкой и ревматоидным артритом. Клиники (Сан-Паулу), июнь 2013 г .; 68 ((6)): 766–71. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Волин М.В., Харлоу Л.А., Вудс Дж.М., Кэмпбелл П.Л., Амин М.А., Токухира М. и соавт. Лечение сульфасалазином или сульфапиридином, но не 5-аминосалициловой кислотой, ингибирует хемотаксис эндотелиальных клеток, индуцированный основным фактором роста фибробластов. Ревмирующий артрит. 1999, сен; 42 ((9)): 1927–35. [PubMed] [Google Scholar]
22. Сайлайя А.К. Общий обзор ревматоидного артрита. Журнал текущих фармацевтических исследований. 2014;4:1138–43. [Google Scholar]
23. Кумар П., Баник С. Варианты фармакотерапии ревматоидного артрита. Clin Med Insights Артрит Расстройство опорно-двигательного аппарата. 2013 авг; 6: 35–43. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2013 авг; 6: 35–43. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Fox RI, Herrmann ML, Frangou CG, Wahl GM, Morris RE, Kirschbaum BJ. Как лефлуномид модулирует иммунный ответ при ревматоидном артрите? Биопрепараты. 1999 окт; 12 ((4)): 301–15. [PubMed] [Google Scholar]
25. Гибофски А. Комбинированная терапия ревматоидного артрита в эпоху биологических препаратов. HSS J. 2006, февраль; 2 ((1)): 30–41. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Shiel WC., Jr Ревматоидный артрит. 2017 (по состоянию на 12 мая 2017 г.) http://www.medicinenet.com/rheumatoid_arthritis/article.htm.
27. Рейн П., Мюллер Р.Б. Лечение биологическими препаратами при ревматоидном артрите: обзор. Ревматол Тер. 2017 декабрь; 4 ((2)): 247–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. den Broeder AA, van Herwaarden N, van den Bemt BJ. Лекарственный мониторинг биологических препаратов при ревматоидном артрите: несоответствие между убеждениями и фактами. Курр Опин Ревматол. 2018 май; 30 ((3)): 266–75. [PubMed] [Google Scholar]
Курр Опин Ревматол. 2018 май; 30 ((3)): 266–75. [PubMed] [Google Scholar]
29. Tovey MG, Lallemand C. Иммуногенность и другие проблемы, связанные с применением биофармацевтических препаратов. The Adv Drug Saf. 2011 июнь; 2 ((3)): 113–28. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Gay RD, Clarke AW, Elgundi Z, Domagala T, Simpson RJ, Le NB, et al. Конструкция антитела против домена TNFα CEP-37247: полная функциональность антитела при половинном размере. МАб. 2010 ноябрь-декабрь; 2 ((6)): 625–38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Лис К., Кузавинска О., Балковец-Искра Е. Ингибиторы фактора некроза опухоли — уровень знаний. Arch Med Sci. 2014 Декабрь; 10 ((6)): 1175–85. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Perpétuo IP, Caetano-Lopes J, Rodrigues AM, Campanilho-Marques R, Ponte C, Canhão H, et al. Влияние терапии ингибиторами фактора некроза опухоли на предшественники остеокластов при ревматоидном артрите. Биомед Рез Инт. 2017;2017:26
2017;2017:26
. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Mann DL. Врожденный иммунитет и сердечно-сосудистые заболевания: новый взгляд на цитокиновую гипотезу. Цирк рез. 2015 март; 116 ((7)): 1254–68. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Curtis JR, Singh JA. Использование биопрепаратов при ревматоидном артрите: современные и новые подходы к лечению. Клин Тер. 2011 июнь; 33 ((6)): 679–707. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Mok CC. Ритуксимаб для лечения ревматоидного артрита: обновление. Препарат Des Devel Ther. 2013 г., декабрь; 8: 87–100. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Emer JJ, Claire W. Ритуксимаб: обзор дерматологических применений. J Clin Эстет Дерматол. 2009 май; 2 ((5)): 29–37. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Росман З., Шенфельд Ю., Зандман-Годдард Г. Биологическая терапия аутоиммунных заболеваний: обновление. БМС Мед. 2013 апр;11((1)):88. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2013 апр;11((1)):88. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. Gómez-Gómez GJ, Masedo Á, Yela C, Martínez-Montiel MP, Casís B. Текущая стадия воспалительного заболевания кишечника: что дальше? Мир J Гастроэнтерол. 2015 г.; 21 октября ((40)): 11282–303. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Hodge JA, Kawabata TT, Krishnaswami S, Clark JD, Telliez JB, Dowty ME, et al. Механизм действия тофацитиниба — перорального ингибитора Янус-киназы для лечения ревматоидного артрита. Клин Эксперт Ревматол. 2016 март-апрель;34((2)):318–28. [PubMed] [Google Scholar]
40. Cada DJ, Demaris K, Levien TL, Baker DE. Тофацитиниб. Хосп Фарм. 2013 г., май; 48 ((5)): 413–24. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Louie GH, Ward MM. Изменения частоты операций на суставах у больных ревматоидным артритом в Калифорнии, 1983-2007. Энн Реум Дис. 2010 май; 69 ((5)): 868–71. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42. Chung KC, Pushman AG. Современные концепции лечения ревматоидного артрита. J Hand Surg Am. 2011 апр; 36 ((4)): 736–47. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Современные концепции лечения ревматоидного артрита. J Hand Surg Am. 2011 апр; 36 ((4)): 736–47. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Кнут Л. Радиосиновэктомия в терапевтическом лечении артрита. World J Nucl Med. 2015 янв-ап;14((1)):10–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Puddu G, Cipolla M, Cerullo G, Franco V, Giannì E. Какая остеотомия при вальгусном колене? Инт Ортоп. 2010 фев; 34 ((2)): 239–47. [Бесплатная статья PMC] [PubMed] [Google Scholar]
45. Брукс Ф., Харихаран К. Ревматоидный передний отдел стопы. Curr Rev Musculoskelet Med. 2013 г., декабрь; 6 ((4)): 320–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Ревматическая хирургия — обзор/Хирургическое лечение — общие мнения. Акта Ортоп Сканд. 2000; 71 ((дополнение 294, приложение 294)): 8–14. [Google Scholar]
47. Паджаринен Дж., Лин Т.Х., Сато Т., Яо З., Гудман С.Б. Взаимодействие материалов и биологии при полной замене суставов — успехи, проблемы и направления на будущее. J Mater Chem B Mater Biol Med. 2014 ноябрь;2((41)):7094–108. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Mater Chem B Mater Biol Med. 2014 ноябрь;2((41)):7094–108. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Halstead JA, Stoten S. Ортопедический уход: уход за пациентами с нарушениями опорно-двигательного аппарата. Бриджуотер: западные школы; 2010. [Google Scholar]
49. Эскотт-Стамп С. Питание и уход, связанный с диагностикой. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2011. [Google Scholar]
50. Центры по контролю и профилактике заболеваний. Физическая активность при артрите (по состоянию на 25 апреля 2017 г.). Доступно по адресу: https://www.cdc.gov/arthritis/basics/physical-activity-overview.html. .
51. Cooney JK, Law RJ, Matschke V, Lemmey AB, Moore JP, Ahmad Y, et al. Польза физических упражнений при ревматоидном артрите. J Старение Res. 2011 Февраль; 2011: 681640. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Zitnay JL, Li Y, Qin Z, San BH, Depalle B, Reese SP, et al. Обнаружение и локализация механических повреждений в коллагене на молекулярном уровне с помощью пептидов, гибридизирующих коллаген.


 Специальные диеты при ревматизме предполагают дробное питание (не реже 5-6 приемов пищи в день), повышенное содержание белков и минимум углеводов, свежие и обработанные овощи. Белковая пища представляет собой преимущественно рыбу, яйца и молочные продукты.
Специальные диеты при ревматизме предполагают дробное питание (не реже 5-6 приемов пищи в день), повышенное содержание белков и минимум углеводов, свежие и обработанные овощи. Белковая пища представляет собой преимущественно рыбу, яйца и молочные продукты. Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма.
Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма.