О парапроктит: Парапроктит: лечение, классификация, симптомы
Лечение парапроктита
Парапроктит является гнойным воспалением тканей, которые окружают прямую кишку. В медицине принято говорить об остром (впервые возникшем) и хроническом парапроктите – последствии острого парапроктита. Через протоки желез, расположенные в заднем проходе, происходит проникновение инфекции из просвета прямой кишки в окружающие ткани, что приводит к воспалению, формированию гнойника.
Парапроктит начинается внезапно, сопровождаясь слабостью, недомоганием, повышением температуры, ознобом, болью в области прямой кишки и промежности.
Наиболее яркие симптомы проявляются при подкожном парапроктите, характеризующемся расположением гнойника около анального отверстия под кожей. Человек чувствует постепенное нарастание болей, носящих интенсивный пульсирующий характер, что приносит дискомфорт во время сна, сидения, дефекации. Данные процессы становятся крайне болезненными для человека, над опухолью появляется размягчение.
Подслизистый абсцесс находится под слизистой оболочкой прямой кишки. Симптомы идентичны подкожному парапроктиту, но болевой синдром и кожные изменения являются не такими выраженными.
Ишиоректальный абсцесс подразумевает, что гнойный очаг расположен над мышцей, отвечающей за поднятие заднего прохода. Из-за того, что гнойник расположен более глубоко, местные симптомы являются более неопределенными. У человека появляется ощущение тупых пульсирующих болей в малом тазу и прямой кишке, усиливающихся во время дефекации. На коже становятся видны покраснения, наблюдаются отек, припухлость на 5-6 день после появления болей. Общее самочувствие оценивается как тяжелое, что связано с повышением температуры до 38 градусов, выраженной интоксикацией.
Пельвиоректальный абсцесс является редкой формой острого парапроктита, характеризующийся расположениям гнойного очага выше мышц, которые образуют тазовое дно.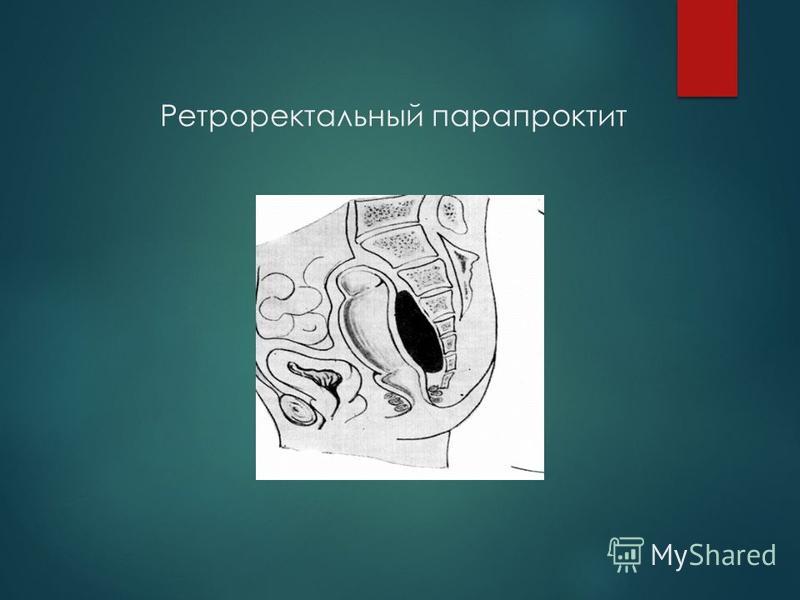
Некротический парапроктит предполагает быстрое распространение инфекции, обширные некрозы мягких тканей, что требует их иссечения, последствием которого становятся большие дефекты кожи и необходимость проведения кожной пластики.
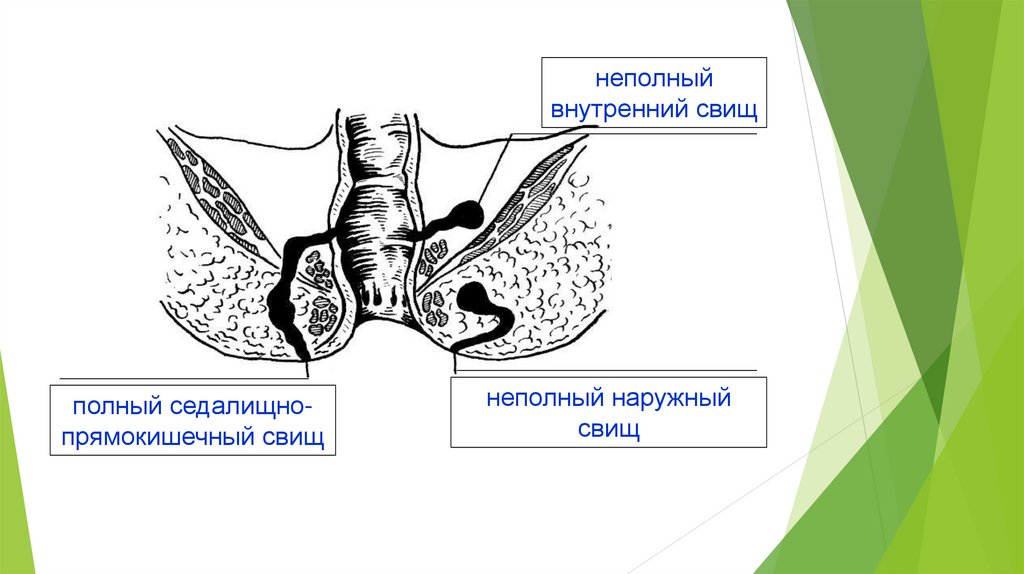
Хронический парапроктит связан с появлением гнойных свищей, устья которых могут находиться как около анального отверстия, так и на ягодицах. Боль обычно не является сильно выраженной. С развитием хронического парапроктита отверстие свища закрывается, гной задерживается, возникают абсцессы, новые дефекты тканей, гной прорывается и течёт непосредственно в прямую кишку и наружу. У человека происходит прорва некротищации и другие изменения тканей, в значительной степени осложняющие свищи.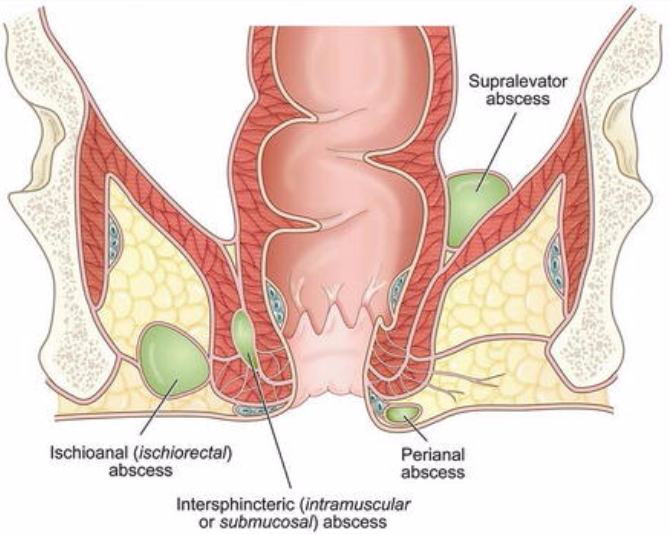
ДИАГНОСТИКА
Парапроктит диагностируют в ходе осмотра и пальцевого исследования прямой кишки. Чтобы исключить осложнения при остром парапроктите женщины также должны консультироваться у врача- гинеколога, а мужчины — у уролога.
ЛЕЧЕНИЕ
При любой форме парапроктита необходимо проводить хирургическое вмешательство. При остром парапроктите вскрывают гнойный очаг, откачивают содержимое; определяют источник инфекции; удаляют его вместе с гнойным ходом. При проведении операции применяют эпидуральную или сакральную анестезии. Если поражена брюшная полость, больному во время хирургического вмешательства делают общий наркоз.
У пациентов с хроническим парапроктитом делают иссечение сформировавшегося свища. Однако во время активного гнойного воспаления парапроктитного свища, нельзя прибегать к оперативному вмешательству, поэтому врач сначала вскрывает абсцесс, очищает его от содержимого и делает дренаж. Когда в свищевом канале есть инфильтрованные области, сначала врачом проводится антибактериальная терапия посредством физиотерапевтических методов.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача!
Острый парапроктит — (клиники Di Центр)
Острый парапроктит (анальный абсцесс) обычно развивается после воспаления анальной железы, расположенной в анальном канале. Эта железа инфицируется бактериями, что приводит к образованию гноя, который распространяется на параректальную (околопрямокишечную) клетчатку. Причины, вызывающие парапроктит, в некоторых ситуациях сложно определить, но в большинстве ситуаций они являются следствием проблем при дефекации, то есть запоров и диареи, а также при резком местном переохлаждении. Острый парапроктит и свищ прямой кишки может возникать при других состояниях, например, при воспалительных заболеваниях кишечника, таких как болезнь Крона.
Острый парапроктит и свищ прямой кишки может возникать при других состояниях, например, при воспалительных заболеваниях кишечника, таких как болезнь Крона.
Свищ прямой кишки (параректальный свищ) обычно развивается в результате острого парапроктита (анального абсцесса), который вскрывается самопроизвольно или посредством хирургического вмешательства. В большинстве случаев, после самопроизвольного вскрытия формируется свищ прямой кишки — параректальный свищ.
Острый парапроктит симптомыОстрый парапроктит имеет вариабельные симптомы, то есть они могут быть смазанными или резко выраженными. В некоторых случаях отмечается бессимптомное течение заболевания, вплоть до стадии формирования свища прямой кишки. Но у большинства пациентов отмечаются клинически выраженные проявления:
- Припухлость, отек в перианальной области (вокруг анального отверстия), которая со временем может нарастать.
- Болезненные ощущения в прямой кишке, начиная от дискомфорта, который по мере прогрессирования может нарастать и переходить в сильные боли.

- В некоторых случаях абсцесс может прорваться самопроизвольно, результатом чего могут стать выделения крови с примесью гноя из прямой кишки.
- Чувство общего недомогания, общая слабость, повышение температуры, при нарастании может быть выше 38 С.
После изучения анамнеза заболевания врач проктолог должен провести осмотр. Обычно специалист легко диагностирует заболевание уже при осмотре. При выраженных болях и неясной клинической ситуации обследование может проводиться под общим наркозом для подтверждения диагноза (особенно это касается пельвиоректального абсцесса). При этом после обследования абсцесс может одновременно прооперирован.
При рецидивирующем абсцессе необходимо выполнить эндоректальное (трансанальное) ультразвуковое обследование. Еще один информативный метод диагностики — МРТ с контрастированием свищевого хода (если сформировался свищ прямой кишки).
Пациентам старше 40 лет, а также больным с присутствием крови в стуле, нарушениях функции толстой кишки, дополнительно проводится эндоскопическая диагностика кишечника:
- ректороманоскопия,
- гибкая сигмоскопия,
- колоноскопия (видеоколоноскопия).
В нашей клинике отработана методика интраоперационного обследования, т. е. перед запланированной операцией после наркоза выполняется колоноскопия, затем сразу операция по радикальному устранению (вскрытию) парапроктита, свища прямой кишки.
Из плановых анализов, необходимых для уточнения диагноза назначается также клинический анализ крови, коагулограмма, биохимический анализ крови, эклектрокардиограмма — для оценки общего состояния пациента.
Лечение острого парапроктитаВ большинстве случаев острый парапроктит подразумевает хирургическое лечение. Существует две принципиальных операции, выполняемых при параректальном абсцессе:
- Вскрытие и дренирование абсцесса, в ходе которого разрезом в перианальной области вскрывается абсцесс, а его полость промывается антисептиками.
 Эта операция при парапроктите в 50% случаев может иметь рецидивы. Еще одно вероятное последствие процедуры — формирование параректального свища.
Эта операция при парапроктите в 50% случаев может иметь рецидивы. Еще одно вероятное последствие процедуры — формирование параректального свища. - Радикальное иссечение абсцесса, которое показано при хроническом парапроктите, либо при рецидивирующем абсцессе. Основной этап этой операции заключается в иссечении гнойника, либо свищевого хода вместе с источником инфекции — анальной железой или внутренним отверстием свищевого хода. Это вмешательство более травматично, чем предыдущее, но имеет перед ним преимущество в том, что носит более радикальный характер.
В послеоперационном периоде назначается диета, обезболивающие препараты. Некоторым пациентам, особенно больным диабетом, могут потребоваться антибиотики в течение 5−7 дней после операции. Все это время за состоянием больного должен наблюдать врач проктолог или хирург. В течение нескольких дней проводятся перевязки раны после операции.
Полноценный восстановительный период после операции длится до полутора месяцев. В случае, если сформировался свищ прямой кишки, в последующие 1−1,5 месяца выполняется радикальная операция.
В случае, если сформировался свищ прямой кишки, в последующие 1−1,5 месяца выполняется радикальная операция.
По отработанной нашими специалистами методике большинство операций мы выполняем в амбулаторных условиях, а послеоперационное наблюдение занимает несколько часов. В последующем проводятся перевязки раны после операции в амбулаторных условиях. В этом случае восстановление после операции происходит вдвое быстрее, в течение 2 — 3 недель, а трудоспособность восстанавливается через 7−10 дней, в зависимости от сложности операции.
Современный метод лечения острого парапроктита в Ташкенте
Острый парапроктит — воспалительный процесс, при котором инфекция проникает в ткани периректальной области из просвета прямой кишки (устьев анальных желез, расположенных на дне анальных крипт)
Острый парапроктит развивается в результате погрешностей в личной гигиене, травмах прямой кишки и анального канала, частых запорах или пенетрациях, местном переохлаждении или перегревании, как осложнение хронического геморроя, анальной трещины и некоторых воспалительных заболеваний толстой кишки. Хронические заболевания других органов и систем являются предрасполагающими факторами этого заболевания.
Хронические заболевания других органов и систем являются предрасполагающими факторами этого заболевания.
Виды парапроктита:
Заболевание может протекать по-разному. На данный момент выделяют 3 вида парапроктита:
— Подкожный. В заднем проходе под кожей образуется абсцесс, который хорошо виден при осмотре.
— Подслизистый. Абсцесс располагается глубже, в слизистых оболочках и не всегда быстро диагностируется.
— Глубокий. Наиболее сложная форма парапроктита, при которой абсцесс располагается глубоко в жировой клетчатке малого таза.
Симптомы:
Парапроктит развивается постепенно с повышением температуры тела до 37-38 градусов Цельсия, дискомфортом и болью при дефекации, болью в области заднего прохода и внутренней поверхности ягодицы на соответствующей стороне.
В дальнейшем симптомы усиливаются, общее состояние значительно нарушается, температура тела повышается до 39-40 градусов Цельсия, нарушаются сон и аппетит.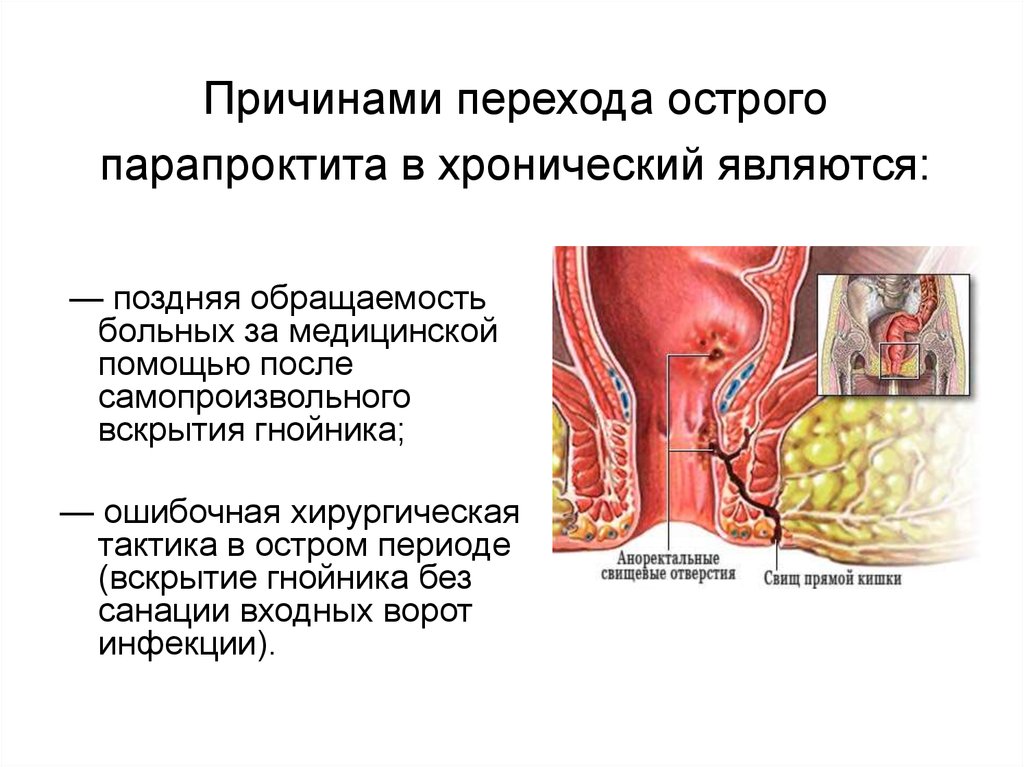 При длительном существовании заболевания абсцесс может прорываться в просвет прилежащих полых органов с последующим образованием долго незаживающих ран и свищевых ходов.
При длительном существовании заболевания абсцесс может прорываться в просвет прилежащих полых органов с последующим образованием долго незаживающих ран и свищевых ходов.
Лечение
Хирургия часто пугает пациентов. Пытаются найти методы лечения острого и хронического парапроктита без хирургического вмешательства. Особенно важно подобрать щадящее лечение парапроктита у детей до года, когда операция может вызвать осложнения.
Существуют следующие методы консервативного лечения:
— Антибиотики. Гной указывает на наличие бактериальной инфекции, поэтому почти всегда назначают антибиотики. Конкретные препараты подбираются с учетом возраста и других особенностей.
— Местные наркотики. Применяются различные противовоспалительные и заживляющие свечи, мази, которые также позволяют снять боль.
— Диета. Правильное питание играет важную роль. Необходимо следить за регулярностью стула и избегать запоров, а также не перегружать кишечник.
— Физиотерапия. Часто применяют микроволновую терапию и инфракрасное облучение. Такие процедуры помогают остановить воспаление и ускорить регенерацию тканей.
Вы можете смело начинать лечение, которое мы проводим максимально быстро и качественно в Ташкенте. В клинике Gatling Med вы почувствуете уверенность в себе и своем здоровье!
Работает круглосуточно и без выходных для удобства, быстрого и легкого доступа
Квалифицированные и сертифицированные врачи для качественного медицинского обслуживания
Экономичные комплексные клинические лабораторные услуги
+998 90 317-36-82
+998 71 253-91- 00
Высокоэффективное лечение острого парапроктита в Ташкенте
Острый парапроктит — воспаление тканей около прямой кишки (параректальной клетчатки) вследствие проникновения в них инфекции. Нередко образуется абсцесс (ограниченное пространство с гнойным содержимым), это называется острым парапроктитом. Абсцесс параректальной клетчатки может прорваться самостоятельно, но процесс нередко переходит в хроническую форму с образованием свищей прямой кишки (хронический парапроктит).
Абсцесс параректальной клетчатки может прорваться самостоятельно, но процесс нередко переходит в хроническую форму с образованием свищей прямой кишки (хронический парапроктит).
Симптомы острого парапроктита:
Симптомы острого парапроктита зависят от локализации очага воспаления и других факторов. Наиболее характерные симптомы:
— Боль в анальной области; боли могут усиливаться при дефекации, при физических нагрузках, длительном сидении и т. д.; боль может локализоваться не только в прямой кишке, но и внизу живота
— Ухудшение общего состояния — субфебрильная температура (37-38), слабость, снижение аппетита
— Покраснение кожи, отек и уплотнение тканей в области заднего прохода, резкая боль при надавливании (при нахождении в подкожном клетчаточном пространстве)
При остром парапроктите возможно усиление симптомов (усиливаются боли, продолжает ухудшаться общее самочувствие). В некоторых случаях состояние резко улучшается, при этом в кале появляются гной и кровь. Это означает, что абсцесс прорвался в прямую кишку. При обострении или неправильном лечении острого парапроктита высок риск перехода заболевания в хроническую форму. Кроме того, парапроктит опасен распространением гнойного воспаления на органы малого таза, брюшную полость и другими тяжелыми осложнениями.
Это означает, что абсцесс прорвался в прямую кишку. При обострении или неправильном лечении острого парапроктита высок риск перехода заболевания в хроническую форму. Кроме того, парапроктит опасен распространением гнойного воспаления на органы малого таза, брюшную полость и другими тяжелыми осложнениями.
Лечение парапроктита
Наиболее эффективным методом лечения как острого парапроктита, так и ректального свища является хирургический.
Операция проводится под наркозом. Местная анестезия в этом случае не применяется, так как крайне важно полностью обезболить операционное поле и расслабить мышцы. В ходе операции абсцесс вскрывается, больному дренируют гной. Однако на этом хирургическое лечение не заканчивается, если речь идет о хронической форме заболевания – важно ликвидировать не только абсцесс, но и сам свищ. Не всегда это возможно сделать в момент активного воспаления. Поэтому в ряде случаев проводят две операции — одну по вскрытию абсцесса, вторую — по иссечению свища.

 Эта операция при парапроктите в 50% случаев может иметь рецидивы. Еще одно вероятное последствие процедуры — формирование параректального свища.
Эта операция при парапроктите в 50% случаев может иметь рецидивы. Еще одно вероятное последствие процедуры — формирование параректального свища.