Токсикодермии дифференциальная диагностика: Токсикодермия > Клинические протоколы МЗ РК
причины, симптомы, диагностика и лечение
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.
Токсикодермия
Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.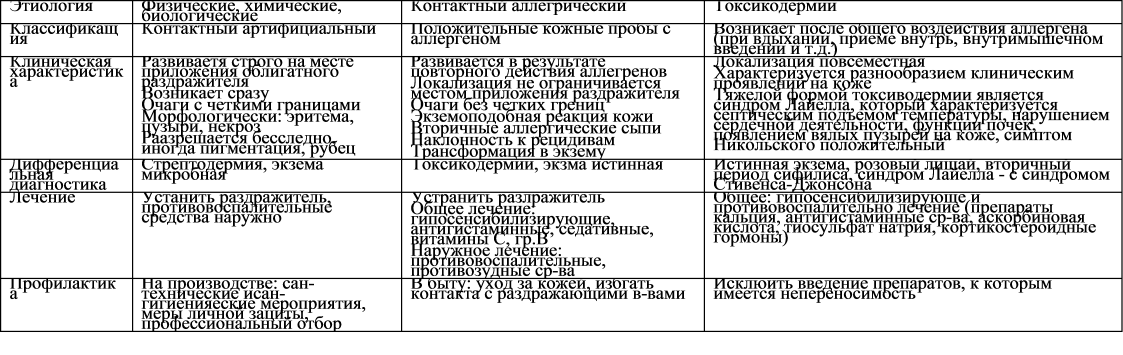
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» — мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна.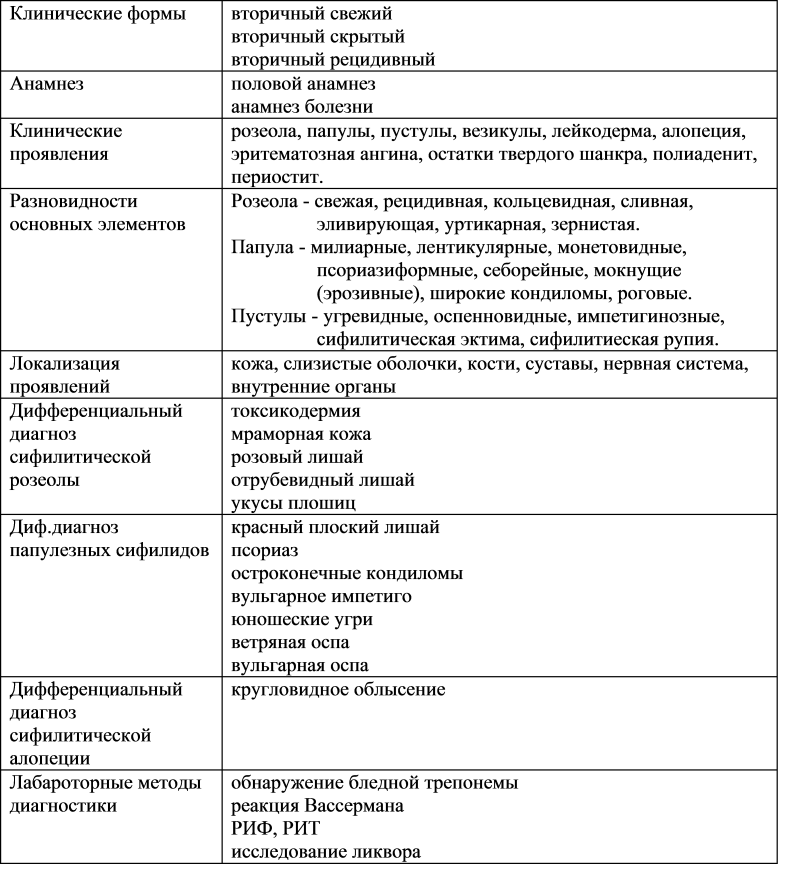 Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи.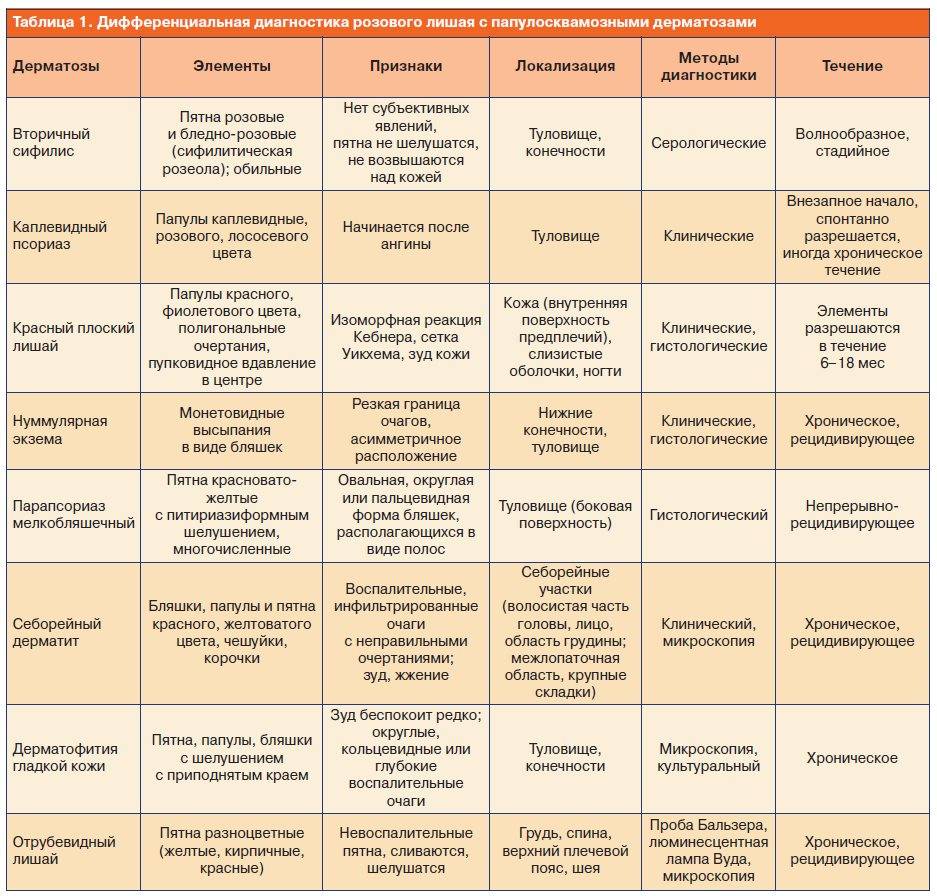 При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Дифференциальный диагноз токсикодермии проводят с сопровождающимися сыпью инфекционными заболеваниями (скарлатина, краснуха, корь), розовым лишаем Жибера, вторичным сифилисом, красным плоским лишаем, крапивницей, системной красной волчанкой, многоформной экссудативной эритемой, аллергическим васкулитом.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
Методические и оценочные материалы специалитет лечебное дело
ПРАКТИЧЕСКИЕ ЗАНЯТИЯ
Тема: Осмотр больного. Исследование состояния здоровой кожи. Первичные и вторичные морфологические элементы сыпи. Принципы местного лечения кожных заболеваний
Цель занятия: научиться определять элементы кожных высыпаний, описывать локальный статус кожного больного.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Принципы комплексной терапии больных дерматозами.
2. Седативная и десенсибилизирующая терапия.
3. Дието-, витамино-гормонотерапия.
4. Общеукрепляющая и стимулирующая терапия.
5. Антибиотикотерапия.
6. Физио-и курортотерапия.
7. Принципы местного лечения в дерматологии.
8. Формы лекарственных препаратов для наружного применения.
9. Характер действия местных средств.
10 Первичные морфологические элементы
11. Вторичные морфологические элементы
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.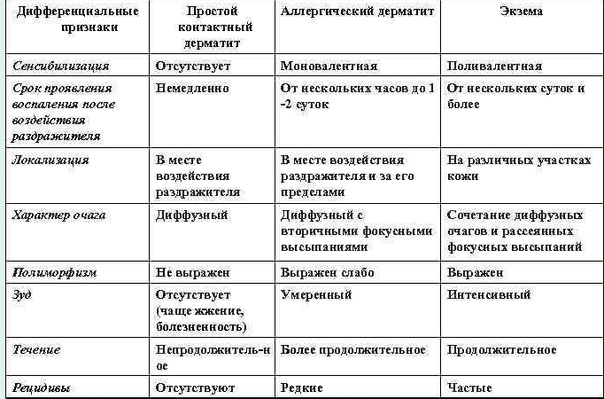
Тема: Псориаз. Этиология, патогенез. Клинические разновидности и течение. Дифференциальная диагностика. Лечение. Красный плоский лишай. Патогенез. Клиника и течение заболеваний на коже и слизисты оболочках. Патоморфология. Дифференциальный диагноз, лечение.
Цель занятия: изучить этиологию, патогенез клинические варианты течения и методы лечения псориаза и красного плоского лишая.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Дифференциальная диагностика псориаза, красного плоского лишая, папулезного сифилида
Признаки | Псориаз | Красный плоский лишай | Папулезный сифилид |
Форма элементов Цвет
Консистенция Склонность к пери-ферическому росту
Шелушение
Излюбленная локализация
Длительность высыпаний
Дополнительные симптомы для диагностики | круглая, овальная ярко-красный
мягкая имеется
в центре или сплошное
разгибательные по-верхности, волосис-тая часть головы
месяцы, годы
триада Ауспитца, симптом Кебнера | полигональная ливидный
мягкая нет
отсутствует
сгибательные повер-хности, слизистая рта и гениталий
месяцы
симптом Кебнера, сетка Уикхема | круглая медно-красный, ветчино-красный плотно-эластическая нет
по периферии (воротничок Биета)
любая
1,5-2 месяца
симптом Ядассона, положительные серо-реакции на сифилис |
Вопросы для подготовки по теме:
1. Наиболее частые причины способствующие возникновению псориаза и красного плоского лишая.
Наиболее частые причины способствующие возникновению псориаза и красного плоского лишая.
2. Типичная локализация псориаза.
3. Разновидности псориаза.
4. Типичная локализация красного плоского лишая.
5. Разновидности красного плоского лишая.
6. Характер течения псориаза.
7. Характер течения красного плоского лишая.
8. Методика лечения псориаза в соответствии со стадией течения.
9. Методика лечения красного плоского лишая в соответствии со стадией течения.
10. Методы профилактики псориаза и красного плоского лишая.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Дерматиты простые и аллергические. Дифференциальный диагноз. Клинические особенности, лечение и профилактика. Токсикодермия. Синдром Лайелла. Лечение и профилактика различных форм токсикодермий. Экзема. Патогенез. Гистопатология. Классификация. Варианты клинического течения. Дифференциальный диагноз. Лечение. Профилактика обострения. дерматологических рецепторов.
Цель занятия: научить студентов диагностировать дерматиты, токсикодермию, экзему и определять тактику врача по назначению терапии и определению мер профилактики у больных с этими кожными болезнями.
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Инструкция для самостоятельной работы обучающихся
Дифференциальная диагностика простого и аллергического дерматитов:
Контактный дерматит | Аллергический дерматит |
1. | 1. Возникает при воздействии на кожу какого-либо факультативного, часто неизвестного раздражителя |
2. Повышенная чувствительность (сенсибилизация) не развиваются
| 2. Клиническая картина не развивается сразу после воздействия раздражителя, а через определенный промежуток времени, необходимый для развития сенсибилизации |
3. Клиническая картина развивается сразу после воздействия раздражителя | 3. Развитие повышенной чувствительности –необходимое условие для развития аллергического дерматита |
4. Локализуется преимущественно на открытых участках кожного покрова там, где действовал экзогенный раздражитель | 4.Локализуется не только на месте действия экзогенного раздражителя, но и на других участках кожи. |
5.Клиническая картина отличается мономорфизмом | 5. Клиническая картина отличается моно или полиморфизмом |
6. Очаг поражения, как правило, сплошной | 6. Очаг поражения, как правило, не сплошной |
7. Воспалительная реакция не имеет тенденции распространяться на соседние участки кожи и повторяет очертания раздражителя | 7. Воспалительная реакция имеет тенденцию распространяться на соседние участки кожи |
8. Мокнутие вследствие наличия «серозных колодцев» не наблюдается | 8. Мокнутие вследствие наличия «серозных колодцев» не наблюдается |
9. Аллергические высыпания отсутствуют | 9. Аллергические высыпания наблюдаются |
10. | 10.Течение продолжительное, рецидивы бывают, если не выявлен причинный фактор |
11.Исчезает при устранении причинного фактора | 11.Медленно исчезает при устранении причинного фактора при адекватном лечении |
Вопросы для подготовки по теме:
1. Определение экземы.
2. Причины и патогенез различных экзем.
3. Классификация и клинические проявления экзем.
4. Стадии, клинические формы и течение экзем.
5. Отличие экземы от аллергического дерматита.
6. Отличительные признаки экзем от сходных болезней кожи.
7. Механизм действия лекарственных форм при наружной терапии.
8. Лечение и профилактика экзем.
9. Определение диагноза дерматита, токсидермии.
Определение диагноза дерматита, токсидермии.
10. Классификация дерматитов.
11. Простые артифициальные дерматиты, факторы, вызывающие их. Профилактика простых дерматитов, их лечение.
12. Аллергические дерматиты, патогенез, клиника, лечение.
13. Токсидермии, этиология и патогенез, клиника, лечение.
14. Полиморфная экссудативная эритема, синдром Стивенса-Джонсона, синдром Лайелла, Этиопатогенез. Клиника, лечение, профилактика.
Ситуационные задачи
Задача №1
На прием к врачу обратилась больная, 35 лет с жалобами на высыпания и зуд кожи кистей. Из анамнеза стало известно, что высыпания появлялись неоднократно в течение года после стирки стиральным порошком «Лоск». При осмотре: на коже кистей имеется выраженная эритема, отечность, множество узелков и пузырьков, эрозии, мокнутие.
О каком заболевании можно думать?
Какое лечение должно быть проведено больной?
Как можно предупредить возникновение аналогичного поражения кожи?
Задача №2
На прием к участковому врачу обратился пациент 40 лет с жалобами на недомогание, сыпь по кожному покрову, сопровождающуюся зудом.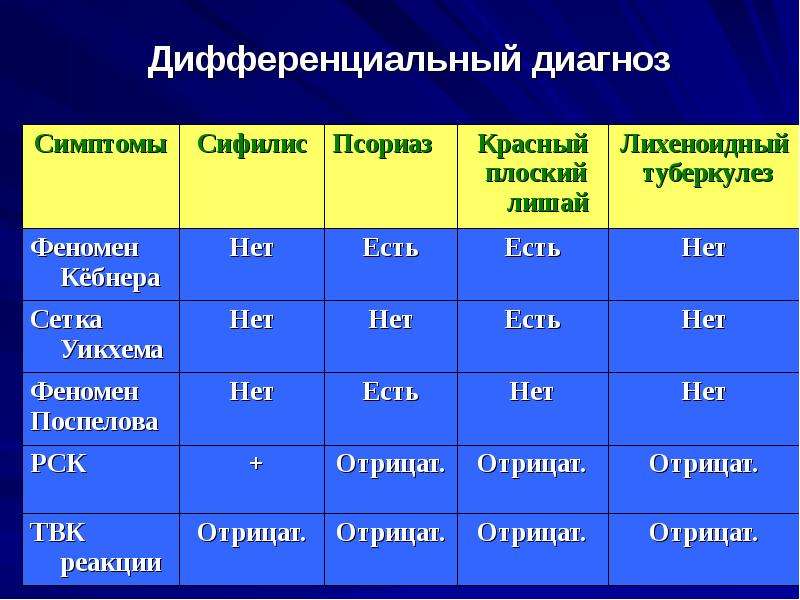 Высыпания на коже появились 2 дня назад и постепенно увеличиваются как в размере, так и в количестве.
Высыпания на коже появились 2 дня назад и постепенно увеличиваются как в размере, так и в количестве.
Можно ли поставить диагноз? Какова ваша дальнейшая тактика?
Из анамнеза удалось выяснить, что несколько дней назад по поводу головной боли и чувства першения в горле больной начал принимать сульфодиметоксин. Осмотр больного показал отсутствие патологии со стороны легких, ЖКТ и сердечно-сосудистой системы, температура тела 36,9° С. При осмотре: на коже туловища и конечностей имеется обильная полиморфная сыпь, состоящая из пятен, местами сливающихся между собой, розового цвета, размером до 1-2 см в диаметре, с нечеткими границами. Часть пятен отечна, с небольшим фиолетовым оттенком. Также выявляются папулезная сыпь размером до 2 мм в диаметре, ярко розового цвета. При серологическом исследовании крови: КСР – отрицательные.
Можно ли сейчас, с учетом анамнеза и осмотра больного поставить диагноз?
Какое необходимо провести лечение и какие дать рекомендации больному для профилактики рецидива заболевания?
Задача №3
Мальчик 6 лет обратился к дерматологу с жалобами на высыпания на ушных раковинах, лице, пальцах рук, сопровождающиеся зудом, жжением, слабой болезненностью. Высыпания появились 1 неделю назад.
Высыпания появились 1 неделю назад.
При осмотре: на открытых участках тела – лице, ушных раковинах, кистях имеется нерезко ограниченная отечность плотноватой консистенции, цианотично-красного цвета, при пальпации пораженных участков – легкая болезненность.
Какие дополнительные вопросы необходимо задать больному?
С какими диагнозами необходимо дифференцировать? Лечебные и профилактические мероприятия.
Задача №4
Ребенок 10-дневного возраста получает профилактического лечение антибиотиком пенициллинового ряда по поводу сифилиса. На коже появилась обильная диссеминированная папулезная сыпь розового цвета. Ребенок беспокойный, плохо спит, ест. Поднялась температура тела до 38° С. Диагноз заболевания? Лечебные мероприятия?
Задача №5
Девочка 4 лет получала лечение по поводу чесотки 10% бензил0бензоатом в течение 7 дней, после чего усилился зуд, появилось жжение кожи. Весь кожный покров диффузно покраснел, стал шелушиться.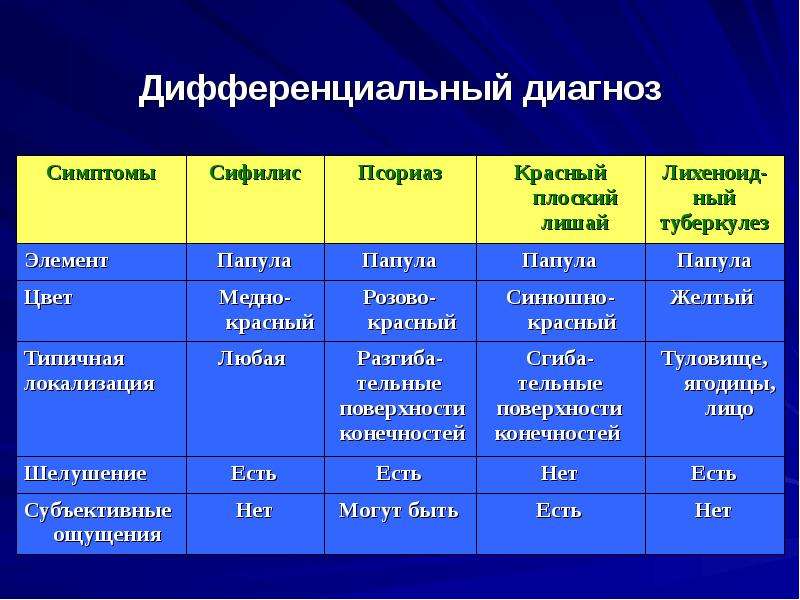
О каком осложнении лечения можно подумать? Какая дальнейшая тактика ведения данного больного?
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Курация стационарных больных. Разбор историй болезни курированных больных. Критический анализ данных анамнеза болезни и жизни. Данные специального статуса. Обоснование поставленного диагноза и назначенного лечения.
Обоснование поставленного диагноза и назначенного лечения.
Инструкция по написанию истории болезни
- Паспортная часть
- Жалобы
- Анамнез заболевания
- Анамнез жизни
- Данные объективного обследования
- Локальный статус
- Предварительный диагноз и его обоснование
- План дополнительных методов обследования
- Данные дополнительного обследования
- Дифференциальный диагноз
- Клинический диагноз и его обоснование
- Лечение данной патологии
- Лечение данного больного
- Список использованной литературы
В паспортные данные следует включать следующие разделы:
ФИО
Дата и время поступления
Дата выписки
Пол
Возраст
Профессия и место работы
Место жительства
Жалобы больного на момент поступления в стационар включают основные, связанные с данным заболеванием и второстепенные, связанные с сопутствующей патологией. Кроме того необходимо учитывать и указывать их полную и развернутую характеристику.
Кроме того необходимо учитывать и указывать их полную и развернутую характеристику.
В хронологическом порядке излагается начало заболевания, обстоятельства при которых оно возникло, симптомы проявления болезни и их динамика. Кроме того, необходимо уточнить изменение характера жалоб за прошедший период, отметить первое обращение за медицинской помощью, проведенное лечение и его эффективность.
При описании основных симптомов должны быть указаны: их локализация, качественные характеристики (начало, длительность, частота), обстоятельства возникновения, усиливающие или облегчающие факторы, сопутствующие проявления.
Излагается по следующей схеме:
Общие биографические данные по периодам жизни (младенчество, детство, зрелый возраст).
Перенесенные ранее заболевания: детские болезни (перенесенные инфекции), болезни взрослого периода, включая: нервные, психические, острозаразные. Обязательно следует отметить, были или нет: туберкулез, венерические заболевания, гепатит, онкологическая патология, ВИЧ, сахарный диабет.
Указать предшествующие операции и травмы.
Для женщин обязателен гинекологический анамнез (количество беременностей, родов, менструальный цикл, его регулярность, время последней менструации, время наступления менопаузы).
Аллергологический анамнез (переносимость лекарственных препаратов, если есть то проявления аллергии, с обязательным перечислением препаратов).
Гемотрансфузионный анамнез (были или нет переливания крови, когда, по какому поводу).
Семейный анамнез
Условия быта и труда
Вредные привычки (курение, прием алкоголя, наркотиков)
Наследственность.
Общие данные включают: общее состояние, положение и двигательную активность больного, телосложение, массу тела, рост, степень половой зрелости, температуру, состояние кожи и видимых слизистых, подкожной клетчатки. Пальпацию лимфоузлов (подчелюстные, шейные, надключичные, подмышечные, паховые), состояние мышечной, костно-суставной системы, включая сколиоз.
Психический статус: (сознание, интеллект, настроение, речь).
Нервный статус поверхностные, глубокие рефлексы, дермографизм, мышечный тонус, нистагм поза Ромберга.
Эндокринная система: осмотр и пальпацию щитовидной, молочных желез.
Органы дыхания: частота ритмичность, глубина дыхательных движений, форма грудной клетки, пальпация, перкуссия и аускультация.
Сердечно-сосудистая система: ЧСС, пульс, его ритм, АД, пальпация, перкуссия и аускультация сердца, пульс, давление, пульсация и аускультация периферических сосудов.
Органы пищеварения: полость рта и глотка, зубы, язык, зев, миндалины, осмотр, пальпация, перкуссия и аускультация брюшной полости, исследование прямой кишки, паховых областей (грыжа), физиологические отправления.
Мочеполовые органы: пальпация почек, мочеиспускание.
Описание локального статуса должно включать локализацию, распространенность процесса, первичные и вторичные морфологические элементы с подробным описанием характеристик (размер, форма, границы, цвет. Плотность, слияние ит. д.)
д.)
На основании данных полученных при сборе анамнеза, при осмотре и клиническом обследовании больного вы должны сформулировать предварительный диагноз. Диагноз формулируется по единым правилам и включает основное заболевание, его осложнение и сопутствующее заболевание. Допускается написание обобщенного диагноза (Например: Гастродуоденальное кровотечение). Необходимо обратить внимание, что предварительный и клинический диагнозы могут не совпадать.
Необходимо указать все методы исследования, которые вы считаете необходимыми для подтверждения или опровержения вашего предварительного диагноза, при этом обязательно указывается цель каждого исследования.
Для дифференциальной диагностики выберете не менее 2 заболеваний, при которых могут наблюдаться подобные патологические симптомы. При этом необходимо помнить, что ряд заболеваний могут протекать атипично и соответственно требовать определенных диагностических мероприятий для подтверждения или исключения данного заболевания. Попытайтесь сформулировать жалобы, данные анамнеза или симптомы, не вписывающиеся в клиническую картину установленного вами заболевания, и приведите необходимые методы обследования, способствующие разрешению возникших диагностических вопросов.
Попытайтесь сформулировать жалобы, данные анамнеза или симптомы, не вписывающиеся в клиническую картину установленного вами заболевания, и приведите необходимые методы обследования, способствующие разрешению возникших диагностических вопросов.
На основании жалоб больного, анамнеза заболевания, анамнеза жизни, общего и локального статуса, методов дополнительных обследований и лабораторных данных следует сформулировать клинический диагноз и обосновать его.
Обосновывать следует полный клинический диагноз, то есть не только основное заболевание, но и его стадию, степень и осложнения.
В данном разделе описываются современные подходы к лечению данного заболевания. Указывается тактика ведения больного. При этом необходимо привести возможные консервативные мероприятия с описанием групп препаратов. Показания и варианты оперативных вмешательств, послеоперационное ведение больных.
Список использованной литературы
Должен включать дополнительные источники, которые были использованы для написания истории болезни.
Тема: Атопический дерматит. Этиология, патогенез, клинические особенности. Лечение, диспансеризация, Крапивница, почесухи, кожный зуд. Причинные факторы. Патогенез. Роль изменения реактивности организма. Классификация. Клинические разновидности. Гистопатология. Принципы лечения. Профилактика.
Цель занятия: научить студентов диагностировать диффузный нейродермит, ограниченный нейродермит, крапивницу, составлять схему индивидуальной программы лечения этих заболеваний.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Функциональное значение кожи.
2. Этиологические и патогенетические факторы в развитии нейродерматозов.
3. Разновидности нейродермитов.
4. Наиболее характерная локализация высыпаний при нейродермите.
5. Морфологические элементы при нейродермите и крапивнице.
Морфологические элементы при нейродермите и крапивнице.
6. Методы общей терапии.
7. Методы местной терапии.
8. Методы профилактики рецидивов
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Пиодермии. Этиология. Патогенез. Клиника. Классификация. Дифференциальный диагноз стафило-и стрептодермий. . Лечение. Профилактика. Чесотка. Возбудитель. Эпидемиология. Клиника. Осложнения. Профилактика. Лечение. Педикулез. Эпидемиология. Клиника. Лечение. Профилатика.
. Лечение. Профилактика. Чесотка. Возбудитель. Эпидемиология. Клиника. Осложнения. Профилактика. Лечение. Педикулез. Эпидемиология. Клиника. Лечение. Профилатика.
Цель занятия: изучение клинических особенностей, дифференциальной диагностики, методов лечения и профилактики гнойничковых и паразитарных заболеваний кожи.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Заболевания кожи, вызываемые стафилококком: остиофолликулит, фолликулит, стафилококковый сикоз, фурункул, фурункулез, карбункул, гидраденит, пузырчатка новорожденных, акне.
2. Заболевания кожи, вызываемые стрептококками: импетиго стрептококковые и его разновидности – буллезная, околоногтевой панариций, заеда, шанкриформная стрептодермия; сифилоподобная папулезное импетиго, сухая стрептодермия, стрептококковая опрелость; эктима вульгарная, проникающая.
3. Смешанные стрептостафилококковые поражения кожи: импетиго вульгарное, диффузная стрепто-стафилодермия.
4. Атипические формы пиодермитов: хроническая язвенная пиодермия, вегетирующая пиодермия, ботриомикома.
5. Пиоаллергиды.
6. отличительные признаки пиодермиотов от паразитарного сикоза, пустулезного сифилиса, сифилитической эктимы, буллезных токсидермий, сифилитической пузырчатки, кандидозных поражений кожи, глубоких микозов.
7. Принципы общей и наружной терапии больных пиодермиями.
8. Методы общего лечения больных пиодермиями (иммунопрепараты, антибиотики, сульфаниламиды, витамины и др.)
9. Наружное лечение пиодермий.
10. Профилактика пиодермий на промышленных предприятиях, в родильных домах и детских коллективах.
11. Морфологические и биологические свойства чесоточного клеща.
12. Основные клинические признаки неосложненной и осложненной чесотки.
13. Разновидности и симптомы вшивости.
14. Лечение, борьба с чесоткой и вшивостью в коллективах, дезинфекционные мероприятия, контакты и т.д.
Лечение, борьба с чесоткой и вшивостью в коллективах, дезинфекционные мероприятия, контакты и т.д.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Простой пузырьковый лишай, опоясывающий лишай. Их этиология, патогенез, дифференциальный диагноз, осложнения, лечение. Бородавки, остроконечные кондиломы, контагиозный моллюск. Клиника, лечение, профилактика.. Экссудативная и узловатая эритемы, розовый лишай. Их патогенез, клинические разновидности, особенности течения. Дифференциальный диагноз. Лечение. Профилактика рецидивов при эритемах.
Клиника, лечение, профилактика.. Экссудативная и узловатая эритемы, розовый лишай. Их патогенез, клинические разновидности, особенности течения. Дифференциальный диагноз. Лечение. Профилактика рецидивов при эритемах.
Цель занятия: научить студентов диагностировать микозы стоп и онихомикозы, проводить дифференциальный диагноз, определять тактику лечения больных микозами, наметить комплекс профилактических мероприятий.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Как ставится диагноз грибкового заболевания.
2. Методы учета и контроля при грибковых заболеваниях (план мероприятий).
3. Клиническая характеристика различных микозов стоп.
4. Клиническая картина руброфитии.
5. Клинические проявления и течение онихомикозов.
6. Микиды. Роль микотической аллергии и нарушение общего состояния организма больного в патогенезе микозов стоп.
7. Лечение больных микозами стоп (дисгидратической, интертригинозной, сквамозно-гиперкератотической).
8. Лечение больных руброфитией.
9. Эпидемиология и профилактика микозов стоп.
10. Клиническая характеристика кандидозов.
11. Патогенез кандидозов. Лечение и профилактика.
12. Методы профилактики грибковых болезней.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Простой пузырьковый лишай, опоясывающий лишай. Их этиология, патогенез, дифференциальный диагноз, осложнения, лечение. Бородавки, остроконечные кондиломы, контагиозный моллюск. Клиника, лечение, профилактика. Экссудативная и узловатая эритемы, розовый лишай. Их патогенез, клинические разновидности, особенности течения. Дифференциальный диагноз. Лечение. Профилактика рецидивов при эритемах.
Цель занятия: изучить этиологию, патогенез, клинические проявления, эпидемиологическое значение вирусных болезней кожи и слизистых оболочек. Этиологию, клинические проявления, патогенез и предрасполагающие факторы инфекционных эритем.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Этиология и эпидемиология герпетической инфекции.
2. Клинические проявления герпетической инфекции при первом и втором типах.
3. Методика лечения и профилактика герпетической инфекции.
4. Этиология и эпидемиология бородавок, контагиозных моллюсков.
5. Разновидности бородавок и их клинические проявления.
6. Клинические проявления контагиозного моллюска.
7. Методы лечения и профилактики контагиозного моллюска.
8. Этиология и эпидемиология инфекционных эритем.
9. Разновидности инфекционных эритем, клинические проявления (многоформная экссудативная и узловатая эритемы).
10. Лечение и профилактика инфекционных эритем.
11. Этиология и эпидемиология розового лишая.
12. Характеристика клинических проявлений розового лишая.
13. Лечение и профилактика розового лишая Жибера.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Сифилис I. Бледная трепонема. Пути распространения инфекции. Инкубационный период. Симптомы I сифилиса. Классификация. Методы диагностики.
Бледная трепонема. Пути распространения инфекции. Инкубационный период. Симптомы I сифилиса. Классификация. Методы диагностики.
Цель занятия: научить студентов клинически распознавать первичный сифилис, определять круг необходимых исследований и приемов для подтверждения диагноза, уметь проводить дифференциально-диагностический поиск, изучить организационно-профилактические мероприятия, необходимые для предупреждения распространения инфекции.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Инкубационный период. Причины, влияющие на его продолжительность.
2. Первичный период сифилиса Продолжительность, клинические проявления.
3. Клиническая характеристика типичного твердого шанкра, его разновидностей, атипичных форм и осложнений..gif)
4. Особенности клинической картины твердого шанкра в области губ, языка, десен, миндалин, переходных складок слизистой оболочки рта.
5. Дифференциальная диагностика.
6. Гистопатология твердого шанкра.
7. Клинические особенности регионарного лимфаденита и лимфангоита.
8. Серологические реакции в первичном периоде.
9. Полиаденит.
10. Продромальные явления.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Сифилис II. Продолжительность. Особенности течения и их объяснение. Вторичный свежий и вторичный рецидивный сифилис, их дифференциальный диагноз. Разновидности сифилидов и их симптоматика. Иммунологические реакции.
Продолжительность. Особенности течения и их объяснение. Вторичный свежий и вторичный рецидивный сифилис, их дифференциальный диагноз. Разновидности сифилидов и их симптоматика. Иммунологические реакции.
Цель занятия: научить студентов диагностировать вторичный свежий и рецедивный сифилис по клиническим проявлениям и данным лабораторных исследований, проводить дифференциальный диагноз, знать основные организационно-профилактические мероприятия при этом заболевании.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Общие клинические симптомы, характерные для сифилидов вторичного периода сифилиса.
2. Клиническая характеристика и разновидности розеолезных сифилидов.
3. Клиническая характеристика и разновидности папулезных сифилидов.
4. Клиническая характеристика и разновидности пустулезных сифилидов.
5. Отличительные признаки вторичного свежего сифилиса от вторичного рецидивного.
6. Отличие сыпей вторичного свежего периода сифилиса от токсидермии, разноцветного лишая, краснухи, кори, розового лишая и др.заболеваний.
7. Иммунитет и аллергия при вторичном сифилисе.
8.Клиническая характеристика и разновидности сифилитической алопеции.
9. Клиническая характеристика и разновидности сифилитической лейкодермы.
10. Критерии диагностики скрытого раннего сифилиса.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Сифилис III. Продолжительность. Особенности течения и классификация. Клиническая и гистологическая характеристика сифилидов. Иммунология. Врожденный сифилис. Классификация. Особенности течения и клиника каждого периода. Серодиагностика.
Цель занятия: научить студентов диагностировать третичный и врожденный сифилис, умению определять тактику врача недерматовенеролога при различных формах заболеваний, а также основным дифференциально-диагностическим приемам и организационно-профилактическим мероприятиям, необходимым при выявлении третичного или врожденного сифилиса. Научить студентов на основе знаний анатомии, физиологии, микробиологии и общих методов клинического обследования больного диагностировать инфекции, передающиеся половым путем, наметить необходимые исследования для подтверждения диагноза и провести дифференциальный диагноз. Студент должен знать организационно-профилактические мероприятия, проводимые при выявлении больного, а также знать методы терапии этих заболеваний.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Сроки и условия возникновения сифилидов третичного периода.
2. Патогистологические и клинические особенности третичного периода.
3. Разновидности, клинические проявления и течение поражений кожи и слизистых при третичном периоде сифилиса.
4. Клиническая картина поражений внутренних органов, костной, сердечно-сосудистой и нервной систем при третичном сифилисе.
5. Отличительные черты третичного сифилиса от доброкачественных и злокачественных новообразований, индуративной эритемы Базена, варикозных язв, туберкулезной волчанки, скрофулодермы, глубоких микозов.
6. Общие принципы лечения больных сифилисом.
7. Характеристика специфических противосифилитических препаратов, методики их применения и дозировка.
8. Схемы лечения взрослых, больных разными формами сифилиса, детей и беременных.
Схемы лечения взрослых, больных разными формами сифилиса, детей и беременных.
9. Профилактическое лечение детей и превентивное лечение взрослых.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Понятие о гонорейной, трихомонадной, хламидийной инфекции мочеполовых органов. Классификация. Методы диагностики, лечения, критерии излеченности.
Цель занятия: научить студентов на основе знаний анатомии, физиологии, микробиологии и общих методов клинического обследования больного диагностировать инфекции, передающиеся половым путем, наметить необходимые исследования для подтверждения диагноза и провести дифференциальный диагноз с гонореей и различными негонококковыми уретритами. Студент должен знать организационно-профилактические мероприятия, проводимые при выявлении больного, а также знать методы терапии этих заболеваний.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Биоморфологические свойства ИППП.
2. Классификация инфекций, передаваемых половым путем.
3.Клиническая классификация уретритов (острота воспалительного процесса, длительность течения).
4. Методы этиологической диагностики.
5. Методы топической диагностики.
Методы топической диагностики.
6. Методы провокации.
7. Осложнения уретритов и их последствия.
8. Принципы общей и местной терапии мочеполовых инфекций и их осложнений.
9. Критерии излеченности мочеполовых инфекций.
10. Индивидуальная и общественная профилактика инфекций, передаваемых половым путем.
11. Лекарственные препараты, применяемые для различных ИППП
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
САМОСТОЯТЕЛЬНАЯ ВНЕАУДИТОРНАЯ РАБОТА
Тема: Лепра. Возбудитель, патогенез. Клинические разновидности. Принципы диагностики и лечения.
Вопросы по теме для самостоятельного изучения:
1.Возбудитель лепры. Этиология, патогенез и классификация.
2.Клинические формы лепры.
3.Лепроматозный тип лепры. Клиника. Морфология элементов.
4.Туберкулоидный тип лепры. Клиника. Морфология элементов.
5. Недифференциированный тип лепры. Клиника. Морфология элементов.
6. Дифференциальная диагностика.
7. Диагностика.Морфологические проявления болезни на кожных покровах. Реакция организма на лепромин (лепроминовая реакция, проба Митсуда). Ранняя и поздняя положительная реакция.
8. Профилактика.
9. Симптом «Львиной морды». («морда льва» — facies leonina).
10. Лечение. Общие принципы лечения больных лепрой.
11. Схемы лечения взрослых, больных разными формами лепры.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: Неотложные состояния в дерматологии.
Вопросы по теме для самостоятельного изучения:
1. Анафилактический шок. Этиология и патогенез.
2. Основные клинические проявления анафилактического шока, степени тяжести.
3. Лечение: немедленная и отсроченная терапия. Профилактика анафилактического шока.
4. Острые токсидермии. Этиология и патогенез.
5.Типы аллергических реакций: анафилактоидный, цитотоксический, иммунокомплексный и клеточный. Неиммунные механизмы развития острой лекарственной токсидермии.
Неиммунные механизмы развития острой лекарственной токсидермии.
6.Клиника лекарственных токсидермий. Лечение и профилактика (индивидуальная и общественная).
7. Токсические аутоиммунные реакции кожи: синдром Стивенса-Джонсона, синдром Лайелла. Этиопатогенез.
8. Токсические аутоиммунные реакции кожи: синдром Стивенса-Джонсона, синдром Лайелла. Клиническая картина.
9. Токсические аутоиммунные реакции кожи: синдром Стивенса-Джонсона, синдром Лайелла. Диагностика. Лечение. Профилактика.
10. Герпес новорожденных. Этиология и патогенез. Клиническая картина. Диагностика. Лечение. Профилактика.
11. Гангренозная пиодермия. Этиология, патогенез. Клиническая картина. Диагностика. Лечение.
12. Острая крапивница. Отёк Квинке. Этиопатогенез. Клиническая картина. Диагностика. Лечение.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
— 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: Профессиональные дерматозы.
Вопросы по теме для самостоятельного изучения:
1.Определение профессиональных дерматозов.
2. Этиология и патогенез.
3.Клинические проявления профессиональных дерматозов.
4. Диагностика профессиональных дерматозов.
5. Дифференциальная диагностика профессиональных дерматозов.
6. Методы лечения больных профессиональными дерматозами.
7. Тактика ведения больных профессиональными дерматозами.
8. Принципы лечения и трудоустройства больных профессиональными дерматозами.
9. Профилактическое лечение взрослых.
10. Организация борьбы с профессиональными дерматозами.
11. Основные клинические формы профессиональных дерматозов (дерматиты, экземы, токсидермии, гиперкератозы, стигмы).
12. Профессиональные микозы.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: Кандидоз кожи и слизистых оболочек. Этиология, клиника, принципы лечения.
Вопросы по теме для самостоятельного изучения:
1. Определение кандидоза.
2. Характеристика возбудителей кандидомикозов.
3. Классификация кандидомикозов.
4. Заболевания, способствующие развитию кандидомикозов.
5. Дифференциальный диагноз кандидозов с экземой, эпидермофитией крупных складок, различными формами стрептодермий.
6. Лечение различных форм кандидозов (общее и местное).
7. Профилактика кандидозов.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: История болезни дерматологического больного.
Вопросы по теме для самостоятельного изучения:
1. Осмотр. Этапы проведения. Сопоставление визуальных, пальпаторных данных. Выявление резко выраженной общей патологии.
Осмотр. Этапы проведения. Сопоставление визуальных, пальпаторных данных. Выявление резко выраженной общей патологии.
2. Локальный статус. Принципы описания status localis.
3. Первичныe элементs сыпи.
4. Эволюция элементов сыпи.
5. Вторичные элементы сыпи.
6. Характерные симптомы и синдромы дерматоза.
7. Специальные методы в дерматологии. Поскабливание (граттаж). Пальпация. Диаскопия (витопрессия). Определение изоморфной реакции. Характер дермографизма. Кожные пробы. Прочие методы и пробы.
8. Лабораторные методы.
9. Аллергологические пробы и тесты.
10. Общие принципы лечения в дерматологии.
11. Клинический диагноз и его обоснование. Формулировка. Классификация по МКБ-10. Дифференциальный диагноз.
12. Порядок оформления экстренного извещения в дерматовенерологии.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Контрольные задания или иные материалы для оценки результатов освоения дисциплины
Перечень вопросов для зачета.
1. Первичные и вторичные элементы кожных высыпаний и их связь с гистопатологическими изменениями в эпидермисе и дерме.
2. Импетиго стрептококковое и стрептостафилококковое (вульгарное). Пути инфицирования. Патогенез. Клинические разновидности. Лечение.
3. Фурункулы и фурункулез. Гидраденит. Этиология, патогенез, клиника. Терапия острых и хронических рецидивирующих форм пиодермий. Профилактика пиодермий в быту и на производстве.
Терапия острых и хронических рецидивирующих форм пиодермий. Профилактика пиодермий в быту и на производстве.
4. Дерматиты и их причины. Контактные (простые) и аллергические дерматиты. Клинические разновидности. Методы диагностики. Кожные пробы. Лечение.
5. Экзема. Патогенез. Гистопатология острой и хронической экземы. Этапы развития экзематозного процесса. Клиника и течение экземы. Разновидности экземы. Принципы лечения экземы в разных стадиях. Прогноз. Профилактика обострений.
6. Токсикодермии (токсидермии). Патогенез. Отличие токсикодермий от лекарственных дерматитов. Клинические разновидности. Кожные проявления лекарственной болезни. Лечение.
7. Поражения кожи и слизистых оболочек как осложнение лекарственной терапии. Патогенез, клинические разновидности (токсидермия, фиксированная эритема, вегетирующие формы токсикодермий, синдром Лайелла). Диагностика, лечение, профилактика.
8. Осложнения лекарственной терапии: поражения кожи и слизистых оболочек. Токсико-аллергическая форма многоформной экссудативной эритемы. Синдром Стивенсона-Джонсона. Патогенез. Диагностика. Лечение. Профилактика.
9. «Побочные действия лекарств» и «Токсические эффекты лекарств». Крапивница, как проявление лекарственной болезни. Клиника. Лечение.
10. Лекарственные токсикодермии, представленные пятнами. Клинические формы. Лечение.
11. Лекарственные токсикодермии. Буллезные формы. Клиника синдрома Стивенса-Джонсина. Лечение.
12. Буллезные лекарственные токсикодермии. Клиника токсического эпидермального некролиза. Лечение
13. Индуративный туберкулез кожи. Этиология и патогенез. Особенности гистоморфологической картины. Клиника и течение. Методы диагностики. Принципы лечения и профилактики.
14. Колликвативный туберкулез кожи. Патогенез. Гистопатология. Клиника и течение. Дифференциальный диагноз. Принципы лечения и профилактики.
Патогенез. Гистопатология. Клиника и течение. Дифференциальный диагноз. Принципы лечения и профилактики.
15. Туберкулезная волчанка. Этиология и патогенез. Патоморфология люпомы. Клиника и течение. Основные клинические разновидности. Методы диагностики. Принципы лечения и профилактики.
16. Узловатая эритема. Этиология и патогенез. Острая и хронические формы. Клиника, течение, лечение. Дифференциальный диагноз с индуративным туберкулезом кожи.
17. Пузырчатка акантолитическая (вульгарная). Этиология и патогенез. Патоморфология кожных поражений. Клиника и течение. Прогноз. Дифференциальный диагноз. Принципы лечения. Диспансеризация больных, её цели и методы.
18. Герпетиформный дерматоз Дюринга. Этиология и патогенез. Клиника, течение, прогноз. Особенности гистопатологии. Диагноз и дифференциальный диагноз. Лечение.
19. Псориаз. Морфология и гистопатология высыпаний. Клиника и течение псориаза. Вульгарный псориаз, псориатическая эритродермия и псориатические артриты. Принципы терапии в разных стадиях и при разных формах псориаза.
Вульгарный псориаз, псориатическая эритродермия и псориатические артриты. Принципы терапии в разных стадиях и при разных формах псориаза.
20. Крапивница острая и хроническая. Этиология и патогенез. Клиника и течение. Лечение.
21. Атопический дерматит. Патогенез. Клиника и течение. Прогноз. Принципы местного и общего лечения. Диспансеризация. Трудоустройство.
22. Дискоидная красная волчанка. Этиология и патогенез. Клиника, течение, осложнения. Принципы терапии и профилактики рецидивов и обострений. Диспансеризация больных. «Переходные» формы красной волчанки.
23. Склеродермия. Этиология и патогенез. Гистоморфология. Очаговая (бляшечная) и системная склеродермия. Клиника, течение. Прогноз. Принципы лечения. Диспансеризация больных, её цели и методы.
24. Поверхностная трихофития. Возбудители. Пути передачи. Клиника поражений гладкой кожи, волосистой части головы и ногтей. Хроническая трихофития. Диагностика. Принципы лечения и профилактики в семье и в организованных коллективах.
Хроническая трихофития. Диагностика. Принципы лечения и профилактики в семье и в организованных коллективах.
25. Инфильтративно-нагноительная трихофития. Возбудители. Эпидемиология. Клиника, течение. Принципы терапии. Диагностика. Профилактика.
26. Микроспория. Возбудители. Пути передачи инфекции. Клиника поражений гладкой кожи и волосистой части головы. Методы диагностики. Принципы терапии и профилактики.
27. Руброфития. Возбудитель. Пути передачи. Клиника поражений стоп, гладкой кожи, ногтей. Диагноз и дифференциальный диагноз. Лечение, профилактика.
28. Кандидозы кожи и слизистых оболочек. Возбудители. Патогенез. Пути распространения инфекции. Клиника. Лечение. Методы диагностики. Профилактика.
29. Микозы стоп («Эпидермофития стоп»). Возбудители. Пути передачи инфекции. Клинические разновидности. Течение. Лечение. Профилактика.
30. Чесотка. Возбудитель. Пути передачи инфекции. Клиника, течение, осложнения. Лечение. Профилактика в семье и в организованных коллективах.
Возбудитель. Пути передачи инфекции. Клиника, течение, осложнения. Лечение. Профилактика в семье и в организованных коллективах.
31. Герпес простой. Этиология и патогенез. Гистопатология. Пути распространения инфекции, обусловленной возбудителями первого и второго иммунотипа. Клиника и течение. Особенности диагностики при локализации на гениталиях. Лечение.
32. Герпес зостер («Опоясывающий лишай»). Этиология и патогенез. Клинические разновидности. Течение болезни. Лечение.
33. Остроконечные кондиломы. Этиология. Гистопатология. Пути заражения. Клиника. Лечение. Дифференциальный диагноз от широких кондилом, вульгарных и плоских бородавок.
34. Многоформная экссудативная эритема. Этиология и патогенез. Инфекционно-аллергическая и токсико-аллергическая формы. Клиника, течение, лечение. Профилактика рецидивов.
35. Красный плоский лишай. Этиология и патогенез. Гистопатология. Клинические разновидности. Течение. Лечение.
Клинические разновидности. Течение. Лечение.
36. Эпителиальные опухоли кожи. Базалиома. Особенности течения опухолевого процесса.
37. Плоскоклеточный рак кожи. Причины развития. Клинические формы. Диагностика.
38. Меланоклеточный рак кожи. Клиника. Диагностика.
39. Признаки малигнизации невусов.
40. Возбудитель гонореи. Биология и морфология. Пути распространения гонококков в организме. Иммунитет при гонорее, реинфекция, рецидив и суперинфекция. Классификация гонореи. Методы лабораторной диагностики.
41. Урогенитальный хламидиоз у мужчин. Возбудитель, его морфологические и биологические особенности. Пути передачи инфекции. Клиника и течение урогенитальных поражений. Осложнения. Принципы диагностики и терапии. Профилактика.
42. Общая патология сифилитической инфекции. Течение сифилиса в первичном периоде: клинические проявления и иммунологические изменения.
43. Первичная сифилома. Клиника и течение. Дифференциальный диагноз от генитального герпеса, шанкриформной пиодермии, чесоточной эктимы и шанкроида /мягкого шанкра/. 44. Осложнения первичной сифиломы на гениталиях. Особенности клинической и лабораторной диагностики.
45. Клинические особенности экстрагенитальных первичных сифилом. Методы диагностики и дифференциальный диагноз.
46. Течение сифилитической инфекции во вторичном периоде. Общая характеристика течения. Иммунобиологические изменения в организме. Общая характеристика высыпаний вторичного периода. Гистопатология вторичных сифилидов. Различие между высыпаниями при вторичном свежем и вторичном рецидивном сифилисе.
47. Сифилитическая розеола. Симптоматика, течение. Дифференциальный диагноз с высыпаниями при острых инфекционных болезнях (тифах, кори, скарлатине), розовом лишае и отрубевидном лишае.
48. Папулезный сифилид кожи. Клинические разновидности. Течение сифилитических папул на коже. Гистопатология папулезных сифилидов. Диагноз и дифференциальный диагноз.
49. Вторичные сифилиды гениталий. Клинико-морфологические особенности папулезных высыпаний на гениталиях. Гистопатология. Течение. Дифференциальный диагноз.
50. Методы постановки диагноза при вторичном свежем и рецидивном сифилисе. Диагностика раннего скрытого сифилиса. Диагностическая ценность серологических реакций при скрытом сифилисе.
51. Бугорковый сифилид кожи и слизистых оболочек. Гистопатология бугоркового сифилида. Клинические разновидности. Течение. Исход. Дифференциальный диагноз с туберкулезной волчанкой. Диагностика.
52. Гуммозные сифилиды кожи. Клинические разновидности, течение и исход гумм кожи. Гистопатология. Дифференциальный диагноз с колликвативным туберкулезом, новообразованиями, лейшманиозом, трофическими язвами. Диагностика сифилиса в третичной стадии.
Диагностика сифилиса в третичной стадии.
53. Врожденный сифилис. Пути передачи сифилиса потомству. Сифилис плода. Поздний врожденный сифилис. Клиника. Течение. Методы диагностики. Профилактика и лечение.
54. Саркома капоши. Клинические разновидности. Особенности течения эпидемической формы. Клиника. Патоморфология. Диагностика.
55. Особенности течения инфекционный дерматозов (микозы, пиодермии, вирусные заболевания кожи) при ВИЧ инфекции.
56. Опухолевые манифестации ВИЧ инфекции. Грибовидный микоз. Стадии процесса. Диагностика
Методические материалы, определяющие процедуры оценивания знаний, умений, навыков, характеризующих этапы формирования компетенций.
Промежуточная аттестация по дисциплине дерматовенерология согласно учебному плану проводится в форме зачета с оценкой, учитывая результаты текущего контроля в оценивании формирования компетенций и результаты бально-рейтинговой системы оценки работы обучающегося. Аттестация проходит в форме собеседования по зачетным билетам. Структура зачетного билета включает в себя 2 вопроса.
Аттестация проходит в форме собеседования по зачетным билетам. Структура зачетного билета включает в себя 2 вопроса.
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Фев
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Дифференциальный диагноз паранеопластической пузырчатки
Рисунок 2. Появление новых эрозивных поражений на лице и
Появление новых эрозивных поражений на лице и
мукозита с преобладанием губ.
При подозрении на суперинфекцию было начато лечение пероральным преднизолоном в дозе 1 мг/кг, мупироцином и
местно кетоконазолом. В
, несмотря на это лечение, поражения не улучшились.
Выполнена биопсия кожи, показывающая лихеноидный дерматит с
дискератозными кератиноцитами, совместимыми с токсикодермией, и
паранеопластической пузырчаткой, лихеноидный вариант.Прямая иммунофлюоресценция
(DIF) на коже была отрицательной для всех антисывороток.
Непрямая иммунофлюоресценция (IIF) крови с антителами к десмоглеину
также была отрицательной. Также было запрошено исследование дефицита дигидропиримидин
дегидрогеназы (DPD), которое исключило
дефицит этого фермента.
На основании этих результатов мы принимаем решение об эмпирической отмене лечения 5-ФУ
и о сохранении монотерапии иринотеканом.После
приостановки приема препарата состояние пациента
благоприятное, со значительным улучшением кожных поражений вплоть до их полного
исчезновения.
Обсуждение
5-ФУ – антиметаболит, аналог пиримидинов, который ингибирует
фермент тимидилатсинтазу и, таким образом, нарушает синтез
тимидина, необходимого для репликации ДНК. Наиболее частыми побочными эффектами являются миелосупрессия, диарея, мукозит и несколько реже
дерматит.Описано большое разнообразие кожных поражений
, связанных с этим препаратом, таких как изменения
пигментации, ладонно-подошвенная эритродизестезия, волчанка
эритематозоподобные поражения, себорейный дерматит, фотосенсибилизация,
аномалии ногтей или перегородки. гранулематозный панникулит [2-5]. Среди
наиболее типичным кожным заболеванием, связанным с 5-ФУ, является
ладонно-подошвенная эритродизестезия, которая редко возникает при болюсном введении
, но чаще всего наблюдается при непрерывной инфузии (до
34%). 6].Капецитабин, пероральный пролекарство 5FU, чаще всего связан с этой токсичностью (50-60% пациентов), поскольку он имитирует длительную инфузию [7-10].
Макуло-папулезные кожные реакции, подобные тем, что представлены у нашего пациента
, чаще были связаны с некоторыми химиотерапевтическими агентами
, такими как фторурабин, кладрибин, гемцитабин
и пеметрексед, но редко с 5-ФУ [4].
e DPD — это фермент, который ограничивает расщепление 5-ФУ, а
играет важную роль в его токсичности.Снижение активности этого
фермента приводит к уменьшению катаболизма 5-ФУ с последующим повышением токсичности. Активность ДПД широко варьируется из-за
генетических полиморфизмов, и хотя полный дефицит встречается редко, по оценкам, 3-5% населения имеет частичный дефицит ДПД.
При дефиците введение 5-ФУ имитирует случайную передозировку с лихорадкой, выраженной нейтропенией, мукозитом,
стоматитом и диареей [11,12].Из-за поразительной кожно-слизистой токсичности
в нашем случае было сочтено важным исключить дефицит
DPD.
появление у нашего пациента эритематозных
бляшек с интенсивными эрозиями и экссудацией вместе со стоматитом
позволило провести дифференциальную диагностику в основном с пузырчатой болезнью,
особенно с паранеопластической пузырчаткой (ППН). Другими возможными диагнозами
Другими возможными диагнозами
были мультиформная эритема, красный плоский лишай и микотическая и герпетическая
инфекции [13].
Пузырчатка представляет собой гетерогенную группу заболеваний, характеризующихся
образованием везикул или пузырей на коже и
слизистых оболочках, вызванных аутоантителами против специфических белков, расположенных
на стыках эпителиальных клеток. Эти аутоантитела приводят к разрыву межклеточной адгезии (акантолизу), что приводит к образованию внутриэпителиальных пузырей [14]. Хотя пузырчатка встречается редко, она протекает агрессивно.По клиническим,
гистологическим и иммунологическим критериям выделяют пять типов пузырчатки
: вульгарную, вегетативную, паранеопластическую, листовидную и
эритематозную [15]. Варианты, которые чаще выражают оральные
проявления, — это вульгарная пузырчатка (PV) и паранеопластическая
пузырчатка. В большинстве
случаев поражению полости рта предшествует кожное поражение, состоящее из множественных
пузырей разного размера, которые легко вскрываются, образуя очень болезненные поверхностные
эрозии. Пузыри располагаются на любом участке тела, но чаще на волосистой части головы, лице и верхней части туловища [15]. ППН
Пузыри располагаются на любом участке тела, но чаще на волосистой части головы, лице и верхней части туловища [15]. ППН
клинически характеризуется тяжелым поражением полости рта и конъюнктивы
и более изменчивыми и полиморфными поражениями кожи, чем при ИП, которые
преимущественно поражают туловище, конечности, ладони и растения, а также слизистую оболочку
половых органов. Слизистая оболочка органов дыхания может поражаться до 30% случаев
[15-17].ППН наиболее часто ассоциируется с гематологическими
злокачественными новообразованиями, хотя описаны также случаи, связанные с солидными опухолями
. Его реальная заболеваемость неизвестна, хотя он менее
частый, чем другие варианты пузырчатки, он может быть
недодиагностированной сущностью, поскольку его можно спутать с другими дерматозами
, на которые он похож [14]. гистопатологические характеристики
ППН вариабельны, отражая полиморфизм его клинических
проявлений. Может наблюдаться акантолиз, который в отличие от
Может наблюдаться акантолиз, который в отличие от
ПВ менее выражен и сопровождается лихеноидным интерфейсом и/или
некротическим кератиноцитарным дерматитом [14,16,18]. ППП характеризуется
наличием поликлональных аутоантител IgG, направленных против
различных антигенных компонентов десмосом и
гемидесмосом [18]. DIF показывает отложения IgG и
интеркератиноцитарного комплемента, которые могут быть связаны с линейным или
гранулярным отложением IgG и комплемента в зоне базальной
мембраны, что отличает его от PV, где эта картина не
происходить.В ряде случаев ДИФ отрицательный, что может быть связано с более высокой частотой лихеноидных поражений, при которых клеточный иммунитет
преобладает над гуморальным, или с наличием
некротических тканей в биоптатах [17].
IIF обнаруживает циркулирующие антитела IgG в сыворотке. У больных с
ППН выявляются антитела, реагирующие с антигенами, присутствующими во всех типах
эпителия, в том числе столбчатом и переходном, тогда как антигены ПВ
экспрессируются только в многослойном эпителии. Таким образом, если сыворотку
Таким образом, если сыворотку
анализируют как в многослойном эпителии (пищевод обезьяны), так и в
переходном эпителии (мочевой пузырь крысы), антитела пациентов с
PPN будут реагировать с антигенами, присутствующими в обоих эпителиях. Однако
чувствительность и специфичность методики не 100%, и
чаще наблюдаются ложноотрицательные результаты при ППП. В этих случаях
Цитирование: Martinez-Sáez O, Zarza EH, Mena AC, Monteagudo RF (2017) Токсикодермия, вторичная по отношению к 5-фторурацилу: дифференциальная диагностика
Паранеопластическая пузырчатка.J Clin Exp Dermatol Res 8: 379. doi:10.4172/2155-9554.1000396
Стр. 2 из 3
J Clin Exp Dermatol Res, журнал открытого доступа
ISSN:2155-9054 9 • 1 Выпуск 3 90 0023 90
Токсикодермия: что это такое, симптомы и лечение
Что такое токсикодермия?
Токсикодермия представляет собой серию реакций кожи ( дерматоз ), слизистых оболочек и/или придатков, вызванных лекарственными препаратами.
Наиболее частыми реакциями являются кожно-слизистые нарушения (25-30%).Хотя любое лекарство может вызвать токсикодермию, большинство лекарственных реакций вызывается антибиотиками, антисептиками и анальгетиками/противовоспалительными препаратами.
В детстве основными реакциями являются:
- Экзантемы (сыпи): они являются наиболее частыми и подразделяются на: скарлатина (небольшие пятна и папулы, которые могут развиваться в генерализованные бляшки), кореподобные (более крупные пятна и папулы, которые имеют тенденцию сливаться в бляшки) ) и roseoliform (несмежные пятна, которые сначала появляются на туловище, а затем распространяются на ладони рук и подошвы ног).Эти реакции обычно быстро стихают, хотя иногда могут приводить к более тяжелым формам.
- Пигментная фиксированная эритема: проявляется в виде круглых пурпурных бляшек, которые иногда сопровождаются волдырями.
 Это связано с противовоспалительными анальгетиками, сульфаниламидами и антибиотиками.
Это связано с противовоспалительными анальгетиками, сульфаниламидами и антибиотиками. - Крапивница и ангионевротический отек: это включает крапивницу, которая появляется спонтанно через 4-6 часов. Это может быть серьезно, если реакция сохраняется более 24 часов или если имеется отек лица.Это связано с аспирином и бета-лактамными антибиотиками. Ангионевротический отек — форма крапивницы, поражающая подкожную клетчатку. Если он поражает лицо, его нужно лечить быстро, так как он может заблокировать дыхательные пути.
- Угревая сыпь: проявляется в виде папул и моноформных пустул на лбу, плечах и руках. Это часто связано с гормональной терапией, галогенсодержащими веществами, витаминами, изониазидом и противосудорожными средствами.
- Васкулит: только 10% случаев вызваны лекарствами.Проявляется пальпируемой пурпурой, обычно появляющейся на нижних конечностях.
- Сывороточная болезнь: проявляется лихорадкой, артралгией и кореподобной сыпью.
 Обычно его вызывают белковые производные и антибиотики.
Обычно его вызывают белковые производные и антибиотики. - Синдром Стивенса-Джонсона (ССД)/токсический эпидермальный некролиз (ТЭН): связаны с сульфаниламидами, противосудорожными препаратами, НПВП, аллопуринолом, бета-лактамными антибиотиками и невирапином. Обычно он появляется через 1-3 недели после приема препарата в виде воспаленных пурпурных пятен.Кожа обычно отходит при растирании, появляются везикулы и волдыри, что приводит к отслоению эпидермиса.
- Синдром гиперчувствительности к лекарственным средствам: проявляется прогрессивно в период от 2 до 6 недель после начала приема лекарств (обычно противосудорожных средств и сульфаниламидов). Он проявляется отеком лица и сыпью, которая может перерасти в обширное шелушение кожи.
- Реакции фоточувствительности , возникающие при пероральном или местном применении лекарственных средств после пребывания на солнце.К ним относятся фототоксичность (в виде солнечных ожогов) и фотоаллергия (в виде экземы).
 У детей это обычно связано с напроксеном, тетрациклинами и их производными.
У детей это обычно связано с напроксеном, тетрациклинами и их производными. - Эритродермия: проявляется чешуйчатой эритемой, сопровождающейся отеком, алопецией и изменениями ногтей и слизистых оболочек. Это связано с пенициллином, сульфаниламидами, нитрофурантоином, солями золота и противомалярийными препаратами.
Прогноз заболевания
Токсикодермия обычно доброкачественная и проходит между первой и третьей неделей после отмены вызвавшего ее препарата.
Медицинские тесты на токсикодермию
Для подтверждения токсикодермии будет проведено клиническое обследование и собран анамнез. Также может быть взята биопсия кожи. Также может потребоваться аналитическое исследование и исследование гиперчувствительности подозреваемого препарата.
Что вызывает токсикодермию?
Факторы, предрасполагающие к токсикодермии, включают принадлежность к женскому полу, наличие определенных сопутствующих заболеваний, вирусные инфекции, пребывание на солнце и свойства препарата, а также способ его приема.
Можно ли это предотвратить?
Для предотвращения развития токсикодермии могут быть предприняты определенные меры, такие как:
- избегать приема слишком большого количества лекарств
- назначают известные лекарства в соответствующей дозировке
Средства для лечения токсикодермии
Основным методом лечения токсикодермии является полная отмена лекарств, вызвавших проблему.
Легкие формы токсикодермии обычно требуют симптоматического лечения пероральными антигистаминными препаратами и кортикостероидами.Однако, если это серьезно, может потребоваться госпитализация, восполнение жидкости и/или использование противомикробных препаратов.
Какой специалист лечит?
Дерматолог – специалист, лечащий токсикодермию.
Toxicoderma (идентификатор концепции: C0521465) — MedGen
Toro Montecinos M, Карраскоса Каррильо Дж. М., Вилавелла Риус М, Бьелса Марсол I, Плана Пла А, Мориллас Кунил Р. ,
Планас Вила Р,
Масноу Ридаура Х,
Лопес Эскартин Д,
Ferrándiz Foraster C
,
Планас Вила Р,
Масноу Ридаура Х,
Лопес Эскартин Д,
Ferrándiz Foraster C Actas Dermosifiliogr 2015 Апрель; 106 (3): 219-25.Epub 2014 Октябрь 26 doi: 10.1016/j.ad.2014.07.004. PMID: 25444579де ла Торре С, Suh Oh HJ
Actas Dermosifiliogr 2013 ноябрь; 104 (9): 782-8. Epub 2013 4 фев. doi: 10.1016/j.ad.2012.11.016. PMID: 23380423Мальдонадо-Сид П, Ногера-Морель Л, Морено-Алонсо-де-Селада Р., Де-Лукас-Лагуна Р., Фейто-Родригес М., Беато-меринос MJ, Casado-Jiménez M
Am J Дерматопатология 2013 дек;35(8):e131-4. doi: 10.1097/DAD.0b013e31827a23eb. PMID: 23328788Фурукава Ф., Каминака С, Икеда Т, Канадзава Н, Ямамото Ю, Охта С, Нишиде Т, Цуджиока К, Хаттори М, Уэде К, Хата М; Исследовательская группа Вакаямы по дерматологическому использованию бисфосфонатов.
Clin Exp Дерматол 2011 март; 36(2):165-8. doi: 10.1111/j.1365-2230.2010.03856.x. PMID: 20497186Möller H, Олссон К, Линдер С, Бьоркнер Б, Bruze M
Контактный дерматит 1999 г., апрель; 40(4):200-4. doi: 10.1111/j.
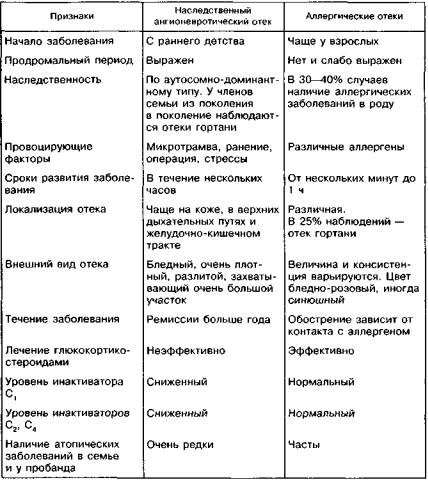 1600-0536.1999.tb06034.x.
PMID: 10208507Баласурия А,
Goel A
1600-0536.1999.tb06034.x.
PMID: 10208507Баласурия А,
Goel A Natl Med J Индия 2021 май-июнь;34(3):161-162. дои: 10.25259/NMJI_31_20. PMID: 34825546Komatsu-Fujii T, Канеко С, Чинуки Ю, Суяма Ю, Охта М, Ниихара Х, Морита Е
Аллергол Инт 2017 Январь; 66 (1): 116-122. Epub 2016 4 августа дои: 10.1016/ж.алит.2016.06.003. PMID: 27497618de la Torre C, Suh Oh HJ
Actas Dermosifiliogr 2013 ноябрь; 104 (9): 782-8. Epub 2013 4 фев. doi: 10.1016/j.ad.2012.11.016. PMID: 23380423Мальдонадо-Сид П, Ногера-Морель Л, Морено-Алонсо-де-Селада Р., Де-Лукас-Лагуна Р., Фейто-Родригес М., Беато-меринос MJ, Casado-Jiménez M
Am J Дерматопатология 2013 дек;35(8):e131-4. doi: 10.1097/DAD.0b013e31827a23eb. PMID: 23328788Furue M, Ямазаки С, Джимбоу К, Цучида Т, Амагай М, Танака Т, Мацунага К, Муто М, Морита Э, Акияма М, Сома Ю, Теруи Т, Манабе M
J Дерматол 2011 Апрель; 38 (4): 310-20.doi: 10.1111/j.1346-8138.2011.01209.x. PMID: 21426384Komatsu-Fujii T, Канеко С, Чинуки Ю, Суяма Ю, Охта М, Ниихара Х, Морита Е
Аллергол Инт 2017 Январь; 66 (1): 116-122.
 Epub 2016 4 августа
doi: 10.1016/j.alit.2016.06.003.
PMID: 27497618Toro Montecinos M,
Карраскоса Каррильо Дж. М.,
Вилавелла Риус М,
Бьелса Марсол I,
Плана Пла А,
Мориллас Кунил Р.,
Планас Вила Р,
Масноу Ридаура Х,
Лопес Эскартин Д,
Ferrándiz Foraster C
Epub 2016 4 августа
doi: 10.1016/j.alit.2016.06.003.
PMID: 27497618Toro Montecinos M,
Карраскоса Каррильо Дж. М.,
Вилавелла Риус М,
Бьелса Марсол I,
Плана Пла А,
Мориллас Кунил Р.,
Планас Вила Р,
Масноу Ридаура Х,
Лопес Эскартин Д,
Ferrándiz Foraster C Actas Dermosifiliogr 2015 Апрель; 106 (3): 219-25. Epub 2014 Октябрь 26 doi: 10.1016/j.объявление 2014.07.004. PMID: 25444579Girard C, Бессис D
Арка Дерматол 2010 ноябрь; 146(11):1301-6. doi: 10.1001/archdermatol.2010.321-a. PMID: 21079072Fujii T
Кейо Дж Мед 1972 июнь; 21(2):105-11. doi: 10.2302/kjm.21.105. PMID: 4347360Торо Монтечинос М, Карраскоса Каррильо Дж. М., Вилавелла Риус М, Бьелса Марсол I, Плана Пла А, Мориллас Кунил Р., Планас Вила Р, Масноу Ридаура Х, Лопес Эскартин Д, Ferrándiz Foraster C
Actas Dermosifiliogr 2015 Апрель; 106 (3): 219-25. Epub 2014 Октябрь 26 doi: 10.1016/j.ad.2014.07.004. PMID: 25444579Бочча Р, Энн Пр, Бурхис Дж, Бризель Д, Дейли С, Холлоуэй N 3-й, Хаймс С, Кукуракис М, Козлов М, Тернер М, Wasserman T
Int J Radiat Oncol Biol Phys 2004 г.
 , 1 сентября; 60 (1): 302-9.
doi: 10.1016/j.ijrobp.2004.02.026.
PMID: 15337569Торо Монтечинос М,
Карраскоса Каррильо Дж. М.,
Вилавелла Риус М,
Бьелса Марсол I,
Плана Пла А,
Мориллас Кунил Р.,
Планас Вила Р,
Масноу Ридаура Х,
Лопес Эскартин Д,
Ferrándiz Foraster C
, 1 сентября; 60 (1): 302-9.
doi: 10.1016/j.ijrobp.2004.02.026.
PMID: 15337569Торо Монтечинос М,
Карраскоса Каррильо Дж. М.,
Вилавелла Риус М,
Бьелса Марсол I,
Плана Пла А,
Мориллас Кунил Р.,
Планас Вила Р,
Масноу Ридаура Х,
Лопес Эскартин Д,
Ferrándiz Foraster C Actas Dermosifiliogr 2015 Апрель; 106 (3): 219-25. Epub 2014 Октябрь 26 дои: 10.1016/j.ad.2014.07.004. PMID: 25444579Мальдонадо-Сид П, Ногера-Морель Л, Морено-Алонсо-де-Селада Р., Де-Лукас-Лагуна Р., Фейто-Родригес М., Беато-меринос MJ, Casado-Jiménez M
Am J Дерматопатология 2013 дек;35(8):e131-4. doi: 10.1097/DAD.0b013e31827a23eb. PMID: 23328788Möller H, Бьоркнер Б, Брюс М, Лундквист К., Wollmer P
Контактный дерматит 1999 г., сен; 41 (3): 131–135. doi: 10.1111/j.1600-0536.1999.tb06103.x. PMID: 10475510Möller H, Олссон К, Линдер С, Бьоркнер Б, Bruze M
Контактный дерматит 1999 г., апрель; 40(4):200-4.doi: 10.1111/j.1600-0536.1999.tb06034.x. PMID: 10208507
7.Токсикодермия | Наш Интернет-журнал по дерматологии
Получить цитату | |
Лопес-Лопес Ф. | |
Скачать файл цитирования: |
Флора Лопес-Лопес, Сантьяго Понсе, Гильермо де Веласко
Отделение медицинской онкологии, Больница 12 октября, Мадрид, Испания
Автор, ответственный за переписку: Dr.Гильермо Де Веласко, электронная почта: [email protected]
Подача: 19.06.2017; Приемка: 21.08.2017
DOI: 10.7241/ourd.20181.7
РЕФЕРАТ
Кожные реакции часто связаны с лекарствами, особенно с химиотерапией. Описано несколько типов кожных поражений, от простого зуда до генерализованных высыпаний, не всегда, но обычно связанных с гиперчувствительностью или воспалительными реакциями, которые обычно не зависят от локализации первичной опухоли. Гемцитабин является широко используемым химиотерапевтическим препаратом, который обычно может вызывать легкую кожную сыпь. Здесь мы показываем случай редкой и тяжелой прямой кожной токсичности из-за гемцитабина в контексте тромбоцитопении. Мы также провели обзор литературы, показывающий, что это может быть первый случай такой токсичности.
Гемцитабин является широко используемым химиотерапевтическим препаратом, который обычно может вызывать легкую кожную сыпь. Здесь мы показываем случай редкой и тяжелой прямой кожной токсичности из-за гемцитабина в контексте тромбоцитопении. Мы также провели обзор литературы, показывающий, что это может быть первый случай такой токсичности.
Ключевые слова: Гемцитабин; Сыпь; Рак легких
ВВЕДЕНИЕ
Гемцитабин является аналогом нуклеозида, одобренным для лечения многих типов опухолей, таких как опухоли мочевого пузыря, молочной железы, легких или поджелудочной железы.Общие токсические эффекты включают легкую миелосупрессию, повышение активности печеночных ферментов и гриппоподобные симптомы. Кожная сыпь может возникать у 30% пациентов, хотя степень 3-4 встречается редко [1]. Описано несколько типов кожных поражений: от простого зуда или генерализованных кореподобных высыпаний [2] до склеродермоподобных изменений нижних конечностей [2,3], обычно связанных с гиперчувствительностью или воспалительными реакциями.
Здесь мы показываем токсическую кожную реакцию на гемцитабин, связанную с тромбоцитопенической пурпурой в контексте гематологической токсичности 4 степени (общие терминологические критерии нежелательных явлений, версия 4) после первого цикла карбоплатина плюс гемцитабин.Пациенту была проведена биопсия кожи, которая подтвердила диагноз, и пероральные стероиды давались до разрешения. Это необычный случай, потому что кожные реакции при использовании гемцитабина являются иммуноопосредованными, а не прямой кожной токсичностью, а представленные поражения имеют особые характеристики и распределение.
ОТЧЕТ О ДЕЛЕ 60-летнему белому мужчине, бывшему курильщику, был поставлен диагноз немелкоклеточного рака легкого с плоскоклеточной дифференцировкой и метастазами в печень.Он начал курс лечения платиной и гемцитабином первой линии. Через четыре дня после первого цикла пациент обратился в отделение неотложной помощи с лихорадкой и кожными поражениями на груди, корни верхних и нижних конечностей слегка зудят, двусторонние и симметричные, без отека (рис. 1а и 1б). У него не было другого источника инфекции, и он не принимал другие лекарства.
1а и 1б). У него не было другого источника инфекции, и он не принимал другие лекарства.
Рисунок 1: Грудь (A) и ноги (B) эритематозные фиолетовые кожные поражения с пурпурными областями, сгруппированными в пальпируемые сливающиеся бляшки.
При физикальном обследовании не было никаких других заметных признаков, кроме легкого бронхоспазма.
Рентгенография грудной клетки не выявила никаких инфильтратов, моча была нормальной, а анализы крови показали нейтропению и тромбоцитопению 4 степени (таблица 1). Начата эмпирическая антибактериальная терапия амоксициллином клавулановой и ципрофлоксацином. Потребовались также переливания крови и введение гранулоцитарного колониестимулирующего фактора. Дерматологи взяли биопсию кожи, и пациент был на системных стероидах (преднизолон внутривенно в дозах 0,5 мг/кг/день) с прогрессирующим разрешением поражений.Почти полное гематологическое восстановление было достигнуто через 8 дней, что завершило цикл антибиотиков без микробиологической изоляции.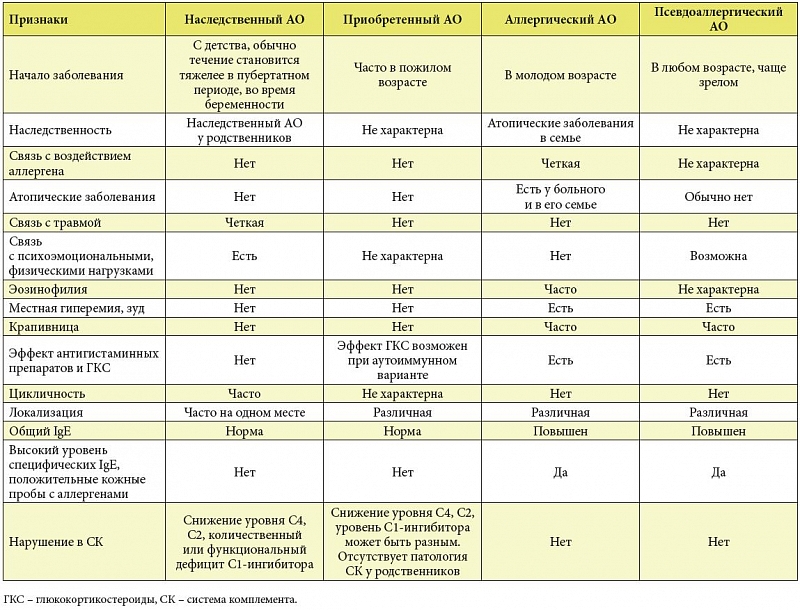
Таблица 1: Эволюция лабораторных тестов во время госпитализации с назначенным лечением
Результат биопсии кожи и реакция на стероиды подтвердили вероятное фармакологическое происхождение сыпи. В отсутствие других новых препаратов наиболее вероятным ответственным агентом является гемцитабин. После полного разрешения лабораторных тестов пациент смог продолжить лечение с коррекцией дозы и без рецидива сыпи, хотя ему требовался режим медленного снижения стероидов в течение месяца после госпитализации.
ОБСУЖДЕНИЕ С момента его одобрения гемцитабин был связан с ограниченным числом кожных реакций (24,8%), сыпью (20,3%) и крапивницей или зудом [4]. Эти побочные эффекты обычно слабо выражены и преходящи, проходят спонтанно и редко требуют коррекции дозы. Тип поражений, представленных у нашего пациента, не похож на те, о которых сообщалось ранее [5,6], из-за их пурпурных особенностей и ограниченного распространения на грудную клетку и нижние конечности, которые в большинстве случаев являются генерализованными. У этого пациента совпадение с тромбопенией и фебрильной нейтропенией, вероятно, искажает часть симптомов.
У этого пациента совпадение с тромбопенией и фебрильной нейтропенией, вероятно, искажает часть симптомов.
Мы считаем, что важность этого случая заключается в том, чтобы знать, что, несмотря на длительное использование некоторых противоопухолевых препаратов, всегда может быть не описанная ранее токсичность, которая зависит от идиосинкразии каждого пациента. В дополнение к важности адекватной дифференциальной диагностики со специфическими тестами (такими как биопсия), которые могут помочь в постановке диагноза.
ССЫЛКИ
1. Ficha técnica de Gemcitabina On line на сайте www.aemps.gob.es.
Ссылка на скачивание: https://www.aemps.gob.es/cima/pdfs/es/ft/69947/P_69947.pdf
2. Пейн А., Саварезе Д. Кожные побочные эффекты обычных химиотерапевтических агентов. Обновление за февраль 2017 г.
3. Бессис Д., Гийо Б., Легуфф Э., Гильоу Дж. Дж. Гемцитабин-ассоциированные склеродермоподобные изменения нижних конечностей. J Am Acad Дерматол. 2004; 51 (2 Приложение): S73-6.
4. Aapro MS, Martin C, Hatty S. Гемцитабин — обзор безопасности. Противораковые препараты. 1998;9:191-201.
5. Куку И., Кая Э., Севинч А., Айдогду И. Эризипелоидные поражения кожи, вызванные гемцитабином, у пациента со злокачественной мезотелиомой. J Eur Acad Dermatol Venereol. 2002;16:271-2.
6. Д’Эпиро С., Сальви М., Маттоцци С., Джанкристофоро С., Камполи М., Занниелло Р. и соавт. Обширный некроз кожи, индуцированный гемцитабином. Кейс Rep Med. 2012;2012:831616.
Примечания
Источник поддержки: ноль
Конфликт интересов: Не объявлено.
Успехи в диагностике лекарственных извержений
Введение Побочные реакции на лекарства относительно распространены и чаще всего поражают кожу. Хотя эти реакции обычно доброкачественны и проходят сами по себе, иногда они могут быть серьезными или даже фатальными.1-3 При оценке высыпаний на лекарственные препараты важно идентифицировать и дифференцировать несколько типов тяжелых кожных побочных реакций (SCAR), которые включают синдром Стивенса-Джонсона. (SJS), токсический эпидермальный некролиз (TEN) и лекарственная системная гиперчувствительность/лекарственная реакция с эозинофилией и системными симптомами (DISH/DRESS), к которым следует добавить острый генерализованный экзантематозный пустулез (AGEP).К сожалению, современные знания не позволяют нам определить истинную частоту этих побочных реакций, с уверенностью установить диагноз или причинно-следственную связь или предвидеть их появление. Концепция PI
(SJS), токсический эпидермальный некролиз (TEN) и лекарственная системная гиперчувствительность/лекарственная реакция с эозинофилией и системными симптомами (DISH/DRESS), к которым следует добавить острый генерализованный экзантематозный пустулез (AGEP).К сожалению, современные знания не позволяют нам определить истинную частоту этих побочных реакций, с уверенностью установить диагноз или причинно-следственную связь или предвидеть их появление. Концепция PI
Большинство нежелательных реакций на лекарственные средства относятся к типу А (т.е. предсказуемым и связанным с фармакологической активностью лекарственного средства). Реакции типа В включают так называемые идиосинкразические реакции, реакции непереносимости и иммунологические реакции, которые часто называют аллергическими реакциями или реакциями гиперчувствительности.Эти реакции гиперчувствительности опосредованы различными иммунными механизмами, которые определяют клинические проявления и часто классифицируются по традиционной системе Гелла и Кумбса. Большинство реакций классифицируются как реакции гиперчувствительности I типа (немедленные) или IV типа (замедленные).
Большинство реакций классифицируются как реакции гиперчувствительности I типа (немедленные) или IV типа (замедленные).
Реакции гиперчувствительности типа IV требуют участия Т-клеток, которые опосредуют различные формы воспаления, которые, в свою очередь, подразделяются на 4 категории: типы с IVa по IVb.Чтобы быть иммуногенными и, следовательно, распознаваться Т-клетками, лекарства должны быть химически реактивными (гаптены) или метаболизироваться с образованием реактивных соединений (прогаптены). Иммунная реакция начинается со стимуляции клеток врожденной иммунной системы посредством ковалентного связывания с рецепторами распознавания образов, такими как Toll-подобные рецепторы; комплекс гаптен-белок-носитель действует как неоантиген, который может подвергаться процессингу и представляться Т-клеткам и может связываться как Т-, так и В-клетками, вызывая гуморальный или клеточно-опосредованный иммунный ответ.Исключительная стимуляция Т-клеток требует взаимодействия с молекулой главного комплекса гистосовместимости (MHC). 6,7
6,7
Этот механизм гаптена/прогаптена, однако, не объясняет наблюдаемую клинически способность некоторых препаратов вызывать реакции гиперчувствительности, несмотря на то, что они не способны вызывать реакции гиперчувствительности. подвергаются конъюгации и превращению в неоантигены. Эта способность, не требующая предварительной сенсибилизации, была объяснена формулировкой новой гипотезы иммунного ответа — концепции p-i (фармакологическое взаимодействие лекарств с иммунными рецепторами).8–10 Согласно концепции p-i, некоторые лекарства могут напрямую связываться со специфическими иммунными рецепторами и, таким образом, при определенных обстоятельствах вызывать иммунный ответ. Этот механизм, который считается скорее фармакологическим взаимодействием, чем иммунологической реакцией, подтверждается несколькими клиническими наблюдениями: например, некоторые лекарства могут стимулировать специфический иммунный ответ при введении в первый раз или в течение слишком короткого интервала, чтобы метаболическая трансформация химически активное соединение; или что некоторые инертные вещества, которые не способны образовывать комплексы гаптен-белок-носитель, могут давать положительные кожные тесты со специфическим лимфоцитарным инфильтратом. Более того, эта гипотеза согласуется с иммунологическими и фармакологическими данными, полученными главным образом в результате исследований клонов Т-клеток, специфичных к лекарственным средствам (TCC), которые не требуют процессинга антигена или ковалентного связывания антигена с рецепторами; кроме того, эти TCC могут реагировать на антигены, даже если антигенпрезентирующие клетки были зафиксированы глутаровым альдегидом. Гипотеза pi дополнительно подтверждается кинетическими исследованиями активации Т-клеток и наблюдаемым отсутствием рестрикции MHC в TCC. комплекс лекарство-пептид, представленный молекулами главного комплекса гистосовместимости, и ограничен некоторыми лекарственными средствами, которые специфическим и лабильным образом связываются с Т-клеточными рецепторами (ТКР), что требует, кроме того, взаимодействия с главным гистосовместимостью для полной активации Т-клеток.6
Более того, эта гипотеза согласуется с иммунологическими и фармакологическими данными, полученными главным образом в результате исследований клонов Т-клеток, специфичных к лекарственным средствам (TCC), которые не требуют процессинга антигена или ковалентного связывания антигена с рецепторами; кроме того, эти TCC могут реагировать на антигены, даже если антигенпрезентирующие клетки были зафиксированы глутаровым альдегидом. Гипотеза pi дополнительно подтверждается кинетическими исследованиями активации Т-клеток и наблюдаемым отсутствием рестрикции MHC в TCC. комплекс лекарство-пептид, представленный молекулами главного комплекса гистосовместимости, и ограничен некоторыми лекарственными средствами, которые специфическим и лабильным образом связываются с Т-клеточными рецепторами (ТКР), что требует, кроме того, взаимодействия с главным гистосовместимостью для полной активации Т-клеток.6
Согласно Posadas и Pichler,6 концепция p-i объясняет предпочтительное участие кожи во многих из этих реакций, а также их зависимость от дозы, а также наблюдение, что некоторые вирусные заболевания представляют собой факторы риска для активации лимфоцитов.
Стимулирующий потенциал взаимодействия лекарство-TCR существенно зависит от способности Т-клеток реагировать на сигнал минимальной интенсивности, такой как лекарство.Это особенно относится к Т-клеткам памяти, которые имеют более низкий порог активации по сравнению с «наивными» клетками. Всасывание и распределение лекарственного средства через кожу, отсутствие значительного метаболизма лекарственного средства в коже и сигнальная функция некоторых резидентных Т-клеток11 могут объяснить кожные симптомы реакций гиперчувствительности на системные лекарственные средства. Легкость, с которой резидентные Т-клетки (CCR8+/CD4+/TCRαβ) стимулируются с помощью пи-механизма, дополненная соответствующей костимуляцией кожной сетью антигенпрезентирующих клеток (дендритные клетки, клетки Лангерганса), приводит к активации защитных механизмов. .Начальная стимуляция подает сигналы кератиноцитам и местным эндотелиальным клеткам, которые направляют иммунную реакцию на кожу. Одновременно происходит активация Т-клеток лимфатических узлов, которые экспрессируют CCR6 и другие маркеры «хоуминга кожи». Локальные Т-клетки CCR8+ и рекрутированные клетки CCR6+ вызывают преимущественно кожный воспалительный ответ, на который влияет профиль цитокинов, продуцируемых клетками CCR6+.6 явления, наблюдаемые у подростков с инфекционным мононуклеозом, получающих лечение аминопенициллинами, известны уже много лет.Высыпания, возникающие при инфекционном мононуклеозе, первоначально считались неаллергическими явлениями, поскольку они не рецидивировали после ремиссии острой фазы инфекции, вызванной вирусом Эпштейна-Барр (ВЭБ), но позже было показано, что они вызваны сенсибилизацией к амоксициллину и ампициллину. Сообщалось о риске кожных нежелательных реакций на лекарства у пациентов с ВИЧ, у которых также наблюдалась реактивация других вирусов (цитомегаловирус, ВЭБ, вирус герпеса человека [ВГЧ] 6).13 Несколько исследований продемонстрировали тесную связь между вирусами герпеса и лекарственными средствами. синдром индуцированной гиперчувствительности или DRESS.14,15
Для объяснения этого взаимодействия было предложено несколько гипотез. Например, было высказано предположение, что вирус изменяет метаболизм лекарств; что сам препарат вызывает реактивацию вируса, вызывающую сыпь; что вирус запускает распознавание препарата как антигена; или что вирусная инфекция изменяет нормальное подавление иммунного ответа и способствует появлению сыпи. Согласно концепции p-i, некоторые препараты обходят врожденную иммунную систему и стимулируют Т-клетки памяти за счет перекрестной реакции с пептидными антигенами; этим можно объяснить высокую частоту реакций, связанных с некоторыми инфекциями и аутоиммунными заболеваниями.Согласно этому аргументу, TCC, специфичные для лекарственного средства, несут рецепторы, распознающие пептиды; в этом случае общая стимуляция Т-клеток, как это происходит при герпесвирусной инфекции, создает риск развития реакции гиперчувствительности к препарату. Picard и соавт.16 продемонстрировали реактивацию вирусов семейства герпесвирусов (EBV, HHV-6 и HHV-7) у 76% из 40 пациентов с DRESS, вызванным лечением карбамазепином, аллопуринолом или сульфаметоксазолом. У всех пациентов были обнаружены активированные циркулирующие CD8+-лимфоциты, которые экспрессировали маркеры «хоуминга кожи» и продуцировали TNF-α и IF-γ.Продукция цитокинов была выше у пациентов с большим поражением внутренних органов, а расширенные популяции CD8+ Т-клеток с одинаковым профилем рецепторов были обнаружены в крови, коже, печени и легких. Основываясь на этих выводах, авторы предположили, что симптомы DRESS были опосредованы лимфоцитами, направленными против вирусов герпеса, особенно EBV.
Поразительно, что в недавнем исследовании описана серия случаев DRESS, сгруппированных по принципу эпидемии, для которых авторы не смогли определить общий знаменатель с точки зрения класса наркотиков или реактивации определенного типа вируса, что указывает на возможность общего исходного фактора окружающей среды, способствующего реактивации вируса семейства герпесвирусов и последующему развитию лекарственной сыпи.17
Генетика лекарственных реакций. Ограничение MHC и ассоциация со специфическими аллелями HLA при гиперчувствительности к лекарственным средствамФармакогенетика, изучение генетических переменных, которые могут влиять на индивидуальные реакции на лекарства, значительно продвинулась в последние годы. Хотя побочные реакции невозможно предсказать индивидуально, недавние исследования фармакогеномики и демонстрация тесной связи между MHC класса I и некоторыми кожными реакциями гиперчувствительности на некоторые лекарства привели к значительному прогрессу в направлении индивидуализированной медицины.
Исследования в основном были сосредоточены на генотипах HLA и их возможной связи со SCAR. В отдельных группах населения описаны ассоциации между специфическими аллелями HLA и различными тяжелыми реакциями на некоторые лекарственные средства. Примеры включают HLA-B*1502 и SJS/TEN, индуцированные карбамазепином или фенитоином, HLA-B*5801 и SJS/TEN, индуцированные аллопуринолом, и HLA-B*5701 и гиперчувствительность к абакавиру. Связь между аллелем HLA-B*5701 и абакавиром настолько сильна, что в некоторых исследованиях было показано, что скрининг снижает частоту реакций гиперчувствительности, и FDA рекомендовало скрининг перед назначением этого препарата.Другие исследования продемонстрировали связь между специфическими аллелями HLA и реакциями, вызванными карбамазепином. Также предполагалось, что HLA может оказывать защитное действие; наличие HLA-B*0702 защищает от серьезных побочных реакций на карбамазепин у белых людей. В настоящее время изучается вопрос о том, может ли фармакогенетический скрининг предсказать риск реакций гиперчувствительности, хотя этому подходу препятствует ряд трудностей, включая переменную распространенность определенных аллелей в данной популяции и отсутствие доступных методов быстрого обнаружения.18–22
Связь между HLA и лекарственными реакциями может быть объяснена презентацией определенных пептидов специфическим аллелем; в соответствии с концепцией p-i лекарство может связываться со специфическими TCR, что требует дополнительного взаимодействия с молекулой HLA, которое может происходить только с определенным аллелем HLA; в отсутствие этого аллеля препарата было бы недостаточно для индукции иммунной стимуляции. потребность как в релевантном аллеле HLA, так и в уникальной и релевантной последовательности Т-клеточного рецептора, а это означает, что ограниченное число TCC может взаимодействовать с комплексом MCH/пептид/лекарственное средство.Эти специфичные к лекарству олигоклональные CD8+ Т-клетки размножаются, продуцируя цитотоксические молекулы, такие как гранулизин. Хотя эти результаты представляют собой важное достижение, еще предстоит определить, применимы ли они к другим препаратам и популяциям. по сравнению с системным участием. Поскольку упомянутые генетические ассоциации не являются ни существенными, ни достаточными для объяснения всех побочных реакций на лекарства, нам потребуются дополнительные функциональные исследования, чтобы полностью понять актуальность этого геномного подхода.
Диагностика побочных реакций на лекарстваДиагностика реакции на лекарства требует оценки истории болезни пациента и временной связи между приемом лекарств и появлением симптомов, знания наиболее частых высыпаний, связанных с определенными лекарствами, и использования справочного материала ( например, базы данных, описания случаев). Биопсия полезна только в некоторых случаях и для определенных препаратов.25 Золотой стандарт — повторное введение или контрольное введение соответствующего препарата — не всегда осуществим, уместен или этичен.26 Профилактика, несмотря на вышеупомянутые достижения в области фармакогенетики, в основном включает в себя сбор информации о ранее задокументированных побочных эффектах из истории болезни пациента и использование, по возможности, альтернативных препаратов, которые несут меньший риск, поскольку невозможно предсказать нежелательную реакцию. у любого конкретного пациента.
Для большинства лекарственных реакций не существует утвержденных тестов in vivo или in vitro. Усилия в основном направлены на разработку методов диагностики и предотвращение тяжелых кожных побочных реакций.
Кожные тесты на лекарственную аллергию (например, на пенициллин или анестетики) хорошо изучены, но их полезность ограничена. Патч-тесты являются одним из наиболее широко доступных тестов для подтверждения участия лекарственного средства в побочных кожных реакциях гиперчувствительности замедленного типа. Несмотря на положительный результат как при легкой макуло-папулезной реакции, так и при некоторых серьезных побочных реакциях, пластырные тесты не всегда стандартизированы для изучения побочных кожных реакций. Преимущество пластырей в том, что их можно проводить с любым лекарственным средством в амбулаторных условиях, учитывая низкий риск рецидива лекарственной реакции.Однако у них есть недостаток, заключающийся в том, что результаты тестов сильно варьируют в зависимости от препарата и типа наблюдаемой реакции.27,28
Тесты на активацию и трансформацию лимфоцитов сложны, стандартизированы только для определенных препаратов и не всегда достаточно специфичны, в то время как выделение лекарственно-специфических ТСС и изучение профилей вовлеченных медиаторов проводятся только в исследовательских лабораториях.29,30
Гранулизин является одним из возможных маркеров серьезных побочных реакций, таких как ССД/ТЭН.31 Гранулизин проявляет цитотоксическую активность и играет важную роль в защите от различных патогенов, индуцируя апоптоз клеток-мишеней посредством механизма, включающего каспазы, в первую очередь полученные из NK-клеток, среди прочих факторов. Гранулизин является наиболее сильнодействующей цитотоксической молекулой в пузырчатой жидкости и сыворотке пациентов с ССД/ТЭН и даже оценивался как потенциальный ранний маркер заболевания. Fujita et al.32 недавно разработали тест-полоски на основе иммунохроматографии для быстрого обнаружения гранулизина.Этот тест, который еще предстоит пройти валидацию, позволит отличить ССД/ТЭН от других, менее серьезных реакций на лекарства, даже до появления широко распространенных волдырей. Тем не менее, Schlapbach et al.33 проанализировали экспрессию гранулизина в клетках, положительных по NKp46, наиболее селективному маркеру NK-клеток, при других реакциях, таких как фиксированная лекарственная сыпь, легкие макуло-папулезные реакции и AGEP, и пришли к выводу, что степень повреждения эпидермиса не может быть определена. связывают исключительно с гранулизином и что эпидермальная активация и рекрутирование NKp46+ клеток, вероятно, играют роль в определении тяжести побочных реакций.
Новые клинические проявления, связанные с лекарственными препаратами Кожные проявления новых методов лечения гепатита СДерматологические проявления инфекции, вызванной вирусом гепатита С (ВГС), хорошо известны и подробно описаны в литературе, равно как и побочные эффекты его лечения с использованием комбинации интерферонов. , пегилированный интерферон и рибавирин.34,35 Новые противовирусные препараты для лечения ВГС, включая боцепревир и телапревир, недавно были одобрены для применения в комбинации с пегилированным интерфероном и рибавирином.Эта тройная терапия вызывает больший вирусологический ответ с сокращением времени лечения как у наивных, так и у ранее леченных пациентов, но связана с повышенной частотой дерматологических побочных эффектов, согласно недавнему обзору Cacoub и соавторов. 36 Эти авторы также сообщили, что в исследования фазы II/III телапревира, у половины пациентов наблюдалась сыпь, аналогичная той, которая наблюдалась после лечения пегилированным интерфероном в сочетании с рибавирином; более чем в 90% случаев эта сыпь была классифицирована как легкая или умеренная (1 и 2 степень) и непрогрессирующая, и только в некоторых случаях требовалось прекращение лечения для достижения разрешения симптомов.План ведения таких пациентов рекомендует отмену лекарств в случае тяжелой сыпи (степень 3) и советует соблюдать осторожность в случаях ползучей сыпи, которая не соответствует ни одному из типов дерматита, связанного с лечением ВГС; В таких случаях СКАР необходимо исключить путем оценки соответствующих критериев или немедленно прекратить лечение.36 называют системным контактным дерматитом.Одним из наиболее частых проявлений этого состояния является так называемый синдром бабуина (BS), термин, введенный Andersen et al. в 1984 г. 37 Последующее исследование, проведенное Хаузерманном и его коллегами 38, изучило серию из 100 случаев БС и обнаружило, что примерно у половины пациентов не было признаков предшествующей кожной сенсибилизации. Для этой группы авторы предложили термин «симметричная лекарственная интертригинозная и сгибательная экзантема» (SDRIFE) для описания особой формы лекарственной сыпи с симптомами, сходными с симптомами истинного БС.
Miyahara et al.39 недавно провели обзор BS и описали предполагаемые механизмы, которые были вовлечены в этот тип высыпаний, от отсроченных реакций гиперчувствительности до феномена памяти или реакций пи-типа (фармакологическое взаимодействие с иммунными рецепторами), и предложили новый классификация, которая будет включать классический BS (исторически эквивалентный ртутной экзантеме), местный BS, вызванный лекарствами, BS, вызванный системными лекарствами (т. е. SDRIFE), а также BS-подобные паттерны, вызванные инфекцией и другими BS-подобными состояниями.При обследовании пациентов с данным клиническим проявлением следует иметь в виду, что широкий спектр дерматозов может проявляться симметричными интертригинозными высыпаниями, а количество препаратов, вызывающих системный контактный дерматит и лекарственно-индуцированный БС, растет.40
Вориконазол Индуцированная фоточувствительностьВориконазол представляет собой триазольный противогрибковый агент широкого спектра действия, который широко используется у пациентов с ослабленным иммунитетом и часто вызывает побочные реакции, в том числе необычную форму фоточувствительности, которая имеет как острые, так и хронические проявления, и для которой основной механизм не полностью понятен.Могут наблюдаться обратимые симптомы, такие как солнечный ожог и даже поздняя псевдопорфирия кожи, а недавно были описаны случаи пигментных поражений на участках, подвергающихся воздействию солнца, даже у детей, что предполагает фотостарение из-за хронического солнечного повреждения и возможную связь с раком кожи и даже меланома.41–44 Коуэн и коллеги 43 провели обзор фотосенсибилизации, вызванной вориконазолом, и предположили, что, учитывая, что этот препарат часто назначается в течение длительного времени, особенно в группе высокого риска с иммуносупрессией и у амбулаторных больных, следует применять строгие меры профилактики и фотозащиты. особенно у пациентов с признаками повреждения солнцем или раком кожи в анамнезе.
Васкулопатия, индуцированная левамизоломОдним из наиболее ярких описанных недавно случаев наркотической сыпи является васкулопатия, вызванная употреблением кокаина, загрязненного левамизолом. Впервые сообщалось в 2010 г. [45, 46]. Это состояние характеризуется характерной картиной сетчатой пурпуры и экхимозов с некрозом, в основном поражающих ушную раковину, нос и щеки и, реже, туловище и конечности. Гистопатология выявляет тромбоз микрососудов с лейкоцитокластическим васкулитом или без него, а также ассоциированную нейтропению.Учитывая широкое использование левамизола в качестве разбавителя кокаина из-за его стимулирующего действия и кокаиноподобного внешнего вида, а также широкое распространение этого препарата, важно учитывать это состояние при дифференциальной диагностике васкулитов и васкулопатий.
Вторичные кожные эффекты новых методов лечения ракаПротивораковые методы лечения часто вызывают побочные эффекты и неблагоприятные кожные реакции. Помимо цитотоксических препаратов, прогресс в понимании механизмов онкогенеза привел к разработке новых иммунных методов лечения и специфических методов лечения рака, направленных против определенных молекул (таргетные методы лечения).Использование этих соединений связано с несколькими различными более или менее специфическими и относительно частыми кожными побочными эффектами, которые иногда коррелируют с реакцией опухоли и, хотя иногда бывают тяжелыми, обычно не требуют отмены лечения. Эти реакции чаще всего индуцируются ингибиторами рецепторов эпидермального фактора роста и стабилизаторами митотического веретена (таксанами).47,48
Одним из наиболее поразительных аспектов таргетной терапии рака является развитие опухолей кожи у пациентов, получавших ингибиторы киназ, такие как сорафениб.Эти опухоли относятся к спектру кератиноцитарного рака (актинический кератоз, кератоакантома, плоскоклеточная карцинома и даже базальноклеточная карцинома) и характеризуются хорошим прогнозом и даже регрессом после прекращения лечения сорафенибом. Использование вемурафениба, ингибитора BRAF, недавно было одобрено для лечения нерезектабельной или метастатической меланомы с мутацией BRAF V600E, и у пациентов, получавших лечение этим препаратом, наблюдалось развитие как кератоакантом, так и плоскоклеточного рака.Предлагаемая гипотеза состоит в том, что ингибиторы RAF индуцируют активацию митоген-активируемых протеинкиназ (MAPK) в клетках, не несущих мутацию BRAF, таких как кератиноциты, что приводит к пролиферации кератиноцитов. В опухолях пациентов, получавших ингибиторы RAF, мутационный профиль (т.е. мутации RAS) поддерживает механизм индукции опухоли с ускоренным ростом поражения, вызванным активацией пути MAPK. Терапия рака представляет собой наличие группы реакций, характеризующихся болезненными эритематозно-отечными высыпаниями, которые могут быть пузырчатыми, а иногда и самокупирующимися, располагаться преимущественно на кистях, стопах, локтях, коленях, ушных раковинах и в интертригинозных зонах, часто с наложением очагов поражения .Эти расстройства были описаны в последние десятилетия и обозначаются несколькими различными терминами (эритродисестезия, акральная эритродисестезия, акральная эритема, ладонно-подошвенный синдром, акральная эритема, вызванная химиотерапией, интертригинозная сыпь, связанная с химиотерапией, нейтрофильный эккринный гидраденит, эккринный, связанный с химиотерапией). сирингометаплазия и эпидермальная дистрофия) на основе клинической морфологии, локализации, симптомов или гистологических характеристик поражений. могут быть продемонстрированы клинические и гистологические проявления и даже триггеры лекарств.Эти авторы утверждают, что этот всеобъемлющий термин определяет и характеризует тип идентифицируемой реакции, устраняет потенциально запутанную терминологию (например, сирингометаплазия, эпидермальная дистрофия), указывает на характер состояния, исключает инфекционные или аллергические процессы и предупреждает клинициста о том, что состояние связано с химиотерапией и может разрешаться и рецидивировать в течение одного и того же терапевтического режима. Кроме того, этот термин облегчает понимание между различными специалистами, занимающимися выявлением и лечением этого состояния.
Этическая ответственностьЗащита людей и животныхАвторы заявляют, что в ходе данного исследования не проводились эксперименты на людях или животных.
Конфиденциальность данныхАвторы заявляют, что они следовали протоколам своего места работы, касающимся публикации данных пациентов, и что все пациенты, включенные в исследование, были должным образом проинформированы и дали письменное информированное согласие на участие в исследовании.
Право на неприкосновенность частной жизни и информированное согласиеАвторы получили информированное согласие пациентов и/или субъектов, упомянутых в этой статье.Этот документ находится во владении соответствующего автора.
Конфликт интересовАвторы заявляют об отсутствии конфликта интересов.
Гангренозная пиодермия Дифференциальный диагноз
ДеФилиппис Э.М., Фельдман С.Р., Хуанг В.В. Генетика гангренозной пиодермии и значение для лечения: систематический обзор. Бр Дж Дерматол . 2014 г., 28 октября. [Medline].
Гонсалес-Морено Х., Руис-Руигомес М., Кальехас Рубио Х., Риос Фернандес Р., Ортего Сентено Н.Гангренозная пиодермия и системная красная волчанка: отчет о пяти случаях и обзор литературы. Волчанка . 8 сентября 2014 г. [Medline].
Ащян Х.Дж., Батлер Д.К., Нельсон К.А., Ноэ М.Х., Циарас В.Г., Локвуд С.Дж. и др. Связь возраста с клиническими проявлениями и сопутствующими заболеваниями гангренозной пиодермии. JAMA Дерматол . 2018 1 апреля. 154 (4): 409-413. [Медлайн].
Браун Т.С., Маршалл Г.С., Каллен Дж.П. Кавитирующий легочный инфильтрат у подростка с гангренозной пиодермией: редко распознаваемое внекожное проявление нейтрофильного дерматоза. J Am Acad Дерматол . 2000 г., июль 43 (1 часть 1): 108–12. [Медлайн].
Айяла Р.С., Армстронг С. Расплавление роговицы и перфорантная склеромаляция у пациента с гангренозной пиодермией и острым миелоидным лейкозом. Офтальмологические хирургические лазеры . 1998 г. 29 апреля (4): 328-31. [Медлайн].
Happle R, Schiffer HP, Kövary PM. Поражение глаз при гангренозной пиодермии. Арка Дерматол . 1977 ноябрь 113(11):1612. [Медлайн].
Ащян Х.Дж., Нельсон К.А., Стивен С., Джеймс В.Д., Мичелетти Р.Г., Розенбах М.Нейтрофильные дерматозы. Часть II. Гангренозная пиодермия и другие связанные с артритом и кишечником нейтрофильные дерматозы. J Am Acad Дерматол . 2018 10 апр. [Medline].
Бинус А.М., Куреши А.А., Ли В.В., Винтерфилд Л.С. Гангренозная пиодермия: ретроспективный обзор характеристик пациентов, сопутствующих заболеваний и терапии у 103 пациентов. Бр Дж Дерматол . 2011 Декабрь 165 (6): 1244-50. [Медлайн].
Грэм Дж.А., Хансен К.К., Рабинович Л.Г., Эстерли Н.Б.Гангренозная пиодермия у новорожденных и детей. Педиатр Дерматол . 1994 март 11 (1): 10-7. [Медлайн].
Шеманн М.Б., Зенн М.Р. Гангренозная пиодермия после реконструкции свободной поперечной прямой мышцы живота мио-кожной молочной железы: клинический случай. Энн Пласт Сург . 2010 фев. 64(2):151-4. [Медлайн].
Rietjens M, Cuccia G, Brenelli F, Manconi A, Martella S, De Lorenzi F. Гангренозная пиодермия после реконструкции груди: редкая причина некроза кожи. Грудь J . 2009 г., 29 декабря. [Medline].
Бранаган Н.М., Хиггинс С.П., Халим С.А., Ле Т.Х. Системный узелковый полиартериит, имитирующий гангренозную пиодермию, в редкой ассоциации с малым лимфоцитарным лейкозом/хроническим лимфолейкозом. Clin Exp Дерматол . 2009 г. 34 июля (5): e127-9. [Медлайн].
Намази М.Р., Керчнер К.Р., Пичардо Р.О. Смешанная криоглобулинемия эссенциального типа II, вызывающая язвы, напоминающие гангренозную пиодермию. ScientificWorldJournal .2008. 8:228. [Медлайн].
Vadillo M, Jucgla A, Podzamczer D, Rufi G, Domingo A. Гангренозная пиодермия с поражением печени, селезенки и костей у пациента с хроническим миеломоноцитарным лейкозом. Бр Дж Дерматол . 1999, сен. 141(3):541-3. [Медлайн].
Ahmad K, Ramsay B. Гангренозная пиодермия, связанная с подкорнеальным пустулезным дерматозом и миеломой IgA. Clin Exp Дерматол . 2009 34 января (1): 46-8. [Медлайн].
МакКалмонт К.С., Лешин Б., Уайт В.Л., Грейсс Ф.К. мл., Джориззо Д.Л.Гангренозная пиодермия вульвы. Int J Gynaecol Obstet . 1991 июнь 35 (2): 175-8. [Медлайн].
Хо С.А., Тан В.П., Тан А.В., Вонг С.Н., Чуа С.Х. Гангренозная пиодермия мошонки, ассоциированная с болезнью Крона. Сингапур Мед J . 2009 г., декабрь 50 (12): e397-400. [Медлайн].
Weenig RH, Davis MD, Dahl PR, Su WP. Кожные язвы ошибочно диагностированы как гангренозная пиодермия. N Английский J Med . 2002 г., 31 октября. 347(18):1412-8. [Медлайн].
Фатхалла Б.М., Аль-Вахаднех А.М., Аль-Мутава М., Камбурис М., Эль-Шанти Х.Новая мутация de novo PSTPIP1 у мальчика с гнойным артритом, гангренозной пиодермией, синдромом акне (PAPA). Клин Эксперт Ревматол . 2014 24 июня. [Medline].
Нибек Х., Олсен А.Г., Карлсмарк Т., Джемек Г.Б. Местная терапия перистомальной гангренозной пиодермии. Дж Кутан Мед Сург . 2004 июль-август. 8(4):220-3. [Медлайн].
Джексон Дж.М. Ингибиторы ФНО-альфа. Дерматол Тер . 2007 июль-август. 20(4):251-64. [Медлайн].
Fedi MC, Quercetani R, Lotti T. Рекальцитрантная гангренозная пиодермия, реагирующая на циклоспорин. Int J Дерматол . 1993 г., 32 февраля (2): 119. [Медлайн].
Matis WL, Ellis CN, Griffiths CE, Lazarus GS. Лечение гангренозной пиодермии циклоспорином. Арка Дерматол . 1992 авг. 128(8):1060-4. [Медлайн].
Уилсон Д.М., Джон Г.Р., Каллен Дж.П. Периферический язвенный кератит — внекожное нейтрофильное заболевание: отчет о пациенте с ревматоидным артритом, пустулезным васкулитом, гангренозной пиодермией и синдромом Свита с отличным ответом на терапию циклоспорином. J Am Acad Дерматол . 1999 г., 40 февраля (2 часть 2): 331-4. [Медлайн].
Дэниэлс Н.Х., Каллен Дж.П. Микофенолата мофетил является эффективным средством для лечения перистомальной гангренозной пиодермии. Арка Дерматол . 2004 г., декабрь 140 (12): 1427-9. [Медлайн].
Eaton PA, Callen JP. Микофенолата мофетил в терапии гангренозной пиодермии. Арка Дерматол . 2009 г., июль 145 (7): 781-5. [Медлайн].
Ли Дж., Келли Р.Лечение гангренозной пиодермии мофетилом микофенолата в качестве стероидсберегающего средства. J Am Acad Дерматол . 2013 Октябрь 69 (4): 565-9. [Медлайн].
Август П.Дж., Wells GC. Гангренозная пиодермия лечится азатиоприном и преднизолоном. Бр Дж Дерматол . 1974. 91:80-2.
Беррусс Дж. Б., Фермер Э. Р., Каллен Дж. П. Хлорамбуцил является эффективным кортикостероид-сберегающим препаратом при резистентной гангренозной пиодермии. J Am Acad Дерматол .1996 35 ноября (5 часть 1): 720-4. [Медлайн].
Кампанати А., Бризиготти В., Ганцетти Г., Молинелли Э., Джулиодори К., Консалес В. и др. Наконец, рецидивирующая гангренозная пиодермия, леченная адалимумабом: клинический случай и обзор литературы. J Eur Acad Dermatol Venereol . 8 сентября 2014 г. [Medline].
Kaplan B, Trau H, Sofer E, Feinstein A, Schewach-Millet M. Лечение гангренозной пиодермии клофазимином. Int J Дерматол .1992 г. 31 августа (8): 591-3. [Медлайн].
Джонсон Р.Б., Лазарус Г.С. Импульсная терапия. Терапевтическая эффективность при лечении гангренозной пиодермии. Арка Дерматол . 1982 фев. 118(2):76-84. [Медлайн].
Zonana-Nacach A, Jimenez-Balderas FJ, Martinez-Osuna P, Mintz G. Внутривенные импульсы циклофосфамида при лечении гангренозной пиодермии, связанной с ревматоидным артритом: отчет о 2 случаях и обзор литературы. J Ревматол .1994 г. 21 июля (7): 1352-6. [Медлайн].
Brooklyn TN, Dunnill MG, Shetty A, et al. Инфликсимаб для лечения гангренозной пиодермии: рандомизированное двойное слепое плацебо-контролируемое исследование. Гут . 2006 апр. 55 (4): 505-9. [Медлайн].
Каур М.Р., Льюис Х.М. Тяжелая резистентная гангренозная пиодермия лечится инфликсимабом. Бр Дж Дерматол . 2005 г., сентябрь 153(3):689-91. [Медлайн].
Фернандес А., Веласко А., Прието В., Кануэто Х., Альварес А., Родригес А.Ответ на инфликсимаб при атипичной гангренозной пиодермии, связанной с язвенным колитом. Am J Гастроэнтерол . 27 августа 2008 г. [Medline].
Mooij JE, ван Раппард DC, Меккес JR. Шесть пациентов с гангренозной пиодермией успешно лечились инфликсимабом. Int J Дерматол . 2012 18 апреля. [Medline].
Cummins DL, Anhalt GJ, Monahan T, Meyerle JH. Лечение гангренозной пиодермии внутривенным иммуноглобулином. Бр Дж Дерматол . 2007 г., декабрь 157 (6): 1235-9. [Медлайн].
Гуэнова Э., Теске А., Ференбахер Б. и др. Экспрессия интерлейкина 23 при гангренозной пиодермии и таргетная терапия устекинумабом. Арка Дерматол . 2011 Октябрь 147 (10): 1203-5. [Медлайн].
Виейра В.А., Барбоза Л.Р., Мартин Л.М. Гипербарическая оксигенотерапия как адъювантная терапия гангренозной пиодермии. Бюстгальтер Дерматол . 2011 ноябрь-декабрь. 86(6):1193-6.[Медлайн].
Джагер Т., Андрес С., Гросбер М. и др. Гангренозная пиодермия и сопутствующий гнойный гидраденит — быстрый ответ на канакинумаб (анти-ИЛ-1β). Евро J Дерматол . 2013 1 июня. 23(3):408-10. [Медлайн].
Song H, Lahood N, Mostaghimi A. Внутривенный иммуноглобулин в качестве дополнительной терапии рефрактерной гангренозной пиодермии: систематический обзор случаев и серий случаев. Бр Дж Дерматол . 2018 фев. 178 (2): 363-368.[Медлайн].
Laird ME, Tong LX, Lo Sicco KI, Kim RH, Meehan SA, Franks AG Jr. Новое применение апремиласта для дополнительного лечения резистентной гангренозной пиодермии. Представитель JAAD . 2017 май. 3 (3): 228-229. [Медлайн].
Кочар Б., Херфарт Н., Мами С., Наварини А.А., Шарл М., Херфарт Х.Х. Тофацитиниб для лечения гангренозной пиодермии. Клин Гастроэнтерол Гепатол . 2019 17 апреля (5): 991-993. [Медлайн].
Баранска-Рыбак В., Какол М., Наэсстром М., Коморовска О., Соколовска-Войдыло М., Рошкевич Дж. Ретроспективное исследование 12 случаев гангренозной пиодермии: почему следует избегать хирургического вмешательства и какую терапию применять. Am Surg . 2011 Декабрь 77 (12): 1644-9. [Медлайн].
Haag CK, Bacik L, Latour E, Morse DC, Fett NM, Ortega-Loayza AG. Периоперационное лечение гангренозной пиодермии. J Am Acad Дерматол . 2020 9 янв.[Медлайн].
Cinotti E, Labeille B, Perrot JL, Pallot-Prades B, Cambazard F. Цертолизумаб для лечения рефрактерной диссеминированной гангренозной пиодермии, связанной с ревматоидным артритом. Clin Exp Дерматол . 2014 39 августа (6): 750-1. [Медлайн].
Беннетт М.Л., Джексон Дж.М., Джориззо Дж.Л., Флейшер А.Б. мл., Уайт В.Л., Каллен Дж.П. Гангренозная пиодермия. Сравнение типичных и атипичных форм с акцентом на время достижения ремиссии.Обзор случаев 86 пациентов из 2 учреждений. Медицина (Балтимор) . 2000 янв. 79(1):37-46. [Медлайн].
Каллен Дж.П. Гангренозная пиодермия и родственные заболевания. Med Clin North Am . 1989 г., сентябрь 73(5):1247-61. [Медлайн].
Каллен Дж.П. Гангренозная пиодермия. Ланцет . 1998 г., 21 февраля. 351 (9102): 581-5. [Медлайн].
Каллен Дж. П., Джексон Дж. М. Гангренозная пиодермия: обновление. Rheum Dis Clin North Am . 2007 г., 33 ноября (4): 787–802, vi. [Медлайн].
Хьюз А.П., Джексон Дж.М., Каллен Дж.П. Клиника и лечение перистомальной гангренозной пиодермии. ДЖАМА . 2000 г., 27 сентября. 284(12):1546-8. [Медлайн].
Бинус А.М., Куреши А.А., Ли В.В., Винтерфилд Л.С. Гангренозная пиодермия: ретроспективный обзор характеристик пациентов, сопутствующих заболеваний и терапии у 103 пациентов. Бр Дж Дерматол .2011 Декабрь 165 (6): 1244-50. [Медлайн].
Извержения наркотиков: основы практики, фон, патофизиология
Ramien M, Goldman JL. Педиатрический SJS-TEN: где мы сейчас? F1000Res . 2020. 9: [Медлайн].
Torres-Navarro I, de Unamuno-Bustos B, Botella-Estrada R. Систематический обзор тяжелых кожных побочных реакций (SCAR), вызванных ингибиторами BRAF/MEK. J Eur Acad Dermatol Venereol . 2020, 26 августа. [Medline].
Мартинес-Лопес А., Куэнка-Барралес С., Монтеро-Вилчес Т., Молина-Лейва А., Ариас-Сантьяго С. Обзор побочных кожных реакций фармакологических вмешательств при COVID-19: руководство для дерматолога. J Am Acad Дерматол . 2020 7 августа. [Medline].
Мунтяну А., Нечипорук Э., Герштейн В., Гнедецкий Р., Литвинов И.В. Нежелательные явления, связанные с кожным иммунитетом (irAEs), по отношению к ингибиторам контрольных точек иммунитета: дерматологический взгляд на лечение. Дж Кутан Мед Сург . 2020 3 августа. 1203475420943260. [Medline].
Сильва Д., Гомес А., г-жа Лобо Дж., Алмейда В., Алмейда И.Ф. Лечение кожных побочных реакций в онкологии. J Онкол Фарм Практ . 2020 26 (7) октября: 1703-1714. [Медлайн].
Монтеагудо Б., Кабанильяс М., Ириарте П., Рамирес-Сантос А., Леон-Муинос Э., Гонсалес-Вилас Д. и др. Клиндамицин-индуцированная макулопапулезная экзантема с преимущественным поражением растяжек: феномен Кебнера? Acta Dermatovenerol Croat . 2018 26 апреля (1): 61-63. [Медлайн].
Грин Дж.Дж., Мандерс С.М. Псевдопорфирия. J Am Acad Дерматол . 2001 янв. 44(1):100-8. [Медлайн].
French LE, Trent JT, Kerdel FA. Использование внутривенного иммуноглобулина при токсическом эпидермальном некролизе и синдроме Стивенса-Джонсона: наше современное понимание. Int Immunopharmacol . 2006 г. 6 апреля (4): 543-9. [Медлайн].
Мукаса Ю., Крейвен Н.Лечение токсического эпидермального некролиза и связанных с ним синдромов. Постград Мед J . 2008 фев. 84 (988): 60-5. [Медлайн].
Paquet P, Pierard GE, Quatresooz P. Новые методы лечения лекарственно-индуцированного токсического эпидермального некролиза (синдром Лайелла). Int Arch Allergy Immunol . 2005 март 136(3):205-16. [Медлайн].
Яннини П., Манделл Л., Фелмингем Дж., Пату Г., Тиллотсон Г.С. Побочные кожные реакции и лекарства: в центре внимания противомикробные препараты. Дж. Чемотер . 2006 г., 18 апреля (2): 127–39. [Медлайн].
Купман С.А., Джонсон Р.А., Платт Р., Стерн Р.С. Кожные заболевания и лекарственные реакции при ВИЧ-инфекции. N Английский J Med . 1993 г., 10 июня. 328(23):1670-4. [Медлайн].
Таддио А., Ли К.М., Парвез Б., Корен Г., Шах В. Контактный дерматит и брадикардия у недоношенного ребенка, получавшего 4% гель тетракаина. Мониторинг наркотиков. 2006 июнь; 28(3):291-4. Доступно на http://www.ncbi.nlm.nih.gov/pubmed/16778708.
Thakor P, Padmanabhan M, Johnson A, Pararajasingam T, Thakor S, Jorgensen W. Генерализованный пустулезный псориаз, вызванный рамиприлом: отчет о клиническом случае и обзор литературы. Доступно на http://www.ncbi.nlm.nih.gov/sites/entrez/19531936.
Дейси М.Дж., Каллен Дж.П. Высыпания, похожие на дерматомиозит, вызванные гидроксимочевиной. J Am Acad Дерматол . 2003 март 48(3):439-41. [Медлайн].
Нофал А, Эль-Дин Э.С.Дерматомиозит, вызванный гидроксимочевиной: истинный амиопатический дерматомиозит или дерматомиозитоподобная сыпь? Int J Дерматол . 2012 май. 51(5):535-41. [Медлайн].
Шонесси К.К., Бушар С.М., Мор М.Р., Эрре Дж.М., Салки К.С. Индуцированная миноциклином лекарственная реакция с эозинофилией и синдромом системных симптомов (DRESS) с персистирующим миокардитом. J Am Acad Дерматол. 2010 февраль; 62 (2): 315-8. Доступно на http://www.ncbi.nlm.nih.gov/pubmed/19665822..
Корнмель Х., Горухи Ф., Кониа Т., Фунг М.А., Тартар Д.М.Генерализованная фиксированная реакция на пиперациллин/тазобактам и обзор литературы. Дерматол Онлайн J . 2018 15 апр. 24 (4): [Medline].
Ellgehausen P, Elsner P, Burg G. Красный плоский лишай, вызванный лекарствами. Клин Дерматол . 1998 май-июнь. 16(3):325-32. [Медлайн].
Камиллери М., Пейс Дж.Л. Лекарственно-индуцированный линейный иммуноглобулин-А буллезный дерматоз. Клин Дерматол . 1998 май-июнь. 16(3):389-91. [Медлайн].
Антонов Д, Казанджиева Ж, Этугов Д, Господинов Д, Цанков Н.Лекарственная красная волчанка. Клин Дерматол . 2004 март-апрель. 22(2):157-66. [Медлайн].
Бреннер С., Бяли-Голан А., Руокко В. Лекарственная пузырчатка. Клин Дерматол . 1998 май-июнь. 16(3):393-7. [Медлайн].
Браучли Ю.Б., Джик С.С., Кертин Ф., Мейер К.Р. Связь между бета-блокаторами, другими антигипертензивными препаратами и псориазом: популяционное исследование случай-контроль. Бр Дж Дерматол . 2008 г., июнь 158(6):1299-307.[Медлайн].
Дико Э., Варотти К., Бардацци Ф., Майбах Х.И. Лекарственно-индуцированный псориаз: обзор, основанный на фактических данных, и введение оценки вероятности псориатической лекарственной сыпи. Cutan Ocul Toxicol . 2006. 25(1):1-11. [Медлайн].
Цанков Н., Ангелова И., Казанджиева Ж. Лекарственный псориаз. Признание и управление. Am J Clin Dermatol . 2000 май-июнь. 1(3):159-65. [Медлайн].
Кларк Б.М., Котти Г.Х., Шах А.Д., Конгер Н.Г.Тяжелая реакция сывороточной болезни на пероральное и внутримышечное введение пенициллина. Фармакотерапия . 2006 май. 26(5):705-8. [Медлайн].
Романо А., Валлуцци Р.Л., Карузо С., Маджиолетти М., Гаэта Ф. Немедленные кожные реакции на бета-лактамы: подход к диагностике. Curr Allergy Asthma Rep . 2017 17 апр. (4):23. [Медлайн].
Хазин Р., Ибрахими О.А., Хазин М.И., Кимьяи-Асади А. Синдром Стивенса-Джонсона: патогенез, диагностика и лечение. Энн Мед . 2008. 40(2):129-38. [Медлайн].
Lee HY, Pang SM, Thamotharampillai T. Индуцированный аллопуринолом синдром Стивенса-Джонсона и токсический эпидермальный некролиз. J Am Acad Дерматол . 2008 авг. 59 (2): 352-3. [Медлайн].
Roujeau JC, Kelly JP, Naldi L, et al. Использование лекарств и риск синдрома Стивенса-Джонсона или токсического эпидермального некролиза. N Английский J Med . 1995, 14 декабря. 333(24):1600-7. [Медлайн].
Сингер Дж. П., Бокер А., Мечников С. и др. Воздействие высокой кумулятивной дозы вориконазола связано с кожным плоскоклеточным раком у реципиентов трансплантата легкого. J Трансплантация сердца и легкого . 6 апреля 2012 г. [Medline].
Миллер Д.Д., Коуэн Э.В., Нгуен Дж.С., Маккалмонт Т.Х., Фокс Л.П. Меланома, связанная с длительной терапией вориконазолом: новое проявление хронической фотосенсибилизации. Арка Дерматол . 2010 март.146(3):300-4. [Медлайн].
MacMorran WS, Krahn LE. Побочные кожные реакции на психотропные препараты. Психосоматика . 1997 сентябрь-октябрь. 38(5):413-22. [Медлайн].
Roe E, Garcia Muret MP, Marcuello E, Capdevila J, Pallares C, Alomar A. Описание и лечение кожных побочных эффектов при лечении цетуксимабом или эрлотинибом: проспективное исследование 30 пациентов. J Am Acad Дерматол . 2006 Сентябрь 55 (3): 429-37.[Медлайн].
Ли Дж.Дж., Крошински Д., Хоанг М.П. Кожные реакции на таргетную терапию. Am J Дерматопатол . 2017 39 февраля (2): 67-82. [Медлайн].
Graves JE, Jones BF, Lind AC, Heffernan MP. Нерубцовая воспалительная алопеция, связанная с ингибитором рецептора эпидермального фактора роста гефитинибом. J Am Acad Дерматол . 2006 авг. 55 (2): 349-53. [Медлайн].
Донован Дж. К., Газарян Д. М., Шоу Дж. К.Рубцовая алопеция, связанная с применением ингибитора рецептора эпидермального фактора роста гефитиниба. Арка Дерматол . 2008 ноябрь 144(11):1524-5. [Медлайн].
Шипли Д., Ормерод, AD. Лекарственная крапивница. Распознавание и лечение. Am J Clin Dermatol . 2001. 2(3):151-8. [Медлайн].
Heidary N, Naik H, Burgin S. Химиотерапевтические агенты и кожа: обновление. J Am Acad Дерматол . 2008 апр. 58 (4): 545-70.[Медлайн].
Ву П.А., Балагула Ю., Лакутюр М.Э., Анадкат М.Дж. Профилактика и лечение дерматологических побочных эффектов ингибиторов рецепторов эпидермального фактора роста. Карр Опин Онкол . 2011 г. 23 июля (4): 343-51. [Медлайн].
Autier J, Escudier B, Wechsler J, Spatz A, Robert C. Проспективное исследование кожных побочных эффектов сорафениба, нового мультикиназного ингибитора. Медлайн. Доступно на http://www.ncbi.nlm.nih.gov/sites/entrez/18645140.
Сосман Дж.А., Ким К.Б., Шухтер Л. и др. Выживаемость при распространенной меланоме с мутацией BRAF V600, получавшей вемурафениб. N Английский J Med . 2012 23 февраля. 366(8):707-14. [Медлайн].
Хардинг Дж.Дж., Пулитцер М., Чепмен П.Б. Кожная реакция чувствительности к вемурафенибу после применения ипилимумаба. N Английский J Med . 2012 1 марта. 366 (9): 866-8. [Медлайн].
Teoh DC, Aw DC, Jaffar H, et al. Тамоксифен-индуцированная эккринная плоскоклеточная сирингометаплазия. Дж Кутан Патол . 2012 май. 39(5):554-7. [Медлайн].
Аснис Л.А., Гаспари А.А. Кожные реакции на рекомбинантную цитокиновую терапию. J Am Acad Дерматол . 1995 сен. 33(3):393-410; викторина 410-2. [Медлайн].
Гаврилюк Э.Б., Лински К.Р., Дункан Л.М., Назарян Р.М. Широкий спектр неблагоприятных кожных высыпаний у пациентов, принимающих антагонисты ФНО-альфа. Дж Кутан Патол . 2012 май. 39(5):481-92. [Медлайн].
Папп К.А., Лэнгли Р.Г., Лебволь М. и др.Эффективность и безопасность устекинумаба, человеческого моноклонального антитела к интерлейкину-12/23, у пациентов с псориазом: 52-недельные результаты рандомизированного двойного слепого плацебо-контролируемого исследования (PHOENIX 2). Медлайн. Доступно на http://www.ncbi.nlm.nih.gov/sites/entrez/18486740.
Уолш С., Диас-Кано С., Хиггинс Э., Моррис-Джонс Р., Башир С., Бернал В. и др. Лекарственная реакция с эозинофилией и системными симптомами: является ли кожный фенотип прогностическим маркером исхода? Обзор клинико-патологических особенностей 27 случаев. Бр Дж Дерматол . 2013 фев. 168(2):391-401. [Медлайн].
Yang J, Yang X, Li M. Количество эозинофилов в периферической крови предсказывает прогноз лекарственной сыпи. J Инвестиг Аллергол Клин Иммунол . 2013. 23(4):248-55. [Медлайн].
Хаппель CS. Диагностика сыпи: обновленная информация о диагностике аллергических высыпаний. Curr Opin Pediatr . 2017 29 июня (3): 371-378. [Медлайн].
Хелм Т.Н., Лю-Хелм А.Ю.Иммуномодуляция, алемтузумаб-ассоциированный дерматит и гистология лекарственно-индуцированных экзантем. Дж Кутан Патол .

 Возникает при воздействии на кожу какого-либо экзогенного известного облигатного раздражителя
Возникает при воздействии на кожу какого-либо экзогенного известного облигатного раздражителя
 Течение острое, непродолжительное
Течение острое, непродолжительное Это связано с противовоспалительными анальгетиками, сульфаниламидами и антибиотиками.
Это связано с противовоспалительными анальгетиками, сульфаниламидами и антибиотиками. Обычно его вызывают белковые производные и антибиотики.
Обычно его вызывают белковые производные и антибиотики. У детей это обычно связано с напроксеном, тетрациклинами и их производными.
У детей это обычно связано с напроксеном, тетрациклинами и их производными. , Понсе С., Де Веласко Г. Токсикодермия от гемцитабина: о случае. Наш дерматол онлайн. 2018;9(1):25-26.
, Понсе С., Де Веласко Г. Токсикодермия от гемцитабина: о случае. Наш дерматол онлайн. 2018;9(1):25-26.