Узи щитовидной железы заключение диффузные изменения: Изменения в щитовидной железе на УЗИ: что делать
Изменения в щитовидной железе на УЗИ: что делать
Щитовидная железа – «дирижер» всех обменных процессов в организме. Последствия нарушений в ее работе отражаются буквально «на лице», фигуре, настроении и самочувствии в целом. Однако яркие симптомы появляется не сразу, а лишь, когда «лимит» компенсаторных возможностей будет значительно превышен. А до того времени, изменения в щитовидной железе нередко становятся «случайной находкой» на УЗИ.
Какие бывают
1.Увеличение щитовидной железы
Одно из самых распространенных заключений по УЗИ. Среди причин таких отклонений наиболее часты: аутоиммунная патология и йододефицит. А результатом может стать дефицит гормонов щитовидной железы.
2. Очаговые изменения
К таковым относят кисты и узлы. И те, и другие могут добро- (95%) и онокологической природы, а также продуцирующими гормоны или «гормонально-нейтральными».
Доброкачественные «нейтральные» образования сами по себе не представляют угрозы, до тех пор, пока их размеры «не мешают» работе данного или соседних органов.
Куда большую опасность для здоровья представляют гормонально-активные образования. Даже относительно небольшой такой узел или киста могут привести к серьезным последствиям для организма, что требует незамедлительных мер коррекции.
Возникновение очаговых изменений чаще обусловлено:
- недостатком йода,
- воздействием ионизирующего (радиация) излучения,
- токсических веществ
А «лечебная стратегия» варьирует от регулярного наблюдения (скрининга) до хирургического вмешательства.
Что делать
Разумеется, выявление отклонений в щитовидной железе по УЗИ – повод незамедлительно записаться к врачу-эндокринологу. А обратиться на прием лучше сразу с результатами анализов.
1. Комплекс «Обследование щитовидной железы, скрининг»
Включает в себя:
- определение уровня свободной (активной) фракции гормонов щитовидной железы
- тироксина (Т4) и
- трийодтиронина (Т3).

При этом патология не всегда отражается на уровне сразу обоих показателей. К примеру, норма Т4, при снижении Т3 – уже может быть признаком субклинического (скрытого) гипотиреоза.
2. определение уровня «контролирующего» гормона гипофиза
- тиреотропного гормона (ТТГ)
Превышение нормативных пределов здесь говорит о недостатке гормонов щитовидной железы, а снижение – об избытке последних. Такие колебания отражают физиологическую «попытку» гипофиза «подстегнуть» или, наоборот, «замедлить» активность железы. И не связаны с ней только в случае аденомы гипофиза.
3. определение уровня антител к
- тирепероксидазе (Анти-ТПО) и
- тиреоглобулину (ТГ).
Превышение и тех, и других свидетельствует о наличии агрессии иммунитета в отношении ткани щитовидной железы (аутоиммунный процесс), что со временем приводит к ее разрушению и дефициту гормонов.
Специфического лечения патология, к сожалению, не имеет, и единственной мерой коррекции на сегодня является пожизненный прием гормональных препаратов.
2. Комплекс «Обследование щитовидной железы»
По сравнению с предыдущим вариантом обследования дополнен определением уровня:
1. онкомаркеров щитовидной железы
- тиреоглобулина и
- кальцитонина.
- антител к рецепторам тириеотропного гормона (анти-рТТГ)
Играют существенную роль в диагностике гипертиреоидных состояний, и в особенности болезни Грейвса.
Результатов такого комплексного обследования щитовидной железы, в большинстве случаев, достаточно для постановки диагноза. А значит лечение можно начать буквально «с порога» эндокринолога.
Поделиться статьей:
Остались вопросы?Диффузные изменения щитовидной железы — признаки, причины, симптомы, лечение и профилактика
Причины
Диффузные изменения структуры органа возникают по разным причинам:
1) в организме мало йода;
2) нарушен баланс гормонов;
3) плохая экология, регулярное влияние опасных веществ или медпрепаратов;
4) питание не достаточно полезное и правильное. Аномалии щитовидной железы нередко становятся следствием дефицита аминокислот, витаминов, минералов.
Аномалии щитовидной железы нередко становятся следствием дефицита аминокислот, витаминов, минералов.
Диагностика
Для подтверждения диагноза пациенту предстоит пройти несколько обследований:
- УЗИ отлично выявляет диффузные изменения паренхимы щитовидной железы. Метод относится к одним из самых безопасных.
- Эхография проводится тогда, когда признаки диффузных изменений щитовидной железы отсутствуют, однако прощупываются уплотнения, а проведенные анализы показывают дисбаланс гормонов.
- МРТ позволяет подробно изучить паренхиму.
Также пациент сдает ряд анализов.
Лечение
Если больные не игнорируют признаки диффузных изменений щитовидной железы, то можно ограничиться назначением лекарств. Для каждого пациента подбирается индивидуальное лечение с учетом причин, вызвавших недуг.
В качестве дополнительной меры врачи советуют витаминотерапию.
Хирургическое вмешательство рекомендовано в случае, если узлы слишком крупные. В ходе операции удаляется вся пораженная область железы. Лечением данного заболевания занимается врач-эндокринолог.
Лечением данного заболевания занимается врач-эндокринолог.
Профилактика
Чтобы сберечь свое здоровье, не стоит закрывать глаза на признаки диффузных изменений щитовидной железы и откладывать посещение доктора. Вопреки тому, что сегодня медицина совершает прорыв за прорывом, специалистам так и не удалось определить природу нарушений щитовидной железы, поэтому и нет верного способа профилактики подобных недугов. Но не все так пессимистично: предотвратить некоторые состояния все же в наших силах. Например:

Литература и источники
Видео по теме
Расшифровка УЗИ щитовидной железы: норма – МЕДСИ
Оглавление
Что такое УЗИ?

Щитовидная железа вырабатывает йодсодержащие гормоны и хранит йод. Она состоит из двух долей и перешейка и расположена в передней части шеи. Ее правильная работа чрезвычайно важна для нормального функционирования всего организма, а нарушения ведут к ряду заболеваний: рак, базедова болезнь, кретинизм, аденома, микседема и пр.
УЗИ этой железы позволяет узнать, в каком состоянии она находится, есть ли какие-либо патологии или новообразования. Оно показывает изменение ее структуры, из-за которых могут возникнуть различные проблемы со здоровьем.
Как проводится УЗИ?
Перед исследованием не требуется длительной подготовки, но существует несколько правил:
- Рекомендуется не есть за несколько часов до него
- Если предполагается делать допплерографию, необходимо за 3-4 часа принять йодсодержащий препарат
- Перед тем, как лечь на кушетку, нужно снять с шеи все украшения и освободиться от воротника, шарфа и любого другого элемента одежды или декора
Допплер-УЗИ – это вид анализа, который позволяет совместить черно-белое изображение щитовидной железы с цветным отображением кровяного тока. Оно позволяет определить:
Оно позволяет определить:
- Проходимость кровеносных сосудов
- Нарушения их стенок (утончение/утолщение)
- Направление и скорость
- Индекс сопротивления
Сама процедура проходит так:
- Пациент ложится на кушетку
- На его шею наносится специальный крем
- Сонолог водит прибором по области щитовидной железы, и в это время данные передаются на экран и записываются на жесткий диск компьютера
Общее время исследования – порядка 15 минут.
Показания к анализу для взрослого пациента
Ультразвуковое исследование щитовидной железы назначают в таких случаях:
- Пациент бледен и плохо себя чувствует
- Он испытывает боль в горле/шее и при этом не болеет простудными заболеваниями
- Анализы на гормоны показывают нарушения
- Аритмия
- Сонливость, апатия и вялость
- Внезапное ожирение или истощение
- Слишком частые перепады настроения
При планировании беременности также следует провести такое исследование.
Когда УЗИ щитовидной железы необходимо ребенку?
У детей также могут возникнуть проблемы с работой этого органа. Поэтому врач может назначить такое исследование при следующих признаках:- Во время осмотра у ребенка обнаружено уплотнение на шее
- У него затруднено дыхание, возникает одышка
- Внезапное увеличение/снижение веса
- Аритмия
- Если пациент перенес тяжелое заболевание, при котором возможны осложнения
Существует несколько предпосылок, при наличии которых рекомендуется делать ребенку профилактический осмотр щитовидной железы:
- Проживание на территории с низким содержанием йода в продуктах
- В больших промышленных городах
- Если у ребенка имеется генетическая предрасположенность к проблемам с этим органом
Нормы щитовидной железы
В результате исследования этого органа важным является состояние его долей.
- Размеры
- Структура тканей
- Эхогенность
- Наличие или отсутствие новообразований
Размеры в норме
На результатах УЗИ щитовидной железы размеры и объемы имеют важное значение. Максимальный объем должен рассчитывается в соответствии с весом пациента и может составлять от 12,3 см3 при массе до 40 кг до 35 см3 при 110 кг. Часто у женщин он меньше, чем у мужчин, из-за различий некоторых процессов в работе эндокринной системы. Если железа работает правильно, но при этом ее объем на 1 и более см3 больше, то это также считается нормой.
Отдельно рассматриваются параметры долей. На УЗИ щитовидной железы их нормальные размеры должны соответствовать таким категориям:
- Ширина 1,5-2 см
- Длина 2,5-6 см
- Толщина 1-1,5 см
Перешеек может быть от 4 до 8 мм. Размер паращитовидных желез – 2-8 мм. В норме правая доля может быть немного больше левой (изредка – левая больше правой).
Размер паращитовидных желез – 2-8 мм. В норме правая доля может быть немного больше левой (изредка – левая больше правой).
В период беременности размер этого органа может увеличиться, сохраняя нормальное функционирование. Через 3-4 месяца после родов он возвращается в привычное состояние.
У детей до 16-18 щитовидная железа растет постепенно с момента рождения. Может быть увеличена в период полового созревания.
Параметры тканей железы
Структура должна быть зернистой, однородной, железистой и состоять из маленьких фолликул, в которых образуются гормоны. Всего их порядка 30 миллионов.
Ее неоднородность может быть признаком воспалительных заболеваний (диффузный токсический зоб и иные), хотя встречается и у здоровых пожилых людей. Это происходит из-за высокой выработки антител к некоторым ферментам.
Эхогенность
Это параметр, который показывает, как сильно ткани отражают или не отражают ультразвук. Он характеризуется плотностью вещества.
Существует 4 типа эхогенности:
- Анаэхогенный – на мониторе ткани черные, поглощает ультразвук (кровеносные сосуды, доброкачественные образования)
- Изоэхогенный – отражает частично, светло-серый на экране (здоровые ткани)
- Гипоэхогенный – мало отражает, темная область (кисты)
- Гиперэхогенный – полностью отражает, очень светлые части (соединительная ткань)
Если на УЗИ щитовидной железы эхогенность повышена, это может быть признаком иммунных заболеваний.
Новообразования
Анализ помогает выявить различные виды новообразований. Это могут быть:
- Доброкачественные коллоидные узлы, аденомы
- Кисты (содержат жидкость)
- Раковая опухоль
Когда на УЗИ щитовидной железы эхогенность понижена, вероятность наличия кисты или злокачественного образования увеличивается. О нем свидетельствуют размытые границы пятна на сонограмме.
В случае обнаружения таких уплотнений проводят и другие анализы, чтобы уточнить диагноз.
Какие заболевания помогает выявить УЗИ?
В процессе ультразвуковой диагностики врач может обнаружить ряд нарушений. Они определяются в зависимости от размера, объема, структуры тканей и эхогенности. Изменение этих параметров может быть признаком таких заболеваний, как:
- Гипотериоз – уменьшение органа
- Узловой зоб – появление одного или нескольких очагов плотных тканей
- Дифффузно-токсический зоб – чрезмерное увеличение железы
- Воспаление – появление отека и, в некоторых случаях, гноя
- Аденома – доброкачественное опухолевое образование
- Киста – полость, наполненная жидкостью
- Раковая опухоль
Аденому от рака можно отличить по четкости обозначения границ опухоли:
- у доброкачественной они ясно определены и хорошо видны на сонограмме
- у злокачественной – расплывчатые, проросшие в здоровую область
Для установки точного диагноза в таких случаях используют дополнительные методы: анализ крови, КТ, МРТ и другие.
Клиники МЕДСИ предлагают:
- 30 видов ультразвуковых исследований
- современные УЗИ-аппараты экспертного класса – Pro Focus 2202, Philips iU22
- оборудование, которое подходит для обследования детей
- врачи ультразвуковой диагностики и эндокринологи высшей квалификационной категории, кандидаты и доктора медицинских наук
- срочная диагностика
- шаговая доступность – более 20 медицинских центров по всей Москве
Сделать УЗИ в Москве недорого
УЗИ – это неинвазивное исследование организма пациента с помощью ультразвуковых волн. УЗИ на сегодняшний день является самым доступным видом диагностических инструментальных процедур, надежным и необходимым методом постановки/подтверждения диагноза. Ультразвуковое обследование позволяет врачам вовремя назначить лечение и тем самым спасти жизнь пациента.
Большинство заболеваний человека проявляются в тот период, когда организм не в состоянии самостоятельно компенсировать нарушенную функцию без вмешательства извне, без помощи профессионалов. К сожалению, многие болезни невозможно полностью вылечить из-за того, что человек обращается к врачу, когда момент обратимых изменений уже упущен, и заболевание развилось. Все отчетливо понимают, что лечение заболевания на ранних стадиях намного эффективнее, в таких случаях результат, как правило, положительный.
К сожалению, многие болезни невозможно полностью вылечить из-за того, что человек обращается к врачу, когда момент обратимых изменений уже упущен, и заболевание развилось. Все отчетливо понимают, что лечение заболевания на ранних стадиях намного эффективнее, в таких случаях результат, как правило, положительный.
Ультразвуковое обследование обладает рядом преимуществ, в первую очередь это относительно невысокая стоимость, максимальная информативность и абсолютная безопасность. Результат ультразвукового исследования часто является решающим фактором при постановке диагноза и выборе методики лечения многих заболеваний.
Ультразвуковое обследование: физические основы
Прежде чем рассмотреть виды и направления ультразвукового обследования, необходимо понять и разобраться, на чем основывается диагностический эффект УЗИ. История ультразвука уходит своими корнями в далекий 1881 год, когда братья Кюри открыли «пьезоэффект».
Ультразвуком называются звуковые колебания, лежащие выше порога восприятия органа слуха человека. «Пьезоэффект», благодаря которому получают ультразвуковые колебания, впервые нашел применение во время первой мировой войны, когда был разработан сонар, использовавшийся для навигации судов, определения расстояния до цели и поиска подводных лодок. В 1929 году ультразвук нашел свое применение в металлургии для определения качества получаемого продукта (дефектоскопия). Первые попытки применения ультразвука в целях медицинской диагностики привели к появлению в 1937 году одномерной эхоэнцефалографии.
«Пьезоэффект», благодаря которому получают ультразвуковые колебания, впервые нашел применение во время первой мировой войны, когда был разработан сонар, использовавшийся для навигации судов, определения расстояния до цели и поиска подводных лодок. В 1929 году ультразвук нашел свое применение в металлургии для определения качества получаемого продукта (дефектоскопия). Первые попытки применения ультразвука в целях медицинской диагностики привели к появлению в 1937 году одномерной эхоэнцефалографии.
Только в начале пятидесятых годов двадцатого столетия удалось получить первое ультразвуковое изображение внутренних органов человека. С этого момента ультразвуковая диагностика стала широко применяться в лучевой диагностике многих патологий и повреждений внутренних органов. В дальнейшем ультразвуковая диагностика постоянно совершенствовалась и расширяла сферу своего применения.
Виды ультразвукового обследования
Ультразвуковое обследование совершило определенный прорыв в медицине, позволив быстро и безопасно, а самое главное правильно диагностировать и проводить лечение множества патологий. В настоящее время ультразвуковое обследование используется практически во всех областях медицины. Например, с помощью УЗИ брюшной полости определяют состояние внутренних органов, УЗИ и допплер сосудов применяются для диагностики множества сосудистых заболеваний.
В настоящее время ультразвуковое обследование используется практически во всех областях медицины. Например, с помощью УЗИ брюшной полости определяют состояние внутренних органов, УЗИ и допплер сосудов применяются для диагностики множества сосудистых заболеваний.
Различают следующие виды и направления ультразвукового обследования:
- Ультразвуковое исследование с компьютерной обработкой и цветным допплеровским картированием (УЗИ щитовидной железы, УЗИ печени УЗИ молочных желез, УЗИ желчного пузыря, УЗИ поджелудочной железы, УЗИ мочевого пузыря, УЗИ селезенки, УЗИ почек, исследования с вагинальным и ректальным датчиками, УЗИ органов малого таза у женщин, УЗИ простаты у мужчин).
- Ультразвуковое исследование с допплерографией, цветным дуплексным сканированием (УЗИ сосудов головного мозга и шеи, нижних конечностей, суставы и позвоночник, УЗИ при беременности).
Ультразвуковое обследование позволяет создать изображения внутренних органов посредствам применения звуковых волн высокой частоты. УЗИ исследование безболезненно. Ультразвуковое обследование безопасно для беременных и детей, так как не связано с радиацией.
УЗИ исследование безболезненно. Ультразвуковое обследование безопасно для беременных и детей, так как не связано с радиацией.
Для получения УЗИ изображений на кожу пациента, в том месте, где будет проводиться обследование, наносится гель, далее специалист перемещает датчик УЗИ аппарата над данной областью. Компьютер обрабатывает полученный сигнал и выводит его на экран монитора в виде объемного изображения.
УЗИ щитовидной железы
В обследовании щитовидной железы ультразвуковое обследование является ведущим и позволяет определить наличие узлов, кист, изменения размера и структуры железы. Как показывает практика, в силу физических особенностей строения, не все органы можно достоверно исследовать ультразвуковым методом. Например, полые органы желудочно-кишечного тракта труднодоступны для исследования из-за преобладающего содержания в них газа. Однако ультразвуковое обследование может применяться для определения признаков кишечной непроходимости и косвенных признаков спаечного процесса. При помощи УЗИ щитовидной железы можно выявить наличие свободной жидкости в брюшной полости, если ее достаточно много, что может играть решающую роль в лечебной тактике ряда терапевтических и хирургических заболеваний и травм.
При помощи УЗИ щитовидной железы можно выявить наличие свободной жидкости в брюшной полости, если ее достаточно много, что может играть решающую роль в лечебной тактике ряда терапевтических и хирургических заболеваний и травм.
УЗИ печени
Ультразвуковое обследование печени является достаточно высокоинформативным методом диагностики. Применение данного вида обследования позволяет специалисту оценить размеры, структуру и однородность, а также наличие очаговых изменений и состояние кровотока. УЗИ печени позволяет с достаточно высокой чувствительностью и специфичностью выявить как диффузные изменения печени (жировой гепатоз, хронический гепатит и цирроз), так и очаговые (жидкостные и опухолевые образования).
Пациенту необходимо знать, что любые ультразвуковые заключения исследования как печени, так и других органов необходимо оценивать и рассматривать только в совокупности с клиническими анамнестическими данными, а также данными дополнительных обследований. Только в этом случае специалист сможет воспроизвести полную картину и поставить правильный и адекватный диагноз.
Только в этом случае специалист сможет воспроизвести полную картину и поставить правильный и адекватный диагноз.
УЗИ молочных желез (ультразвуковая маммография)
Главное применение ультразвукового обследования в маммологии заключается в уточнении природы образований в молочной железе. Ультразвуковая маммография относится к наиболее полному и эффективному обследованию молочных желез. Современное ультразвуковое обследование молочной железы позволяет с максимальной детализацией одинаково эффективно оценивать состояние как поверхностно, так и глубоко расположенных тканей молочной железы любых размеров и строений. За счет максимальной детализации тканей еще больше удается приблизить ультразвуковую анатомию молочных желез к их морфологическому строению.
УЗИ молочных желез является как самостоятельным методом выявления доброкачественных и злокачественных образований в молочной железе, так и дополнительным, применяемым в совокупности с маммографией. В ряде случаев ультразвуковое обследование по своей результативности превосходит маммографию. Например, при исследовании плотных молочных желез у молодых женщин; у женщин, имеющих фиброзно-кистозную мастопатию; при выявлении кист. Кроме того, УЗИ молочных желез применяется для динамического наблюдения за уже выявленными доброкачественными образованиями молочной железы, что позволяет выявить динамику и вовремя принять адекватные меры.
В ряде случаев ультразвуковое обследование по своей результативности превосходит маммографию. Например, при исследовании плотных молочных желез у молодых женщин; у женщин, имеющих фиброзно-кистозную мастопатию; при выявлении кист. Кроме того, УЗИ молочных желез применяется для динамического наблюдения за уже выявленными доброкачественными образованиями молочной железы, что позволяет выявить динамику и вовремя принять адекватные меры.
Современное развитие медицинских технологий привело к тому, что в протокол ультразвукового исследования включена не только оценка состояния молочных желез, но и регионарных лимфатических узлов (подмышечных, надключичных, подключичных, загрудинных, переднегрудных).
Одной из составных частей ультразвукового исследования является оценка кровотока молочных желез с помощью специальной методики – допплерографии (спектральной и цветокодированной – цветовое допплеровское картирование (ЦДК) и энергетическая допплерография), что имеет решающее значение при выявлении злокачественных образований молочной железы на самых ранних стадиях развития.
УЗИ желчного пузыря
УЗИ желчного пузыря является информативным методом диагностики. Для выявления различных патологий желчного пузыря специалисты часто применяют ультразвуковое обследование. Желчный пузырь отвечает за хранение и выделение желчи, вырабатываемой печенью. Этот процесс может быть нарушен множеством заболеваний, которым подвержен орган: камни, полипы, холецистит и даже рак. Чаще всего встречается дискинезия желчного пузыря и желчевыводящих путей.
Целью ультразвукового обследования является определение размеров, положение, исследование стенок желчного пузыря и содержимого полости. Эхографию желчного пузыря и желчевыводящих протоков проводят обязательно натощак, не ранее чем через 8–12 часов после приема пищи. Это необходимо для достаточного заполнения пузыря желчью. Пациента обследуют в трех позициях – в положении на спине, на левом боку, стоя, на высоте глубокого вдоха. УЗИ желчного пузыря вполне безопасно и не вызывает осложнений.
УЗИ желчного пузыря вполне безопасно и не вызывает осложнений.
К показаниям для проведения УЗИ желчного пузыря можно отнести клиническое подозрение на заболевание желчного пузыря, в том числе острое, а также пальпируемое образование в проекции желчного пузыря, кардиалгии неясного характера, динамическое наблюдение при консервативном лечении хронического холецистита, желчнокаменной болезни, подозрение на опухоль желчного пузыря.
УЗИ поджелудочной железы
Ультразвуковое обследование поджелудочной железы позволяет получить врачу дополнительную информацию для постановки диагноза и назначения правильного лечения. При ультразвуковом обследовании поджелудочной железы оцениваются ее размеры, форма, контуры, однородность паренхимы, наличие образований. К сожалению, качественное УЗИ поджелудочной железы часто довольно затруднительно, так как она может частично или полностью перекрываться газами, находящимися в желудке, тонком и толстом кишечнике. Наиболее часто выносимое врачами ультразвуковой диагностики заключение «диффузные изменения в поджелудочной железе» может отражать как возрастные изменения (склеротические, жировая инфильтрация), так и возможные изменения вследствие хронических воспалительных процессов. В любом случае ультразвуковое обследование поджелудочной железы является неотъемлемым этапом проведения адекватного лечения.
Наиболее часто выносимое врачами ультразвуковой диагностики заключение «диффузные изменения в поджелудочной железе» может отражать как возрастные изменения (склеротические, жировая инфильтрация), так и возможные изменения вследствие хронических воспалительных процессов. В любом случае ультразвуковое обследование поджелудочной железы является неотъемлемым этапом проведения адекватного лечения.
УЗИ почек, надпочечников и забрюшинного пространства
Проведение ультразвукового обследования забрюшинного пространства, почек и надпочечников является достаточно трудной процедурой для врача УЗИ. В первую очередь это обусловлено особенностями расположения данных органов, сложностью их строения и многогранности, а также неоднозначностью трактовки ультразвуковой картины этих органов. При исследовании почек оцениваются их размер, расположение, форма, контуры и структура паренхимы и чашечно-лоханочной системы.
Ультразвуковое обследование позволяет выявить аномалии почек, наличие конкрементов, жидкостных и опухолевых образований, также изменения вследствие хронических и острых патологических процессов почек.
Биопсия под контролем УЗИ
В последние годы получили широкое развитие методы УЗИ диагностики и лечения путем пункции под контролем ультразвука. Этот раздел ультразвуковой диагностики имеет большое будущее, поскольку позволяет поставить точный морфологический диагноз. Дополнительным плюсом проведения лечебных пункций под контролем УЗИ является значительно меньшая травматичность в сравнении с обычными медицинскими манипуляциями. Например, патологический участок, из которого берется материал на исследование, располагается в глубине организма, поэтому без контроля над ходом биопсии с помощью специальной визуализирующей аппаратуры нельзя быть уверенным в том, что материал для исследования взят из нужного места. Для контроля над ходом пункционной биопсии применяется УЗИ. Данный метод высокоинформативен и позволяет легко определить положение иглы в органе и быть уверенным в правильности биопсии. Без проведения такого контроля биопсия многих органов невозможна.
Данный метод высокоинформативен и позволяет легко определить положение иглы в органе и быть уверенным в правильности биопсии. Без проведения такого контроля биопсия многих органов невозможна.
В заключении, необходимо отметить, что виды и направления ультразвукового обследования настолько многогранны, а также применимы в самых разных областях современной медицины, что не представляется возможным полностью охватить УЗИ диагностику в одном материале. На сегодняшний день, ультразвуковое обследование, благодаря относительно невысокой стоимости и широкой доступности является распространенным методом обследования пациента. УЗИ диагностика позволяет выявить достаточно большое количество заболеваний, таких как онкологические заболевания, хронические диффузные изменения в органах. Например, диффузные изменения в печени и поджелудочной железе, почках и паренхиме почек, предстательной железе, наличие конкрементов в желчном пузыре, почках, наличие аномалий внутренних органов, жидкостных образований в органах и т. д. Следите за своим здоровьем, не забывайте про профилактическое обследование и Вы избавите себя от многих проблем в будущем.
д. Следите за своим здоровьем, не забывайте про профилактическое обследование и Вы избавите себя от многих проблем в будущем.
Аутоиммунный тиреоидит – описание болезни, симптомы и причины развития
Аутоиммунный тиреоидит – что это такое, симптомы и лечение
Аутоиммунный тиреоидит (АИТ) – воспалительное заболевание щитовидной железы, которое характеризуется патологическим повреждением и/или разрушением фолликулов и фолликулярных клеток органа. Заболевание носит хронический характер и составляет 3% от общего числа патологий щитовидной железы. По статистике, чаще диагностируется у женщин.
Самым точным ответом на вопрос «аутоиммунный тиреоидит щитовидной железы – что это такое» будет: воспаление тканей щитовидной железы, которое протекает в хронической форме и может спровоцировать развитие тяжелых последствий при отсутствии лечения.
Что известно о заболевании
Аутоиммунный тиреоидит имеет генетическую этиологию, часто проявляется семейной формой и комбинируется с другими аутоиммунными патологиями. Симптомы и лечение тиреоидита Хашимото (устаревшее название патологии) хорошо известны врачам, поэтому никаких проблем с диагностикой и назначением терапии нет.
Симптомы и лечение тиреоидита Хашимото (устаревшее название патологии) хорошо известны врачам, поэтому никаких проблем с диагностикой и назначением терапии нет.
Часто встречается послеродовый тиреоидит, причиной развития которого становится чрезмерная активность иммунной системы после периода ее интенсивного угнетения во время беременности. Причины заболевания послеродовый тиреоидит обуславливают стремительное развитие патологий щитовидной железы, поэтому он нередко переходит в деструктивный аутоиммунный тиреоидит.
Кроме этого, дифференцируют следующие типы АИТ:
- «молчащий» – протекает без болевого синдрома, течение идентично послеродовому тиреоидиту, но причины его возникновения до сих пор определить не могут
- индуцированный – развивается на фоне приема препаратов интерферона, гепатита С и заболеваний крови.
Причины АИТ
К причинам развития заболевания относятся:
- чрезмерное содержание йода, хлора и фтора в окружающей среде
- длительное пребывание под прямыми солнечными лучами
- наличие в анамнезе острых респираторных заболеваний, протекающих с осложнениями
- имеющиеся очаги хронических инфекций – например, воспаление пазух носа, кариозные зубы
- нарушение психоэмоционального фона.

Симптомы аутоиммунного тиреоидита
Практически в каждом случае течение рассматриваемого заболевание проходит бессимптомно, поэтому человек просто не подозревает у себя развитие какой-то патологии и, естественно, не обращается за медицинской помощью к врачам. Признаки острого тиреоидита:
- неприятные ощущения в горле – «ком стоит»
- в области шеи ощущается давление
- щитовидная железа значительно увеличивается в размерах
- присутствует утомляемость и слабость даже после выполнения привычной работы
- болевой синдром, локализованный в суставах.
Как диагностируют заболевание
Аутоиммунный тиреоидит выявляется на поздних стадиях своего развития по причине длительно текущего бессимптомного периода. Когда больной все-таки обращается к врачу, то он может сразу отметить диффузные изменения щитовидной железы по типу АИТ. Выслушав жалобы пациента и сопоставив их с видимыми признаками тиреоидита, врач может поставить предварительный диагноз. Но окончательный вердикт выносится только после проведения ультразвукового исследования или томографии щитовидной железы. УЗИ и анализы крови при АИТ – обязательные процедуры. Во-первых, они позволяют точно диагностировать заболевание (например, даже дифференцировать узловой тиреоидит от других типов патологии). Во-вторых, гормоны при гипотиреозе сразу же будут выявлены в крови, что также позволяет дифференцировать различные патологии щитовидной железы и подобрать эффективное лечение. В-третьих, диагностика подострого тиреоидита, который протекает бессимптомно, возможна только путем исследования крови пациента и изучения результатов ультразвукового исследования.
Но окончательный вердикт выносится только после проведения ультразвукового исследования или томографии щитовидной железы. УЗИ и анализы крови при АИТ – обязательные процедуры. Во-первых, они позволяют точно диагностировать заболевание (например, даже дифференцировать узловой тиреоидит от других типов патологии). Во-вторых, гормоны при гипотиреозе сразу же будут выявлены в крови, что также позволяет дифференцировать различные патологии щитовидной железы и подобрать эффективное лечение. В-третьих, диагностика подострого тиреоидита, который протекает бессимптомно, возможна только путем исследования крови пациента и изучения результатов ультразвукового исследования.
Принципы лечения
Как лечить хронический аутоиммунный тиреоидит, до сих пор не могут определиться ни врачи, ни ученые. Дело в том, что препараты, способные корректировать функции щитовидной железы, до сих пор не разработаны. Но есть некоторые общие принципы назначений при рассматриваемом заболевании:
- если имеются симптомы проблем в работе сердечно-сосудистой системе, то больному будут назначены бета-адреноблокаторы
- в некоторых случаях уместно назначать заместительную терапию левотироксином
- глюкокортикоиды показаны к применению только при обострении хронического аутоиммунного тиреоидита.

Нередко в рамках терапии при рассматриваемом заболевании врачи делают выбор в пользу нестероидных противовоспалительных препаратов, средств для повышения иммунитета, витаминов и адаптогенов.
Самое страшное, что можно ожидать при диагнозе АИТ – это прогрессирование гипотиреоза. Поэтому какого-то специфического лечения аутоиммунный тиреоидит не подразумевает, достаточно лишь «гасить» обострения и контролировать выработку гормонов щитовидной железой. Врачи утверждают, что если пациенты с АИТ находятся под медицинским контролем и выполняют все назначения/рекомендации специалистов, то с таким заболеванием можно прожить долгую и относительно здоровую жизнь без строгих ограничений.
Более подробно о последствиях аутоиммунного тиреоидита у детей, принципах лечения и врачах, которые занимаются подобными проблемами, можно ознакомиться на страницах нашего сайта Добробут.ком.
Связанные услуги:
Диагностика
Консультация эндокринолога
Аутоимунный тиреоидит (ХАИТ): что это такое, заболевания ХАИТа, изменения на УЗИ
В практике эндокринолога существует 2 страшилки: гормоны и хронический аутоимунный тироидит (ХАИТ). И если гормоны бывают разные, среди них могут попасться те, которых опасаться следует, то опасность ХАИТа явно переоценена.
И если гормоны бывают разные, среди них могут попасться те, которых опасаться следует, то опасность ХАИТа явно переоценена.
Что такое ХАИТ? Это выработка организмом антител к своей щитовидной железе. Антитела долгое время атакуют ни в чём неповинный орган и очень часто могут уничтожить его совсем. Страшно.
Первый кошмар, с которым сталкиваются пациенты – повышение антител к тиреопероксидазе (ТПО). Причём, нормальные значения антител очень низкие (обычно до 6 ед), на этом фоне даже 30 ед кажутся кошмаром. Между тем, изолированное повышение антител к ТПО (т.е. если уровень гормонов ТТГ, Т4 свободного и Т3 свободного находятся в пределах нормы), ещё не повод для лечения.
По статистике, после выявления повышения антител вероятность развития настоящего хронического аутоиммунного тиреоидита в ближайшие 20 лет жизни — 30 %.
С антителами к тиреоглобулину (ТГ) ситуация ещё интереснее: они к ХАИТу отношения сами по себе не имеют, могут подняться «за компанию». Изолированное повышение антител к тиреоглобулину (когда антитела к ТПО не повышены) диагностически значимо только при полностью удалённой щитовидной железе. В остальных ситуациях это случайная находка, скажем так «личное дело самого организма, не касающееся эндокринолога».
Изолированное повышение антител к тиреоглобулину (когда антитела к ТПО не повышены) диагностически значимо только при полностью удалённой щитовидной железе. В остальных ситуациях это случайная находка, скажем так «личное дело самого организма, не касающееся эндокринолога».
Второй «кошмар» ХАИТа: изменения на УЗИ. Они обычно очень красочно описываются врачами, будя разные ассоциации у пациентов. На самом деле, врачи просто описывают типичную ситуацию, которая происходит со щитовидной железой, если она в беде.
Только по УЗИ диагноз ХАИТа поставить нельзя.
Чем грозят человеку изменения щитовидной железы при ХАИТе? Ничем. В рак это состояние не перерастёт, оперировать его не надо, на другие органы не расползётся.
Когда антитела к ТПО всё-таки имеют значение?
- Когда их больше 500 (несколько лет) или 1000 (выявлено впервые) при нормальном уровне ТТГ, Т4 и Т3 свободного. В этом случае человеку необходимо ежегодно проверять функцию щитовидной железы (вышеуказанные 4 показателя, лучше зимой, т.
 к. вероятность сбоя щитовидной железы зимой выше). 20 лет – это долго, 30 % — это мало, но лучше перестраховаться.
к. вероятность сбоя щитовидной железы зимой выше). 20 лет – это долго, 30 % — это мало, но лучше перестраховаться. - Если вышеуказанная ситуация отмечена во время беременности или при планируемой беременности, то женщину будут наблюдать гораздо пристальней. Беременность – нагрузка для щитовидной железы, кто знает, как она с ней справится.
- Если при высоком уровне антител есть нарушение уровня ТТГ, а Т4 и Т3 свободный – нормальные. Это называется субклинический гипотиреоз. Большая вероятность, что антитела до щитовидной железы всё-таки добрались. В такой ситуации можно назначить гормонально заместительную терапию. А можно не назначить. А можно назначить и потом отменить. Здесь уже решать должен врач в каждом конкретном случае, для этого его столько лет и обучали.
- Если нарушенный ТТГ совмещён с нарушенным Т4 свободным + высокие антитела. Вот это уже настоящий ХАИТ. В этой ситуации лечение необходимо.
И вот мы плавно подошли к третьему кошмару ХАИТа: пожизненная заместительная гормональная терапия (ЗГТ). Звучит ужасно, но на деле это означает всего одна таблетка с утра. Ограничений и противопоказаний, в принципе, нет никаких.
Звучит ужасно, но на деле это означает всего одна таблетка с утра. Ограничений и противопоказаний, в принципе, нет никаких.
- Беременеть и рожать на ЗГТ можно, препарат через плаценту не проходит, а ребёнок синтезирует себе гормоны с 8-й – 10-й недели самостоятельно.
- Солнце, море, сауна, массаж принципиально состояние не изменят, поэтому избегать их, лишая себя удовольствия, смысла нет.
- Алкоголь, вечеринки – да не вопрос, живите, как и раньше.
- Пропуск одной таблетки – да хоть 3-х, препарат накапливается и какое-то время организм протянет без особых потерь. Вот дольше пропускать – это уже чревато.
Четвёртый кошмар ХАИТа – набор веса на ЗГТ. Его не будет. Вы просто заменяете натуральный гормон искусственно произведённым. К счастью, произведённым очень хорошо, поэтому организм разницу не чувствует и живёт себе дальше.
Следует отметить, что ХАИТ был впервые описан японцем Хашимото (поэтому заболевание иногда и называют тироидит Хашимото) в 1912 году, ЗГТ пациенты получают уже не менее 30-ти лет. За это время по препаратам накоплен обширный материал, подтверждающий, что они не влияют ни на продолжительность жизни, ни на её качество.
За это время по препаратам накоплен обширный материал, подтверждающий, что они не влияют ни на продолжительность жизни, ни на её качество.
Единственный доказанный неблагоприятный эффект — усугубление остеопороза. В связи с этим лицам более 10-ти лет принимающим 100 и более мкг препарата, рекомендована рентгеновская денситометрия для оценки количества кальция в костях.
Наблюдаться с ХАИТом обязательно нужно, но кратность обследований должен определить врач индивидуально. Она зависит от нескольких причин: возраста, уровня ТТГ исходно, назначенной дозы препарата. Скажем сразу, что ежегодное УЗИ в этот список однозначно не войдёт.
Автор: Эндокринолог, кандидат медицинских наук Таныгина Наталья Ивановна.
Где сделать узи щитовидной железы в СПб. Цена. Что показывает.
Щитовидная железа — один из важнейших органов, который отвечает за обмен веществ в организме. Любой сбой в ее работе способен привести к самым серьезным заболеваниям.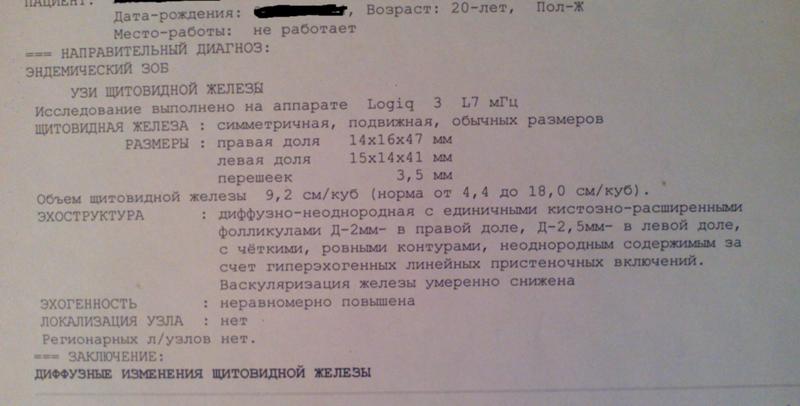 В случае «неполадок» щитовидка недвусмысленно сигнализирует о том, что пора всерьез заняться своим здоровьем. Но не всегда первые сигналы воспринимаются как руководство к действию. Например, быстрая утомляемость, сонливость, повышение температуры, частая смена настроения, ощущение кома в горле, снижение или набор веса, выпадение волос — все это симптомы, которые свидетельствуют, что пора сделать УЗИ щитовидной железы.
В случае «неполадок» щитовидка недвусмысленно сигнализирует о том, что пора всерьез заняться своим здоровьем. Но не всегда первые сигналы воспринимаются как руководство к действию. Например, быстрая утомляемость, сонливость, повышение температуры, частая смена настроения, ощущение кома в горле, снижение или набор веса, выпадение волос — все это симптомы, которые свидетельствуют, что пора сделать УЗИ щитовидной железы.
Что показывает УЗИ щитовидной железы
Вследствие неглубокого расположения органа и совершенства современных технических средств на ультразвуковом аппарате можно рассмотреть всю железу, за исключением частей, находящихся за трахеей или грудиной. Во время процедуры сканирования щитовидной железы оцениваются следующие параметры и признаки ее состояния:
- строение, расположение, контуры, структуру и размеры щитовидки,
- очаговые образования (узлы, кисты или кальцинаты),
- наличие, строение, размер и структуру видимых лимфоузлов,
- структуру и степень отклика на ультразвук слюнной железы,
- строение и размер гортани и мягких тканей шеи.

Чтобы быть уверенной, что всё в порядке, проводить УЗИ щитовидной железы рекомендуется 1 раз в год. Особенно важно это после 35 лет, когда с организмом начинают происходить изменения, которые обязательно нужно контролировать.
В процессе исследования врач изучает структуру органа, её однородность и размеры. Если Вы проходите УЗИ щитовидной железы регулярно, то любое изменение, даже малейшее, не останется незамеченным. Ведь самое главное — вовремя выявить проблему и начать её лечить.
Грустная статистика
Различные патологии щитовидной железы диагностируются у 20% взрослого населения. В некоторых районах планеты этот показатель – больше 50%. На появление патологических изменений в тканях щитовидной железы влияет плохая экологическая обстановка, наследственность, недостаток йода, интоксикации, стрессы, частые инфекции, травмы, сопутствующие заболевания.
В каких случаях назначают
Если у Вас внезапно появился один из нижеперечисленных симптомов, стоит задуматься о состоянии своей эндокринной системы, в частности, о работе щитовидной железы:
- Чрезмерная раздражительность
- Быстрая утомляемость
- Ощущение сердцебиения
- Вялость, сонливость, слабость, апатия
- Частые перепады в настроении
- Потливость
- Резкое изменение массы тела без видимой причины
- Припухлость в области шеи
- Неконтролируемое дрожание пальцев рук
- Усиленное выпадение волос
- Появление прощупываемых пальцами новообразований
Также обязательно рекомендуется пройти УЗИ щитовидной железы при следующих жизненных ситуациях:
- планируемая беременность;
- наличие наследственных заболеваний щитовидной железы и сахарного диабета;
- трудовая деятельность, связанная с вредным производством;
- достижение 40-летнего возраста;
- после приема гормональных препаратов;
Если УЗИ щитовидной железы в силу глубокого расположения отдельных отделов щитовидки или иных причин не дает исчерпывающей информации, назначаются дополнительные обследования, но альтернативы сканированию не существует.
Как подготовиться
Подготовка к сканированию щитовидной железы не требуется. Если ранее уже выполнялось ультразвуковое исследование железы, то следует взять с собой его результаты. Также возьмите с собой полотенце. Оно может понадобиться для подкладывания под голову и для вытирания геля с шеи.
Результаты исследований для женщин и мужчин, нормы и паталогии
Врач-диагност описывает полученные результаты в протоколе исследования. Обычно время подготовки письменного заключения не превышает 10 минут.
Как правило, в случае нормы в протоколе УЗИ щитовидной железы содержится формулировка: «Форма железы – стандартная, контуры – четкие и ровные, структура – однородная, плотность – стандартная, узлы и кисты – отсутствуют, лимфоузлы – не увеличены».
Размеры щитовидной железы служат основой для определения ее объема, который у женщин должен быть не более 18 мл, а у мужчин не более 25 мл (данные Всемирной организации здравоохранения). Норма объема щитовидной железы у детей определяется индивидуально, учитывается пол и возраст ребенка.
При УЗИ щитовидной железы могут быть выявлены следующие патологии:
- Диффузно-токсический зоб – увеличенная в объеме железа повышает продуцирование гормонов. Характерные признаки: повышенная возбудимость, раздражительность, похудение без видимой причины, учащенное сердцебиение.
- Узловой зоб – формирование легко прощупываемого уплотнения. Разные стадии характеризуются различными симптомами, основной признак – легко пальпируемый узел в щитовидной железе.
- Гипотиреоз – уменьшенная в объеме железа снижает выработку гормонов.
- Тиреоидит – это воспалительное заболевание могут вызвать вирусы или бактерии. Характерные признаки: головная боль, боль в передней области шеи, повышение температуры тела.
- Киста – образование небольшой области (врожденной или приобретенной), заполненной жидкостью. В случае ее нагноения появляются боли в области шеи и повышается температура.

- Доброкачественные и злокачественные опухоли – уплотнения, ограниченные от окружающих тканей (аденома), или прорастающие в них (онкологические заболевания). В этом случае большое внимание уделяют анализу лимфатических узлов. Их увеличение может свидетельствовать о злокачественности образования.
УЗИ щитовидной железы является одним из самых безопасных, информативных и достоверных методов, применяемых для оценки развития патологических процессов.
Вы можете записаться на УЗИ щитовидной железы к нашему специалисту УЗ-диагностики Озиевой М. И.
Администратор поможет записать вас на прием к врачу , подберёт удобное время и день для посещения клиники+7(921)80-80-219
Сонография диффузного заболевания щитовидной железы — Юэнь — 2016 — Австралазийский журнал ультразвука в медицине
Введение
Основным показанием к сонографии щитовидной железы является оценка очаговых узлов или масс, чтобы попытаться определить их природу. Однако УЗИ также полезно при оценке диффузного заболевания щитовидной железы. Эта статья направлена на обзор распространенных диффузных заболеваний щитовидной железы и их сонографических особенностей.
Однако УЗИ также полезно при оценке диффузного заболевания щитовидной железы. Эта статья направлена на обзор распространенных диффузных заболеваний щитовидной железы и их сонографических особенностей.
Многоузловой зоб
Пациенты с многоузловым зобом (МНЗ) чаще всего клинически эутиреоидны, но могут быть гипертиреоидными или пограничными с подавленными уровнями тиреотропного гормона (ТТГ), но нормальными свободными Т 4 и Т 3 .Это наиболее частая причина компрессии трахеи/пищевода и даже может быть причиной паралича гортани.1
Нетоксический МНГ является частой находкой как в йододефицитной, так и в йододефицитной популяции с распространенностью до 12%.2 Это результат повторяющихся эпизодов гиперплазии и инволюции, которые в сочетании приводят к более неравномерному увеличению щитовидной железы из-за различий между фолликулярными клетками в их реакции на внешние стимулы, такие как трофические гормоны. Почти все давние простые зобы превращаются в МНГ, и они приводят к самым сильным увеличениям щитовидной железы, которые часто ошибочно принимают за новообразования. При синдроме Пламмера автономно функционирующий узел развивается в длительно существующем МНГ и вызывает гипертиреоз (токсический МНГ). По оценкам, клинически выраженные автономные узлы развиваются примерно в 10% случаев ЗНО в течение 10 лет наблюдения, тогда как частота злокачественных новообразований при длительно существующих ЗНО низка (<5%).3, 4
Почти все давние простые зобы превращаются в МНГ, и они приводят к самым сильным увеличениям щитовидной железы, которые часто ошибочно принимают за новообразования. При синдроме Пламмера автономно функционирующий узел развивается в длительно существующем МНГ и вызывает гипертиреоз (токсический МНГ). По оценкам, клинически выраженные автономные узлы развиваются примерно в 10% случаев ЗНО в течение 10 лет наблюдения, тогда как частота злокачественных новообразований при длительно существующих ЗНО низка (<5%).3, 4
Типичная сонографическая картина MNG5, 6 представляет собой четко очерченное диффузное увеличение щитовидной железы с неоднородным узловатым внешним видом (рис. 1).Наличие кальцификации, фиброза, кистозных изменений и кровоизлияний способствует неоднородному внешнему виду. Большинство (87%) доброкачественных узлов преимущественно солидные (<50% кистозного компонента).7 13% доброкачественных узлов преимущественно кистозные (>50% кистозного компонента) с множественными внутренними перегородками. Кистозный компонент обусловлен дегенерацией, кровоизлиянием или коллоидным содержимым. Чисто кистозный узел встречается редко (<2% всех узлов), но маловероятно, что он злокачественный.8 Губчатый вид (скопление множества микрокистозных компонентов в >50% объема узла) (рис. 2) является высокоспецифичным (99.7%) для доброкачественных гиперпластических узлов с высокой отрицательной прогностической ценностью (98,5%) для злокачественности.7, 9, 10 Солидные узлы в основном изоэхогенны, а меньшинство (5%) гипоэхогенны. Хотя эти узлы не инкапсулированы, они остаются четко очерченными, окруженными ореолом (ореол состоит из сдавленной паренхимы щитовидной железы и связанных с ней кровеносных сосудов) и могут быть конгломератами. Неоднородная внутренняя эхо-картина узлов часто наблюдается с внутренним дебрисом и перегородками из-за кровоизлияния, а твердые компоненты в кистозных участках возникают из-за сгустков крови (рис. 3).Кальцинаты (присутствуют в 15-25%) обычно множественные, плотные с задней акустической тенью и могут быть криволинейными/кольцевидными, дисморфными или грубыми.
Кистозный компонент обусловлен дегенерацией, кровоизлиянием или коллоидным содержимым. Чисто кистозный узел встречается редко (<2% всех узлов), но маловероятно, что он злокачественный.8 Губчатый вид (скопление множества микрокистозных компонентов в >50% объема узла) (рис. 2) является высокоспецифичным (99.7%) для доброкачественных гиперпластических узлов с высокой отрицательной прогностической ценностью (98,5%) для злокачественности.7, 9, 10 Солидные узлы в основном изоэхогенны, а меньшинство (5%) гипоэхогенны. Хотя эти узлы не инкапсулированы, они остаются четко очерченными, окруженными ореолом (ореол состоит из сдавленной паренхимы щитовидной железы и связанных с ней кровеносных сосудов) и могут быть конгломератами. Неоднородная внутренняя эхо-картина узлов часто наблюдается с внутренним дебрисом и перегородками из-за кровоизлияния, а твердые компоненты в кистозных участках возникают из-за сгустков крови (рис. 3).Кальцинаты (присутствуют в 15-25%) обычно множественные, плотные с задней акустической тенью и могут быть криволинейными/кольцевидными, дисморфными или грубыми. Наличие множественных крошечных эхогенных очагов без тени с артефактами в виде «хвоста кометы» (рис. 4) свидетельствует о коллоидном узле 11 и не должно быть ошибочно принято за микрокальцинаты. При допплерографии эти узелки демонстрируют преимущественно периферическую васкуляризацию, в то время как перегородки и солидные компоненты внутри кистозных участков из-за образования крови и сгустков не имеют сосудов.12-15 Фоновая паренхима щитовидной железы часто показывает грубую, неоднородную эхо-картину, в отличие от тонких, ярких эхосигналов в нормальной щитовидной железе.
Наличие множественных крошечных эхогенных очагов без тени с артефактами в виде «хвоста кометы» (рис. 4) свидетельствует о коллоидном узле 11 и не должно быть ошибочно принято за микрокальцинаты. При допплерографии эти узелки демонстрируют преимущественно периферическую васкуляризацию, в то время как перегородки и солидные компоненты внутри кистозных участков из-за образования крови и сгустков не имеют сосудов.12-15 Фоновая паренхима щитовидной железы часто показывает грубую, неоднородную эхо-картину, в отличие от тонких, ярких эхосигналов в нормальной щитовидной железе.
Ультразвук в поперечной шкале серого показывает типичный вид многоузлового зоба в виде хорошо очерченного диффузного увеличения щитовидной железы с неоднородным узловым внешним видом (стрелки).
Ультразвук в поперечной шкале серого показывает губчатую форму (стрелки) скопления множественных микрокистозных компонентов в >50% объема узла, что очень специфично для доброкачественного гиперпластического узла.
УЗИ в продольном направлении показывает преимущественно кистозный узел. Солидный компонент (изогнутая стрелка) внутри кистозного компонента «*» обусловлен наличием тромба и неизменно бессосудистым при допплеровском исследовании.
УЗИ в поперечной шкале серого показывает крошечные эхогенные очаги без тени с артефактами «хвоста кометы» (стрелки), которые очень наводят на мысль о содержании коллоидов.
Исследования показали, что пациенты с множественными узлами щитовидной железы имеют такой же риск малигнизации, как и пациенты с одиночными узлами, а наличие множественных узлов не указывает на доброкачественность.8, 12, 16 Наиболее частым видом рака при МНГ является папиллярная карцинома. Роль УЗИ при МНГ заключается в обнаружении любых подозрительных узлов, оценке шеи на предмет метастатических узлов и проведении тонкоигольной аспирации или биопсии подозрительных узлов и/или узлов на шее. -очерченный, в высоту выше ширины, резко гипоэхогенный узел, точечный микрокальцинат и хаотичная внутриузловая васкуляризация. Типичными сонографическими проявлениями метастатических узлов папиллярной карциномы являются солидные / кистозные, гиперэхогенные, ± точечные микрокальцификаты, аномальная васкуляризация и, в частности, локализованные в пре- / паратрахеальных и глубоких областях шейной цепи.5, 6 Быстрый рост узла щитовидной железы также указывает на повышенный риск малигнизации17, 18, и те узлы щитовидной железы, которые демонстрируют значительный рост при серийном УЗИ, должны быть подвергнуты тонкоигольной аспирации или биопсии. Тем не менее, последние данные свидетельствуют о том, что тонкоигольная аспирационная цитология (FNAC) узелков, которые увеличиваются в объеме более чем на 50%, вряд ли позволят поставить диагноз злокачественности. Положительный результат FNAC более вероятен в узлах с подозрительными сонографическими особенностями.19
-очерченный, в высоту выше ширины, резко гипоэхогенный узел, точечный микрокальцинат и хаотичная внутриузловая васкуляризация. Типичными сонографическими проявлениями метастатических узлов папиллярной карциномы являются солидные / кистозные, гиперэхогенные, ± точечные микрокальцификаты, аномальная васкуляризация и, в частности, локализованные в пре- / паратрахеальных и глубоких областях шейной цепи.5, 6 Быстрый рост узла щитовидной железы также указывает на повышенный риск малигнизации17, 18, и те узлы щитовидной железы, которые демонстрируют значительный рост при серийном УЗИ, должны быть подвергнуты тонкоигольной аспирации или биопсии. Тем не менее, последние данные свидетельствуют о том, что тонкоигольная аспирационная цитология (FNAC) узелков, которые увеличиваются в объеме более чем на 50%, вряд ли позволят поставить диагноз злокачественности. Положительный результат FNAC более вероятен в узлах с подозрительными сонографическими особенностями.19
Токсический МНГ относится к гипертиреозу с МНГ. Сцинтиграфия щитовидной железы выявляет функционирующие горячие узлы в угнетенных экстранодулярных тканях щитовидной железы. Это, как правило, возникает у пожилых людей, при этом признаки и симптомы тиреотоксикоза мягче, чем у болезни Грейвса. С другой стороны, токсический автономный узел относится к гипертиреозу с одним или двумя гиперфункционирующими узлами щитовидной железы. 20 Такой узел, функционируя независимо от нормальной гипофизарно-щитовидной оси, производит избыточный гормон щитовидной железы и подавляет тиреотропин. Сцинтиграфия щитовидной железы выявляет токсический автономный узел в виде гиперфункционирующего горячего узла, в то время как окружающие экстранодулярные ткани щитовидной железы показывают сниженное поглощение индикатора (частичное подавление) или отсутствие поглощения индикатора (полное подавление).21
Сцинтиграфия щитовидной железы выявляет функционирующие горячие узлы в угнетенных экстранодулярных тканях щитовидной железы. Это, как правило, возникает у пожилых людей, при этом признаки и симптомы тиреотоксикоза мягче, чем у болезни Грейвса. С другой стороны, токсический автономный узел относится к гипертиреозу с одним или двумя гиперфункционирующими узлами щитовидной железы. 20 Такой узел, функционируя независимо от нормальной гипофизарно-щитовидной оси, производит избыточный гормон щитовидной железы и подавляет тиреотропин. Сцинтиграфия щитовидной железы выявляет токсический автономный узел в виде гиперфункционирующего горячего узла, в то время как окружающие экстранодулярные ткани щитовидной железы показывают сниженное поглощение индикатора (частичное подавление) или отсутствие поглощения индикатора (полное подавление).21
Болезнь Грейвса
Болезнь Грейвса — это аутоиммунное заболевание, характеризующееся выработкой аутоантител против многих белков щитовидной железы, в первую очередь аутоантител к рецептору ТТГ, которые имитируют действие ТТГ (тиреотропные антитела длительного действия — LATS), которые вызывают диффузную гиперплазию и гипертрофию щитовидная железа. 3, 22 Это наиболее частая причина эндогенного гипертиреоза, на которую приходится 60–80% случаев, с преобладанием 10:1 среди женщин и пиком заболеваемости в возрасте 20–50 лет.2 Характеризуется клинической триадой гипертиреоза, связанного с диффузным увеличением железы, инфильтративной офтальмопатией с экзофтальмом и локализованной инфильтративной дермопатией (претибиальный микседема). Лабораторные данные включают повышенный уровень свободного Т 3 и Т 4 в сыворотке и снижение ТТГ в сыворотке.3
3, 22 Это наиболее частая причина эндогенного гипертиреоза, на которую приходится 60–80% случаев, с преобладанием 10:1 среди женщин и пиком заболеваемости в возрасте 20–50 лет.2 Характеризуется клинической триадой гипертиреоза, связанного с диффузным увеличением железы, инфильтративной офтальмопатией с экзофтальмом и локализованной инфильтративной дермопатией (претибиальный микседема). Лабораторные данные включают повышенный уровень свободного Т 3 и Т 4 в сыворотке и снижение ТТГ в сыворотке.3
Основными сонографическими признаками болезни Грейвса6, 22 являются диффузное и симметричное увеличение щитовидной железы (включая перешеек) от легкой до умеренной степени с округлым контуром, гипоэхогенное, гетерогенное, «пятнистое» паренхиматозное эхо-паттерн и заметно повышенная паренхиматозная васкуляризация (турбулентный поток). с артериально-венозными шунтами), создавая впечатление «тиреоидного ада» (рис. 5).Паренхиматозная гипоэхогенность обусловлена снижением содержания коллоидов и повышенной клеточностью, что приводит к уменьшению коллоидно-клеточной поверхности и/или гиперваскуляризации. 23 Отмечено, что сохранение паренхиматозной гипоэхогенности после прекращения медикаментозной терапии связано с рецидивом гипертиреоза.24 Повышенная васкуляризация паренхимы не коррелирует с функцией щитовидной железы и является просто отражением воспалительной активности. Однако повышенная васкуляризация имеет тенденцию уменьшаться в ответ на терапию и вновь появляться при рецидиве.Следует отметить, что при болезни Грейвса пиковая систолическая скорость в нижней щитовидной артерии может быть увеличена до 120 см/с. При тиреоидите Хашимото такого повышения пиковой систолической скорости не наблюдается.22, 25
23 Отмечено, что сохранение паренхиматозной гипоэхогенности после прекращения медикаментозной терапии связано с рецидивом гипертиреоза.24 Повышенная васкуляризация паренхимы не коррелирует с функцией щитовидной железы и является просто отражением воспалительной активности. Однако повышенная васкуляризация имеет тенденцию уменьшаться в ответ на терапию и вновь появляться при рецидиве.Следует отметить, что при болезни Грейвса пиковая систолическая скорость в нижней щитовидной артерии может быть увеличена до 120 см/с. При тиреоидите Хашимото такого повышения пиковой систолической скорости не наблюдается.22, 25
Поперечное (а) и продольное (б) ультразвуковое допплеровское сканирование показывает заметное увеличение паренхиматозной васкуляризации при болезни Грейвса, что дает вид «щитовидного ада».
Диагноз болезни Грейвса ставится на основании клинических и лабораторных данных, и ультразвуковое исследование обычно не требуется. Тем не менее, УЗИ щитовидной железы может быть полезным у пациентов с неэффективностью медикаментозной терапии и подозрением на другие причины тиреоидита. Ультразвуковое исследование щитовидной железы также показано для оценки объема щитовидной железы у пациентов, которым предстоит лечение радиоактивным йодом.6, 22
Тем не менее, УЗИ щитовидной железы может быть полезным у пациентов с неэффективностью медикаментозной терапии и подозрением на другие причины тиреоидита. Ультразвуковое исследование щитовидной железы также показано для оценки объема щитовидной железы у пациентов, которым предстоит лечение радиоактивным йодом.6, 22
Сцинтиграфия щитовидной железы при болезни Грейвса показывает, что щитовидная железа, как правило, увеличена, при этом железистая активность повышена по сравнению с фоном из-за повышенной стимуляции и функции желез.21
Тиреоидит Хашимото (хронический лимфоцитарный тиреоидит)
Тиреоидит Хашимото — это хроническое аутоиммунно-опосредованное лимфоцитарное воспаление щитовидной железы,25 приводящее к разрушению щитовидной железы с постепенным прогрессирующим поражением щитовидной железы.3 предрасположенность 10–20: 1 и наиболее распространена в возрасте от 45 до 65 лет. Патогенез заключается в нарушении самопереносимости тиреоидных аутоантигенов. Циркулирующие аутоантитела против тиреоглобулина и тиреопероксидазы присутствуют у большинства пациентов с тиреоидитом Хашимото, а индукция аутоиммунитета щитовидной железы приводит к прогрессирующему истощению эпителиальных клеток щитовидной железы путем апоптоза с замещением паренхимы щитовидной железы мононуклеарной клеточной инфильтрацией и фиброзом. общее проявление — постепенное, безболезненное увеличение щитовидной железы. Зоб при тиреоидите Хашимото обычно твердый и эластичный, но может варьироваться от мягкого до твердого.Антитела к тиреопероксидазе часто имеют очень высокие титры (> 1000 МЕ/л). Пациенты обычно находятся в эутиреоидном состоянии с нормальными гормонами Т 3 и Т 4 . В 20% случаев наблюдается гипотиреоз, в то время как в 5% случаев наблюдается начальная токсическая фаза «хашитоксикоза».1, 23 Диагноз тиреоидита Хашимото в основном основывается на положительной серологии аутоантител к щитовидной железе у пациентов с симптомами. Таким образом, диагноз может быть пропущен, если аутоантитела к щитовидной железе отрицательны.
Циркулирующие аутоантитела против тиреоглобулина и тиреопероксидазы присутствуют у большинства пациентов с тиреоидитом Хашимото, а индукция аутоиммунитета щитовидной железы приводит к прогрессирующему истощению эпителиальных клеток щитовидной железы путем апоптоза с замещением паренхимы щитовидной железы мононуклеарной клеточной инфильтрацией и фиброзом. общее проявление — постепенное, безболезненное увеличение щитовидной железы. Зоб при тиреоидите Хашимото обычно твердый и эластичный, но может варьироваться от мягкого до твердого.Антитела к тиреопероксидазе часто имеют очень высокие титры (> 1000 МЕ/л). Пациенты обычно находятся в эутиреоидном состоянии с нормальными гормонами Т 3 и Т 4 . В 20% случаев наблюдается гипотиреоз, в то время как в 5% случаев наблюдается начальная токсическая фаза «хашитоксикоза».1, 23 Диагноз тиреоидита Хашимото в основном основывается на положительной серологии аутоантител к щитовидной железе у пациентов с симптомами. Таким образом, диагноз может быть пропущен, если аутоантитела к щитовидной железе отрицательны. Исследования показали, что УЗИ полезно для диагностики тиреоидита Хашимото и других аутоиммунных заболеваний щитовидной железы с типичными сонографическими проявлениями.6, 27-29
Исследования показали, что УЗИ полезно для диагностики тиреоидита Хашимото и других аутоиммунных заболеваний щитовидной железы с типичными сонографическими проявлениями.6, 27-29
Классическая сонографическая картина тиреоидита Хашимото представляет собой диффузную, умеренно увеличенную, гипоэхогенную железу с дольчатыми контурами, неоднородной эхогенной картиной и тонкими эхогенными фиброзными прожилками внутри. Васкуляризация варьируется в зависимости от стадии и типа поражения. 25 На самом деле сонографические проявления тиреоидита Хашимото различаются на разных фазах заболевания. 6, 25
При остром очаговом тиреоидите Хашимото дискретные узелки возникают почти с одинаковой частотой на фоне диффузного тиреоидита Хашимото или нормальной паренхимы щитовидной железы.Узелки на фоне тиреоидита Хашимото, как правило, одиночные, твердые, некальцинированные, гиперэхогенные и с ореолом, в то время как узлы без фона тиреоидита Хашимото могут иметь кистозные изменения и кальцификацию яичной скорлупы. Васкуляризация узелкового тиреоидита Хашимото широко варьирует и может имитировать как доброкачественные, так и злокачественные узлы щитовидной железы. При остром диффузном тиреоидите Хашимото имеется диффузный гипоэхогенный зоб, который может иметь дольчатый контур. можно увидеть (рис. 6).31 Также могут быть множественные небольшие (~ 2–6 мм) гипоэхогенные узелки, дающие микроузелковую эхо-картину (представляющую инфильтрацию лимфоцитов и эхогенные ободки из-за фиброзных перегородок), которые охватывают всю железу. 32 Паренхиматозная васкуляризация может варьироваться от гиповаскулярной до диффузной гиперваскулярной. .33 Гиперваскуляризация вызвана гипертрофическим действием тиреотропного гормона (ТТГ) и уменьшается, когда уровень ТТГ возвращается к норме.34 Следует отметить, что гиперваскуляризация при тиреоидите Хашимото никогда не бывает такой выраженной, как при болезни Грейвса, и скорости потока в пределах нормы.25
Васкуляризация узелкового тиреоидита Хашимото широко варьирует и может имитировать как доброкачественные, так и злокачественные узлы щитовидной железы. При остром диффузном тиреоидите Хашимото имеется диффузный гипоэхогенный зоб, который может иметь дольчатый контур. можно увидеть (рис. 6).31 Также могут быть множественные небольшие (~ 2–6 мм) гипоэхогенные узелки, дающие микроузелковую эхо-картину (представляющую инфильтрацию лимфоцитов и эхогенные ободки из-за фиброзных перегородок), которые охватывают всю железу. 32 Паренхиматозная васкуляризация может варьироваться от гиповаскулярной до диффузной гиперваскулярной. .33 Гиперваскуляризация вызвана гипертрофическим действием тиреотропного гормона (ТТГ) и уменьшается, когда уровень ТТГ возвращается к норме.34 Следует отметить, что гиперваскуляризация при тиреоидите Хашимото никогда не бывает такой выраженной, как при болезни Грейвса, и скорости потока в пределах нормы.25
УЗИ в поперечной шкале серого показывает диффузный гипоэхогенный зоб (стрелки) с нечетко очерченными пятнистыми гипоэхогенными областями, разделенными эхогенными фиброзными перегородками (изогнутая стрелка) при остром диффузном тиреоидите Хашимото.
При хроническом тиреоидите Хашимото сонография показывает увеличенную, гипоэхогенную, микроузелковую железу с дольчатыми контурами. Могут быть видны диффузные гипоэхогенные паренхиматозные эхосигналы, дающие вид «призрачной щитовидной железы», с эхогенными фиброзными перегородками или без них.25
В атрофической/терминальной стадии тиреоидит Хашимото выглядит как небольшая гипоэхогенная железа с гетерогенной эхогенной картиной и обычно гиповаскулярная при допплеровском исследовании.6, 25
Пациенты с тиреоидитом Хашимото имеют повышенный риск развития других аутоиммунных заболеваний, в том числе эндокринных (диабет 1 типа, аутоиммунный адреналит) и неэндокринных (системная красная волчанка, миастения, синдром Шегрена). при тиреоидите Хашимото.Выявлена сильная связь между неходжкинской лимфомой щитовидной железы и предшествующим тиреоидитом Хашимото.35, 36 Имеются также сообщения, предполагающие повышенный риск папиллярной карциномы при тиреоидите Хашимото. принято для оценки поражений, подозрительных на злокачественное новообразование щитовидной железы. В частности, наличие кальцификации любого типа в узлах, связанных с тиреоидитом Хашимото, следует рассматривать как подозрение на злокачественность.Сообщается, что кальцификация любого вида в узлах, связанных с тиреоидитом Хашимото, имеет 50%-й риск злокачественного новообразования по сравнению с 4,7% в некальцинированных узлах.40
принято для оценки поражений, подозрительных на злокачественное новообразование щитовидной железы. В частности, наличие кальцификации любого типа в узлах, связанных с тиреоидитом Хашимото, следует рассматривать как подозрение на злокачественность.Сообщается, что кальцификация любого вида в узлах, связанных с тиреоидитом Хашимото, имеет 50%-й риск злокачественного новообразования по сравнению с 4,7% в некальцинированных узлах.40
Тиреоидит де Кервена (подострый гранулематозный тиреоидит)
Тиреоидит де Кервена представляет собой самокупирующееся негнойное воспалительное заболевание щитовидной железы.41 Скорее всего, оно вызвано вирусной инфекцией, поскольку у большинства пациентов непосредственно перед началом тиреоидита в анамнезе были инфекции верхних дыхательных путей.Вирусная инфекция может привести к воздействию вирусного или тиреоидного антигена, вторичного по отношению к вызванному вирусом повреждению ткани хозяина, а антиген, в свою очередь, стимулирует цитотоксические Т-лимфоциты, которые повреждают фолликулярные клетки щитовидной железы. В отличие от аутоиммунного заболевания щитовидной железы, этот иммунный ответ инициируется вирусом и не является самовоспроизводящимся, поэтому процесс ограничен.3 У пациентов чаще всего присутствуют предшествующие гриппоподобные симптомы, высокая температура и болезненный зоб. Зоб может быть симметричным или асимметричным, диффузным или узловым.Боль в щитовидной железе вначале односторонняя, но затем распространяется на контралатеральную долю, и у половины пациентов проявляются тиреотоксические симптомы. Лабораторные данные обычно показывают повышенную скорость оседания эритроцитов и С-реактивный белок. Количество лейкоцитов обычно нормальное или слегка повышено. У больных тиреотоксикозом изначально повышены гормоны Т 3 и Т 4 и снижен ТТГ. Тиреоглобулин повышен из-за разрушения фолликулов, а тиреоидные антитела обычно отсутствуют.Эта начальная тиреотоксическая фаза может длиться от недель до 2 месяцев, за ней следует короткая эутиреоидная фаза, продолжающаяся от 1 до 3 недель, затем фаза гипотиреоза, продолжающаяся от недель до месяцев.
В отличие от аутоиммунного заболевания щитовидной железы, этот иммунный ответ инициируется вирусом и не является самовоспроизводящимся, поэтому процесс ограничен.3 У пациентов чаще всего присутствуют предшествующие гриппоподобные симптомы, высокая температура и болезненный зоб. Зоб может быть симметричным или асимметричным, диффузным или узловым.Боль в щитовидной железе вначале односторонняя, но затем распространяется на контралатеральную долю, и у половины пациентов проявляются тиреотоксические симптомы. Лабораторные данные обычно показывают повышенную скорость оседания эритроцитов и С-реактивный белок. Количество лейкоцитов обычно нормальное или слегка повышено. У больных тиреотоксикозом изначально повышены гормоны Т 3 и Т 4 и снижен ТТГ. Тиреоглобулин повышен из-за разрушения фолликулов, а тиреоидные антитела обычно отсутствуют.Эта начальная тиреотоксическая фаза может длиться от недель до 2 месяцев, за ней следует короткая эутиреоидная фаза, продолжающаяся от 1 до 3 недель, затем фаза гипотиреоза, продолжающаяся от недель до месяцев. В заключительной фазе восстановления щитовидная железа возвращается к нормальной функции, и пациент находится в эутиреоидном состоянии.41
В заключительной фазе восстановления щитовидная железа возвращается к нормальной функции, и пациент находится в эутиреоидном состоянии.41
Сонографически в острой фазе обычно определяется фокальная, нечетко очерченная гипоэхогенная узловатая область в субкапсулярной области с нормальной или гетерогенной гипоэхогенной прилежащей паренхимой щитовидной железы.Вовлеченная узловая область является аваскулярной или гиповаскулярной при ультразвуковой допплерографии (рис. 7). Болезненность щитовидной железы определяется давлением датчика. Воспалительные узлы часто видны в центральном отделе или нижней внутренней яремной цепи. В подострой фазе происходит прогрессирование увеличения желез, вовлекая всю долю или даже всю железу (рис. 8). Паренхима остается гиповаскулярной и демонстрирует диффузно-пятнистую или сливающуюся нечетко очерченную гипоэхогенную эхо-паттерн. Обычно при надавливании датчика сохраняется остаточная болезненность.Соседние воспалительные узлы все еще могут быть видны. В фазе выздоровления происходит возвращение к нормальному внешнему виду, но иногда может наблюдаться атрофия желез или остаточные узлы. усиление кровотока в фазе восстановления болезни.43, 44
В фазе выздоровления происходит возвращение к нормальному внешнему виду, но иногда может наблюдаться атрофия желез или остаточные узлы. усиление кровотока в фазе восстановления болезни.43, 44
Ультразвуковая допплерография с поперечной энергетической допплерографией показывает фокальную, нечетко очерченную, бессосудистую, гипоэхогенную узелковую область в субкапсулярной области (стрелка) в острой фазе тиреоидита де Кервена.
Ультразвуковое исследование в продольной шкале серого в том же случае, что и на рисунке 7, показывает, что в подострой фазе тиреоидита де Кервена наблюдается прогрессирование с вовлечением почти всей доли (стрелки). Эхографическая картина в острой фазе тиреоидита де Кервена может быть ошибочно принята за узел щитовидной железы, вызывающий подозрение на злокачественность. Тем не менее, клинические воспалительные симптомы и признаки, а также болезненность щитовидной железы служат полезным ключом к постановке диагноза. Последующее УЗИ через 7–10 дней покажет прогрессирование воспаления на остальную часть щитовидной железы и избавит от необходимости ненужной тонкоигольной аспирации или биопсии.6
Последующее УЗИ через 7–10 дней покажет прогрессирование воспаления на остальную часть щитовидной железы и избавит от необходимости ненужной тонкоигольной аспирации или биопсии.6
Большинство пациентов с тиреоидитом де Кервена выздоравливают без осложнений, но перманентный гипотиреоз наблюдается в 4–22% случаев и может проявляться поздно. Таким образом, пациентам может потребоваться ежегодное наблюдение за функцией щитовидной железы для исключения субклинического гипотиреоза. 41
Острый гнойный тиреоидит
Щитовидная железа является органом, очень устойчивым к инфекциям, благодаря своей толстой фиброзной капсуле, высокой васкуляризации, высокому содержанию йода и обильным лимфатическим сосудам.Когда редкая гнойная инфекция щитовидной железы возникает, она обычно поражает детей и имеет тенденцию быть рецидивирующей и слева и связана с наличием синуса грушевидной ямки, связанного с аномалией четвертой жаберной щели. 45, 46
45, 46
Инфекция обычно начинается в мягких тканях перищитовидной железы. Абсцессы, расположенные как внутри, так и вне щитовидной железы, выглядят как нечетко очерченные, гипоэхогенные гетерогенные поражения с внутренним мусором. Могут присутствовать внутренние перегородки или газ, и обычно видны соседние воспалительные/реактивные узлы.Фасциальные плоскости между щитовидной железой и мягкими тканями будут сохранены, если инфекция ограничена перитиреоидными тканями, но лицевые плоскости будут уничтожены, если инфекция распространится на щитовидную железу. Ультразвук используется, чтобы подтвердить наличие абсцесса, определить, поражена ли щитовидная железа, и оценить состояние прилегающих жизненно важных структур, таких как крупные сосуды шеи (рис. 9 и 10). Это также полезно для направления аспирации абсцесса иглой и для оценки ответа на лечение.После стихания инфекции следует провести исследование с барием или компьютерную томографию для выявления обычно ассоциированного синуса грушевидной ямки (рис. 11).46 Сообщалось, что гнойный тиреоидит может осложняться тиреотоксикозом.47
11).46 Сообщалось, что гнойный тиреоидит может осложняться тиреотоксикозом.47
Поперечная серая шкала УЗИ при остром гнойном тиреоидите показывает очаговый абсцесс в левой доле щитовидной железы в виде нечеткого гипоэхогенного очага (стрелка) с прилегающим воспалительным утолщением.Общие сонные артерии (указатели) и левая внутренняя яремная вена (изогнутая стрелка) интактны.
КТ с контрастным усилением в осевом направлении того же случая, что и на рисунке 9, показывает очаговый абсцесс щитовидной железы в виде нечетко очерченного гиподенсивного поражения со слабым усилением (стрелка). Общие сонные артерии (изогнутые стрелки) и внутренние яремные вены (стрелки) интактны и проходимы. Исследование с глотанием бария в том же случае, что и на рисунках 9 и 10, очерчивает синус левой грушевидной ямки (стрелки), связанный с аномалией четвертой жаберной щели.Анапластическая карцинома щитовидной железы
Анапластические карциномы составляют менее 5% опухолей щитовидной железы. Это недифференцированные опухоли фолликулярного эпителия щитовидной железы, агрессивные опухоли с почти 100% смертностью. Пациенты с анапластической карциномой старше (средний возраст 65 лет), чем пациенты с другими типами злокачественных новообразований щитовидной железы. Около 25% пациентов с анапластической карциномой имеют в анамнезе высокодифференцированную карциному щитовидной железы, а еще 25% пациентов имеют сопутствующую высокодифференцированную опухоль в резецированном образце.3
Это недифференцированные опухоли фолликулярного эпителия щитовидной железы, агрессивные опухоли с почти 100% смертностью. Пациенты с анапластической карциномой старше (средний возраст 65 лет), чем пациенты с другими типами злокачественных новообразований щитовидной железы. Около 25% пациентов с анапластической карциномой имеют в анамнезе высокодифференцированную карциному щитовидной железы, а еще 25% пациентов имеют сопутствующую высокодифференцированную опухоль в резецированном образце.3
Наиболее частым проявлением является быстрорастущее крупное (обычно > 5 см) болезненное образование в области щитовидной железы. Половина пациентов имеют сопутствующие симптомы местной инвазии/сдавления верхних отделов пищеварительного тракта, такие как одышка, дисфагия и охриплость голоса (присутствуют в 30% случаев и обусловлены параличом возвратного гортанного нерва). Отдаленные метастазы (в легкие, кости, печень и головной мозг) нередко наблюдаются при поступлении. Естественное течение быстро приводит к летальному исходу, средняя выживаемость составляет 6 месяцев после постановки диагноза. 48, 49
48, 49
При ультразвуковом исследовании анапластическая карцинома выглядит как нечетко очерченная гипоэхогенная опухоль, диффузно инфильтрирующая всю долю или железу.48–50 Некротические участки и плотные аморфные кальцификации являются обычным явлением и наблюдаются в 78% и 58% случаев соответственно (рис. 12). 51 Фон узлового зоба наблюдается в 47%.48 Экстракапсулярное распространение с прорастанием в соседние структуры, включая гортань, трахею, пищевод и возвратный гортанный нерв, а также сосудистая инвазия в общую сонную артерию и внутреннюю яремную вену наблюдается в трети случаев. пациенты.Узловые (Рисунок 13) или отдаленные метастазы присутствуют у 80% пациентов.52 Метастатические узлы гипоэхогенны и демонстрируют кистозный некроз в 50% случаев.53 Ультразвуковая допплерография показывает множественные, небольшие, хаотические внутриопухолевые сосуды, но некротические опухоли могут быть бессосудистыми или гиповаскулярный из-за сосудистой инфильтрации/окклюзии. Аномальная васкуляризация также наблюдается в метастатических узлах и опухолевых тромбах в инфильтрированных сосудах. 48, 49
Аномальная васкуляризация также наблюдается в метастатических узлах и опухолевых тромбах в инфильтрированных сосудах. 48, 49
Ультразвук в поперечной шкале серого показывает анапластическую карциному щитовидной железы в виде нечеткой гипоэхогенной опухоли, диффузно инфильтрирующей всю железу (стрелки).Обратите внимание на плотные аморфные кальцинаты (изогнутые стрелки).
Ультразвуковое исследование в поперечной шкале серого в том же случае, что и на рисунке 12, показывает увеличенный, округлый, гипоэхогенный узловой метастаз (стрелки) с кистозным некрозом (изогнутая стрелка) анапластической карциномы.Метастазы в щитовидную железу
Первичные злокачественные новообразования, которые чаще всего приводят к метастазированию в щитовидную железу, — это опухоли, склонные к гематогенному распространению, такие как злокачественная меланома (39% случаев), почечная (10% случаев), грудь (21% случаев)54 и карциномы легких. Злокачественные новообразования поджелудочной железы и желудочно-кишечного тракта также могут метастазировать в щитовидную железу.54-57 Хотя щитовидная железа является одним из наиболее сосудистых органов, частота метастазов в щитовидной железе при различных клинических и хирургических сериях составляет всего 3%.58 Однако при вскрытии метастазы в щитовидной железе могут быть обнаружены. выявлено от 2% до 24% пациентов с известными злокачественными опухолями. 59
Злокачественные новообразования поджелудочной железы и желудочно-кишечного тракта также могут метастазировать в щитовидную железу.54-57 Хотя щитовидная железа является одним из наиболее сосудистых органов, частота метастазов в щитовидной железе при различных клинических и хирургических сериях составляет всего 3%.58 Однако при вскрытии метастазы в щитовидной железе могут быть обнаружены. выявлено от 2% до 24% пациентов с известными злокачественными опухолями. 59
Большинство метастазов в щитовидную железу выглядят как нечетко очерченные гетерогенные гипоэхогенные поражения (рис. 14 и 15). Иногда они могут быть относительно ограниченными, изо- или гипоэхогенными, с кистозными/некротическими компонентами.Часто они множественные, односторонние или двусторонние. Отсутствие микрокальцинатов помогает отличить первичную папиллярную карциному щитовидной железы от первичной папиллярной карциномы [58, 60]. Было показано, что тонкоигольная аспирация под ультразвуковым контролем дает диагностические результаты, специфичные для метастазов, в 95,5% случаев и эффективна для предотвращения ненужного хирургического вмешательства. 60
60
Продольная энергетическая допплерография показывает метастазы в щитовидной железе в виде нечетко очерченного гетерогенного гипоэхогенного поражения (стрелки).Обратите внимание на скудную васкуляризацию. Пациенты с метастазами в щитовидную железу часто имеют обширные метастазы в остальной части тела и, следовательно, плохой прогноз.
Коронарное реконструированное КТ-изображение того же случая, что и на рисунке 14, показывает первичную бронхогенную карциному в медиальной части нижней доли правого легкого) «*»).Пациенты с метастазами в щитовидную железу часто имеют обширные метастазы в остальной части тела, включая метастатические узлы на шее.Таким образом, наличие метастазов в щитовидной железе связано с неблагоприятным прогнозом.58, 60, 61
Хронический лимфолейкоз/малая лимфоцитарная лимфома
Диффузная крупноклеточная В-клеточная лимфома и лимфома лимфоидной ткани, ассоциированная со слизистой оболочкой, являются двумя наиболее распространенными гистологическими подтипами первичной лимфомы щитовидной железы. Начальное проявление хронического лимфоцитарного лейкоза/малой лимфоцитарной лимфомы (ХЛЛ/МЛЛ) в виде поражения щитовидной железы встречается чрезвычайно редко.59 Более того, SLL-B-лимфоме щитовидной железы, связанной с CLL-B, может не предшествовать аутоиммунный тиреоидит.62, 63 В целом это заболевание плохо поддается терапии. В частности, наличие делеции 17p является плохим прогностическим признаком.63
Начальное проявление хронического лимфоцитарного лейкоза/малой лимфоцитарной лимфомы (ХЛЛ/МЛЛ) в виде поражения щитовидной железы встречается чрезвычайно редко.59 Более того, SLL-B-лимфоме щитовидной железы, связанной с CLL-B, может не предшествовать аутоиммунный тиреоидит.62, 63 В целом это заболевание плохо поддается терапии. В частности, наличие делеции 17p является плохим прогностическим признаком.63
На УЗИ CLL/SLL щитовидной железы выглядит как неоднородный гипоэхогенный зоб с узлами. Часто обнаруживаются гипоэхогенные, увеличенные узлы шеи с потерей нормальной архитектуры и аномально увеличенной сосудистой сетью при допплеровском исследовании (рис. 16-19). 63 Сообщается, что картина центрального кровотока в высокой степени указывает на диагноз первичной лимфомы щитовидной железы, а не на узловой зоб. .64
УЗИ в поперечной шкале серого показывает неоднородный гипоэхогенный зоб правой доли щитовидной железы (стрелки). Присутствует соседний аномальный правый яремный лимфатический узел с утратой нормальной архитектуры (изогнутая стрелка). Биопсия показала лейкемию.
Присутствует соседний аномальный правый яремный лимфатический узел с утратой нормальной архитектуры (изогнутая стрелка). Биопсия показала лейкемию.
УЗИ в поперечной шкале серого показывает диффузный зоб с неоднородной гипоэхогенной эхогенной картиной (стрелки). Присутствует увеличенный предтрахеальный узел с утратой нормальной архитектуры (изогнутая стрелка).Биопсия выявила лимфому.
Ультразвуковая допплерография с поперечной энергетической допплерографией показывает нечетко очерченное гетерогенное гипоэхогенное поражение (стрелки), поражающее большую часть правой доли щитовидной железы. Проявляется повышенная васкуляризация, преимущественно периферическая. Биопсия показала лимфому щитовидной железы.
Продольная энергетическая допплерография показывает увеличенный, эллиптический, гипоэхогенный лимфатический узел (стрелки) с утратой нормальной архитектуры и аномально повышенной периферической васкуляризацией.
Лангергансоклеточный гистиоцитоз
Лангергансоклеточный гистиоцитоз — редкое заболевание с ежегодной заболеваемостью 4–5,4 на миллион.
Гистиоцитоз из клеток Лангерганса в щитовидной железе может проявляться зобом и предшествовать последующему мультисистемному поражению.68 Биохимически отмечается низкий уровень свободного Т4 и повышенный уровень ТТГ.Иногда функция щитовидной железы может быть нормальной.69, 70
Патология обычно проявляется диффузными или очаговыми гистиоцитарными инфильтратами, гранулами Бирбека (пенталаминарные инвагинации клеточной мембраны с поперечной исчерченностью и часто характерными везикулярными расширениями), выраженным эозинофильным компонентом и деструкцией фолликулов на фоне лимфоцитарного тиреоидита. Иммуногистохимически он окрашивается положительно на CD1a- и S-100-, а также на лизоцим и КР-1.71 Гистологически он может напоминать низкодифференцированную карциному щитовидной железы. 72
72
Следует отметить, что при поражении щитовидной железы ГЛК следует также учитывать поражение паращитовидных желез, особенно когда уровень кальция в сыворотке снижен из-за несоответствующего уровня паратиреоидного гормона в сыворотке.73
Гистиоцитоз из клеток Лангерганса, ограниченный щитовидной железой, часто имеет относительно вялотекущий клинический курс.74 С другой стороны, системное заболевание с поражением щитовидной железы обычно указывает на плохой прогноз.71
Гистиоцитоз клеток Лангерганса в щитовидной железе проявляется как диффузный или узловой гипоэхогенный зоб с гетерогенностью на УЗИ75 и может представлять собой гетерогенное увеличение щитовидной железы с выступающими передними выступами76. FNAC может быть полезен для подтверждения диагноза.
Туберкулез
Туберкулез щитовидной железы встречается очень редко даже в популяциях с высокой распространенностью других форм туберкулеза. 77 Было подсчитано, что 0.1–0,4% всех новых случаев туберкулеза поражают щитовидную железу.78–80
77 Было подсчитано, что 0.1–0,4% всех новых случаев туберкулеза поражают щитовидную железу.78–80
Сообщения о случаях туберкулеза щитовидной железы при УЗИ были скудными. Эхографические проявления туберкулеза щитовидной железы могут варьироваться от многоочаговых, нечетко очерченных, гетерогенных гипоэхогенных поражений, поражающих обе доли щитовидной железы,81 до одиночных четко очерченных, гетерогенных, преимущественно анэхогенных поражений с внутренним эхом и неровными краями/стенками.82 недавний отчет о динамическом мониторинге сонографических особенностей туберкулеза щитовидной железы, диагностированного с помощью ультразвука, подтвержденного пункционной биопсией под ультразвуковым контролем и последовательно контролируемого с помощью ультразвука в течение всего курса лечения.Этот случай продемонстрировал эволюцию туберкулеза щитовидной железы из гетерогенного, заполненного жидкостью узла в нечетко очерченный, гиперэхогенный твердый узел с крошечными кальцифицированными очагами, характерными для кальцифицированного туберкулезного зоба.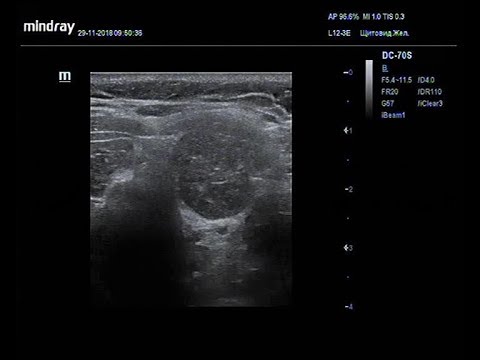 При допплеровском исследовании выявлен стойкий точечный и полосообразный кровоток вокруг очага и внутри него. 83
При допплеровском исследовании выявлен стойкий точечный и полосообразный кровоток вокруг очага и внутри него. 83
Дифференциальный диагноз туберкулеза щитовидной железы может включать злокачественные новообразования щитовидной железы, гнойные инфекции и геморрагические кисты.83 Биопсия под ультразвуковым контролем является ценным инструментом для получения своевременной и точной диагностики туберкулеза щитовидной железы,83-85 чтобы избежать ненужной тиреоидэктомии и инициировать соответствующее противотуберкулезное лечение.
Плазмоцитома
Солитарные экстрамедуллярные экстрамукозальные плазмоцитомы чрезвычайно редки и в основном возникают на пятом-шестом десятилетии жизни с преобладанием мужского пола в соотношении 3 к 1. Более 90% из них обнаруживаются в области головы и шеи и составляют 0,4% всех опухолей головы и шеи. новообразования.86-90 Среди этих пациентов у 14-25% обнаруживаются парабелки в сыворотке крови, в то время как <5% имеют белки Бенс-Джонса в моче. 90, 91
90, 91
Солитарная экстрамедуллярная плазмоцитома представляет собой очаговое скопление моноклональных плазматических клеток.Приблизительно 5-20% солитарной экстрамедуллярной плазмоцитомы и более 50% солитарной костной плазмоцитомы впоследствии прогрессируют до множественной миеломы при длительном наблюдении.92
Солитарная плазмоцитома щитовидной железы является редкой опухолью, которая составляет 1,4% экстрамедуллярных плазмоцитом.93 До 2011 г. было зарегистрировано менее 75 случаев солитарной экстрамедуллярной плазмоцитомы щитовидной железы.94
Ультразвуковые признаки плазмоцитомы щитовидной железы были описаны как гетерогенные гиперэхогенные/гипоэхогенные узлы с высоким индексом эластографии при эластографии сдвиговой волны и повышенной васкуляризацией вокруг и внутри узла при допплеровском исследовании.95
Заболевание, связанное с IgG4
Тиреоидит Хашимото с повышенным содержанием IgG4-положительных плазматических клеток, вероятно, является подтипом тиреоидита, тесно связанным с заболеванием, связанным с IgG4, известным как тиреоидит IgG4, отличающимся от тиреоидита, не связанного с IgG4. Тиреоидит IgG4, как правило, поражает более молодую возрастную группу, с более низким соотношением женщин и мужчин, более высокими уровнями аутоантител к щитовидной железе, диффузной низкой эхогенностью и быстрым ухудшением, требующим хирургического вмешательства, а также более субклиническим гипотиреозом.96
Тиреоидит IgG4, как правило, поражает более молодую возрастную группу, с более низким соотношением женщин и мужчин, более высокими уровнями аутоантител к щитовидной железе, диффузной низкой эхогенностью и быстрым ухудшением, требующим хирургического вмешательства, а также более субклиническим гипотиреозом.96
Было обнаружено, что существует значительная корреляция IgG4-подтипа тиреоидита с диффузной низкой эхогенностью на УЗИ, в то время как не-IgG4-тиреоидит связан с диффузной грубой эхогенностью.96 Также было отмечено, что данные УЗИ связаны со степенью функции щитовидной железы. нарушение [28, 29], предполагая, что низкая эхогенность щитовидной железы свидетельствует о гипотиреозе и тяжелой фолликулярной дегенерации.
Липома
Тиролипомы представляют собой редкие четко очерченные и капсулированные объемные образования, состоящие из жира и ткани щитовидной железы, доброкачественные и обычно биологически неактивные.
Жировые образования могут быть изоэхогенными при ультразвуковом исследовании и их нельзя отличить от нормальной паренхимы щитовидной железы.
Диагноз тиролипомы обычно основывается на выявлении жирового компонента на КТ или МРТ, а также на FNAC.97
Каталожные номера
- 1Леви М.Дж., Хоулетт Т.А. Эндокринное заболевание. В: П. Кумар, М. Кларк, и др. ., редакторы. Клиническая медицина Кумара и Кларка. 8-е изд. Испания: Сондерс Эльзевир; 2012. 959–71.
- 2Baumann GP, Jameson JL. Заболевания щитовидной железы. В: DL Longo, et al ., редакторы. Руководство по медицине Харрисона, 18-е изд. США: Макгроу Хилл; 2013. 1116–26.
- 3Майтра А.
 Эндокринная система. В: В. Кумар, А. К. Аббас, Дж. К. Астер, и др. ., редакторы. Роббинс и Котран, патологические основы болезни, 9-е изд. Канада: Эльзевир Сондерс; 2015. 1091– 2.
Эндокринная система. В: В. Кумар, А. К. Аббас, Дж. К. Астер, и др. ., редакторы. Роббинс и Котран, патологические основы болезни, 9-е изд. Канада: Эльзевир Сондерс; 2015. 1091– 2. - 4Bahn RS, Кастро MR. Подход к больному с нетоксическим многоузловым зобом. J Clin Endocrinol Metab 2011; 96(5): 1202–12. doi:10.1210/jc.2010-2583.
- 5Ahuja AT, Lee YYP, Wong KT. Многоузловой зоб.В: AT Ahuja, и др. ., редакторы. Ультразвуковая диагностика: голова и шея, Вып. II-2. Альтона, МБ: Фризенс; 2014. 22–5.
- 6Вонг К.Т., Ахуджа А.Т. Доброкачественные заболевания щитовидной железы. В: Р.А. Софферман, А.Т. Ахуджа, и др.
 ., редакторы. УЗИ щитовидной и паращитовидных желез, 1-е изд. Нью-Йорк, штат Нью-Йорк: Спрингер; 2012. 61–106.
., редакторы. УЗИ щитовидной и паращитовидных желез, 1-е изд. Нью-Йорк, штат Нью-Йорк: Спрингер; 2012. 61–106. - 7Moon WJ, Jung SL, Lee JH, Na DG, Baek JH, Lee YH, и др. .; Группа по изучению щитовидной железы, Корейское общество нейро- и радиологии головы и шеи. Доброкачественные и злокачественные узлы щитовидной железы: УЗ-дифференциация – многоцентровое ретроспективное исследование. Радиология 2008; 247: 762–70.
- 8Frates MC, Benson CB, Doubilet PM, Kunreuther E, Contreras M, Cibas ES, и др. . Распространенность и распространение карциномы у пациентов с одиночными и множественными узлами щитовидной железы при УЗИ. J Clin Endocrinol Metab 2006; 91: 3411– 7.
- 9Moon WJ, Kwag HJ, Na DG.
 Имеются ли какие-либо специфические ультразвуковые признаки узловой гиперплазии («оставь меня в покое»), позволяющие дифференцировать ее от фолликулярной аденомы? Acta Radiol 2009; 50: 383–8.
Имеются ли какие-либо специфические ультразвуковые признаки узловой гиперплазии («оставь меня в покое»), позволяющие дифференцировать ее от фолликулярной аденомы? Acta Radiol 2009; 50: 383–8. - 10Бонавита Дж.А., Мэйо Дж., Бэбб Дж., Беннетт Г., Оуити Т., Макари М., и др. .Распознавание доброкачественных узлов на УЗИ щитовидной железы: какие узлы можно не трогать? Am J Roentgenol 2009; 193: 207–13.
- 11Ahuja AT, Chick W, King W, Metreweli C. Клиническое значение артефакта хвоста кометы при УЗИ щитовидной железы. J Clin Ультразвук 1996; 24: 129–33.
- 12Папини Э., Гульельми Р., Бьянкини А., Крешенци А.
 , Такконья С., Нарди Ф., и др. .Риск малигнизации непальпируемых узлов щитовидной железы: прогностическая ценность ультразвуковых и цветовых допплеровских характеристик. J Clin Endocrinol Metab 2002; 87: 1941– 6.
, Такконья С., Нарди Ф., и др. .Риск малигнизации непальпируемых узлов щитовидной железы: прогностическая ценность ультразвуковых и цветовых допплеровских характеристик. J Clin Endocrinol Metab 2002; 87: 1941– 6. - 13 Раго Т., Витти П., Чиовато Л., Маццео С., Де Липери А., Микколи П., и др. . Роль обычной ультрасонографии и цветной допплерографии в прогнозировании злокачественных новообразований в «холодных» узлах щитовидной железы. Eur J Endocrinol 1998; 138: 41–6.
- 14Бахшаи М., Давуди Ю., Мехраби М., Лайех П., Мирсади С., Рад М.П., и др. . Сосудистый рисунок и спектральные параметры ультразвуковой допплерографии как предикторы риска малигнизации узловых образований щитовидной железы. Ларингоскоп 2008; 118: 2182–6.
- 15Джиамманко М.
 , Ди Джезу Г., Массенти М.Ф., Ди Трапани Б., Ветри Г.Роль цветовой допплерографии в дооперационной диагностике патологии щитовидной железы. Минерва Эндокринол 2002; 27: 1– 10.
, Ди Джезу Г., Массенти М.Ф., Ди Трапани Б., Ветри Г.Роль цветовой допплерографии в дооперационной диагностике патологии щитовидной железы. Минерва Эндокринол 2002; 27: 1– 10. - 16Marqusee E, Benson CB, Frates MC, Doubilet PM, Larsen PR, Cibas ES, и др. . Полезность УЗИ в лечении узловых заболеваний щитовидной железы. Ann Intern Med 2000; 133: 696–700.
- 17Александр Э.К., Гурвиц С., Хиринг Дж.П., Бенсон С.Б., Фрейтс М.С., Дубилет П.М., и др. .Естественное течение доброкачественных солидных и кистозных узлов щитовидной железы. Ann Intern Med 2003; 138: 315–8.
- 18Grant CS, Hay ID, Gough IR, McCarthy PM, Goellner JR.
 Длительное наблюдение за пациентами с доброкачественными тонкоигольными аспирационными цитологическими диагнозами щитовидной железы. Хирургия 1989; 106: 980–5.
Длительное наблюдение за пациентами с доброкачественными тонкоигольными аспирационными цитологическими диагнозами щитовидной железы. Хирургия 1989; 106: 980–5. - 19Ким С.И., Хан К.Х., Мун Х.Дж., Квак Д.Ю., Чунг В.Я., Ким Э.Ю.Узлы щитовидной железы с доброкачественными находками при цитологическом исследовании: результаты длительного наблюдения с помощью УЗИ. Радиология 2014; 271(1): 272–81. doi:10.1148/radiol.13131334.
- 20Davies TF, Ларсен PR. Тиреотоксикоз. В: П. Р. Ларсен, Х. М. Кроненберг, С. Мелмед, К. С. Полански, редакторы. Учебник Уильямса по эндокринологии, 10-е изд. Филадельфия, Пенсильвания: Сондерс; 2003. 374–455.
- 21Intenzo CM, dePapp AE, Jabbour S, Miller JL, Kim SM, Capuzzi DM.
 Сцинтиграфические проявления тиреотоксикоза. Рентгенография 2003, 23(4), 857–69.
Сцинтиграфические проявления тиреотоксикоза. Рентгенография 2003, 23(4), 857–69. - 22Ahuja AT, Lee YYP, Wong KT. Болезнь Грейвса. В: AT Ahuja, и др. ., редакторы. УЗИ диагностическое: голова и шея, т. II-2. Альтона, МБ: Фризенс; 2014. 44–7.
- 23Мюллер Х.В., Шредер С., Шнайдер С., Зайферт Г.Сонографическая характеристика ткани в диагностике щитовидной железы. Корреляция между сонографией и гистологией. Клин Wochenschr 1985; 63: 706–10.
- 24Витти П., Раго Т., Манкузи Ф., Паллини С., Тонаккера М., Сантини Ф., и др. . Гипоэхогенный паттерн щитовидной железы при УЗИ как инструмент прогнозирования рецидива гипертиреоза после медикаментозного лечения больных с болезнью Грейвса.
 Acta Endocrinol (Копенгаген) 1992; 126: 128–31.
Acta Endocrinol (Копенгаген) 1992; 126: 128–31. - 25Ahuja AT, Lee YYP, Wong KT. Тиреоидит Хашимото. В: AT Ahuja, и др. ., редакторы. Ультразвуковая диагностика: голова и шея, Вып. II-2. Альтона, МБ: Фризенс; 2014. 40–3.
- 26ЛиВолси В.А. Патология аутоиммунных заболеваний щитовидной железы: обзор. Щитовидная железа 1994; 4: 333–9.
- 27Раго Т., Чиовато Л., Грассо Л., Пинчера А., Витти П. УЗИ щитовидной железы как инструмент для выявления аутоиммунных заболеваний щитовидной железы и прогнозирования дисфункции щитовидной железы у практически здоровых людей. J Endocrinol Invest 2001; 24: 763–9.
- 28Hayashi N, Tamaki N, Konishi J, Yonekura Y, Senda M, Kaeagi K, и др.
 .УЗИ при тиреоидите Хашимото. J Clin Ultrasound 1986; 14: 123–6.
.УЗИ при тиреоидите Хашимото. J Clin Ultrasound 1986; 14: 123–6. - 29Состре С., Рейес М.М. Сонографическая диагностика и классификация тиреоидита Хашимото. J Endocrinol Invest 1991; 14: 115–21.
- 30Андерсон Л., Миддлтон В.Д., Тифи С.А., Рединг К.С., Лангер Дж.Е., Дессер Т., и др. .Тиреоидит Хашимото: часть 1, сонографический анализ узловой формы тиреоидита Хашимото. Am J Рентгенол 2010; 195: 208–15.
- 31Сольбиати Л., Ливраги Т., Балларати Э., Иераче Т., Креспи Л. Щитовидная железа. В: L Solbiati, G Rizzatto, et al ., редакторы. УЗИ поверхностных структур. Лондон: Черчилль Ливингстон; 1995.
 С. 49–85.
С. 49–85. - 32Yeh HC, Futterweit W, Gilbert P.Микронодуляция: ультразвуковой признак тиреоидита Хашимото. J Ультразвук Med 1996; 15: 813–9.
- 33Керр Л. УЗИ щитовидной железы высокого разрешения: значение цветового допплера. УЗИ Q 1994; 12: 21– 44.
- 34Lagalla R, Caruso G, Benza I, Novara V, Calliada F. Эхо-цветная допплерография в исследовании гипотиреоза у взрослых. Радиол Мед 1993; 86: 281–3.
- 35Thomas CG Jr, Rutledge RG. Хирургическое вмешательство при хроническом (Хашимото) тиреоидите.
 Энн Сург 1981; 193: 769–76.
Энн Сург 1981; 193: 769–76. - 36Такашима С., Икезоэ Дж., Моримото С., Арисава Дж., Хамада С., Икеда Х., и др. . Первичная лимфома щитовидной железы: оценка с помощью КТ. Радиология 1988; 168: 765–8.
- 37Cipolla C, Sandonato L, Graceffa G, Fricano S, Torcivia A, Vieni S, и др. . Тиреоидит Хашимото сочетается с папиллярной карциномой щитовидной железы. Am Surg 2005; 71: 874–8.
- 38Pisanu A, Piu S, Cois A, Uccheddu A. Сосуществующий тиреоидит Хашимото с дифференцированным раком щитовидной железы и доброкачественными заболеваниями щитовидной железы: показания к тиреоидэктомии. Чир Итал 2003; 55: 365–72.
- 39Отт Р.
 А., МакКолл А.Р., МакГенри С., Ярош Х., Армин А., Лоуренс А.М., и др. . Частота карциномы щитовидной железы при тиреоидите Хашимото. Am Surg 1987; 53: 442–5.
А., МакКолл А.Р., МакГенри С., Ярош Х., Армин А., Лоуренс А.М., и др. . Частота карциномы щитовидной железы при тиреоидите Хашимото. Am Surg 1987; 53: 442–5. - 40Андерсон Л., Миддлтон В.Д., Тифи С.А., Рединг К.С., Лангер Дж.Е., Дессер Т., и др. .Тиреоидит Хашимото: часть 2, сонографический анализ доброкачественных и злокачественных узлов у пациентов с диффузным тиреоидитом Хашимото. Am J Рентгенол 2010; 195: 216–22.
- 41Lee YYP, Yuen HY, Ahuja AT. Тиреоидит де Кервена. В: AT Ahuja, и др. ., редакторы. УЗИ диагностическое: голова и шея, т. II-2. Альтона, МБ: Фризенс; 2014. С. 48–51.
- 42Frates MC, Marqusee E, Benson CB, Александр EK.
 Подострый гранулематозный (де Кервена) тиреоидит: сонографические характеристики в оттенках серого и цветовой допплерографии. J Ультразвук Med 2013; 32: 505–11.
Подострый гранулематозный (де Кервена) тиреоидит: сонографические характеристики в оттенках серого и цветовой допплерографии. J Ультразвук Med 2013; 32: 505–11. - 43Park SY, Kim EK, Kim MJ, Kim BM, Oh KK, Hong SW, и др. . Ультразвуковая характеристика подострого гранулематозного тиреоидита. Корейский J Radiol 2006; 7: 229–34.
- 44Хироматсу Ю., Исибаси М., Мияке И., Соедзима Э., Ямасита К., Койке Н., и др. .Цветная допплерография у больных подострым тиреоидитом. Щитовидная железа 1999; 9: 1189– 93.
- 45Ahuja AT, Griffiths JF, Roebuck DJ, Loftus WK, Lau KY, Yeung CK, и др. . Роль УЗИ и эзофагографии в лечении острого гнойного тиреоидита у детей, связанного с врожденным синусом грушевидной ямки.
 Clin Radiol 1998; 53(3): 209–11.
Clin Radiol 1998; 53(3): 209–11. - 46Ahuja AT, Evans RM.Практическое УЗИ головы и шеи. Линкольн, Великобритания: Anybook Ltd, 2000. 57–8.
- 47Сицилия В., Мезитис С. Случай острого гнойного тиреоидита, осложненного тиреотоксикозом. J Endocrinol Invest 2006; 29(11): 997–1000.
- 48Wong KT, Lee YYP, Ahuja AT. Злокачественные заболевания щитовидной железы. В: Р.А. Софферман, А.Т. Ахуджа, и др. ., редакторы. УЗИ щитовидной и паращитовидных желез, 1-е изд. Нью-Йорк, штат Нью-Йорк: Спрингер; 2012. 133.
- 49Ahuja AT, Lee YYP, Wong KT.
 Анапластическая карцинома щитовидной железы. В: AT Ahuja, и др. ., редакторы. УЗИ диагностическое: голова и шея, т. II-2. Альтона, МБ: Фризенс; 2014. 10–3.
Анапластическая карцинома щитовидной железы. В: AT Ahuja, и др. ., редакторы. УЗИ диагностическое: голова и шея, т. II-2. Альтона, МБ: Фризенс; 2014. 10–3. - 50Wong KT, Ahuja AT.УЗИ рака щитовидной железы. Онкологическая визуализация 2005 г .; 5: 157–66.
- 51Такашима С., Моримото С., Икезо Дж., Такай С., Кобаяши Т., Кояма Х., и др. . КТ оценка анапластического рака щитовидной железы. Am J Рентгенол 1990; 154: 61–3.
- 52Compagno J. Заболевания щитовидной железы. В: Л. Барнс, и др. ., редакторы. Хирургическая патология головы и шеи. Нью-Йорк, штат Нью-Йорк: Марсель Деккер; 1985. 1435–86.
- 53Юсем Д.
 М., Шефф А.М. Щитовидная и паращитовидная железы. В: PM Som, HD Curtin, et al ., редакторы. Визуализация головы и шеи, 3-е изд. Сент-Луис, Миссури: Мосби. 1996. 954–8.
М., Шефф А.М. Щитовидная и паращитовидная железы. В: PM Som, HD Curtin, et al ., редакторы. Визуализация головы и шеи, 3-е изд. Сент-Луис, Миссури: Мосби. 1996. 954–8. - 54Чаудхари В., Бано С. УЗИ щитовидной железы. Indian J Endocr Metab 2013; 17: 219–27Доступно по адресу: http://www.ijem.in/text.asp?2013/17/2/219/109667.
- 55Ферроцци Ф., Бова Д., Камподонико Ф., Де Кьяра Ф., Конти Г.М., Басси П. Результаты УЗИ и КТ вторичных новообразований щитовидной железы – иллюстрированное эссе. Clin Imaging 1998; 22: 157–61.
- 56Шимаока К., Сокал Дж. Э., Пикрен Дж. В.Метастатическое новообразование в щитовидной железе.
 Патологические и клинические признаки. Рак 1962; 15: 557–65.
Патологические и клинические признаки. Рак 1962; 15: 557–65. - 57Сильверберг С.Г., Видоне Р.А. Метастатические опухоли в щитовидной железе. Pacif Med Surg 1966; 74: 175–80.
- 58Chung SY, Kim EK, Kim JH, Oh KK, Kim DJ, Lee YH, и др. . Сонографические признаки метастазов в щитовидную железу. Yonsei Med J 2001; 42(4): 411–7.
- 59Chen H, Nicol TL, Udelsman R. Клинически значимое изолированное метастатическое заболевание щитовидной железы. World J Surg 1999; 23: 177–81.
- 60Yoon JH, Kim EK, Kwak JY, Moon HJ, Kim GR.
 Сонографические особенности и тонкоигольная аспирация метастазов в щитовидную железу под контролем УЗИ. УЗИ 2014; 33(1): 40–8. doi:10.14366/usg.13014.
Сонографические особенности и тонкоигольная аспирация метастазов в щитовидную железу под контролем УЗИ. УЗИ 2014; 33(1): 40–8. doi:10.14366/usg.13014. - 61McCable DP, Farrar WB, Petkov TM, Finkelmeier W, O’Dwyer P, James A. Клинические и патологические корреляции при метастатическом заболевании щитовидной железы. Am J Surg 1985; 150: 519–23.
- 62Шин Дж., Чут Д., Милас М., Митчелл Дж., Сиперштейн А., Бербер Э.Редкий случай хронического лимфоцитарного лейкоза/мелкоклеточной лимфомы щитовидной железы. Щитовидная железа 2010; 20(9): 1019–23. doi:10.1089/thy.2010.0089.
- 63Андрисяк-Мамос Э., Бехт Р., Совинска-Пшепьера Э.
 , Поблоки Ю., Сиренич Ю., Здзярска Б., и др. . Клинический случай: редкий случай инфильтрации мелколимфоцитарной В-клеточной лимфомы щитовидной железы у пациентки с В-клеточным хроническим лимфолейкозом (ХЛЛ-В/ХЛЛ-В). Thyroid Res 2013; 6(1): 1. doi:10.1186/1756-6614-6-1.
, Поблоки Ю., Сиренич Ю., Здзярска Б., и др. . Клинический случай: редкий случай инфильтрации мелколимфоцитарной В-клеточной лимфомы щитовидной железы у пациентки с В-клеточным хроническим лимфолейкозом (ХЛЛ-В/ХЛЛ-В). Thyroid Res 2013; 6(1): 1. doi:10.1186/1756-6614-6-1. - 64Wang Z, Fu B, Xiao Y, Liao J, Xie P. Первичная лимфома щитовидной железы имеет другие сонографические и цветные допплеровские характеристики по сравнению с узловым зобом. ИЮМ 2015; 34(2): 317–23.
- 65Николсон Х.С., Эгелер Р.М., Несбит М.Е. Эпидемиология лангергансоклеточного гистиоцитоза. Hematol Oncol Clin North Am 1998; 12(2): 379–85.
- 66Китахама С.
 , Иитака М., Симидзу Т., Серидзава Н., Фукасава Н., Миура С., и др. . Поражение щитовидной железы злокачественным гистиоцитозом лангергансоклеточного типа. Клин Эндокринол 1996; 45: 357–63.
, Иитака М., Симидзу Т., Серидзава Н., Фукасава Н., Миура С., и др. . Поражение щитовидной железы злокачественным гистиоцитозом лангергансоклеточного типа. Клин Эндокринол 1996; 45: 357–63. - 67Саху М., Карак А.К., Бхатнагар Д., Бал К.С.Тонкоигольная аспирационная цитология при изолированном поражении щитовидной железы с лангергансоклеточным гистиоцитозом. Диагн Цитопатол 1998; 19: 33–7.
- 68Ho KH, Chong AP, Thai AC. Лангергансоклеточный гистиоцитоз в виде зоба: клинический случай. Ann Acad Med Сингапур 1993; 22(4): 598–602.
- 69Теджа К., Сабио Х., Лэнгдон Д.Р., Йохансон А.Дж.Вовлечение щитовидной железы в гистиоцитоз X.
 Hum Pathol 1981; 12: 1137– 9.
Hum Pathol 1981; 12: 1137– 9. - 70Ma JT, Wang C, Ho FC, Lam KS, Yeung RT. Первичный гипотиреоз и эссенциальная гипонатриемия у больного с гистиоцитозом X. Aust NZ J Med 1985; 15: 72– 4.
- 71 Томпсон ЛДР, Вениг Б.М., Адэр К.Ф., Смит Б.К., Хеффесс К.С.Гистиоцитоз клеток Лангерганса щитовидной железы: серия из семи случаев и обзор литературы. Мод Патол 1996; 9(2): 145–9.
- 72Куде ЧП, Шайх МУ. Гистиоцитоз X щитовидной железы, маскирующийся под карциному щитовидной железы. Хум Патол 1988; 19: 239–41.
- 73Yap WM, Chuah KL, Tan PH.
 Лангергансоклеточный гистиоцитоз с поражением щитовидной и паращитовидной желез. Мод Патол 2001; 14(2): 111–5.
Лангергансоклеточный гистиоцитоз с поражением щитовидной и паращитовидной желез. Мод Патол 2001; 14(2): 111–5. - 74Wang WS, Liu JH, Chiou TJ, Hsieh RK, Yen CC, Chen PM. Гистиоцитоз из клеток Лангерганса с поражением щитовидной железы, маскирующийся под карциному щитовидной железы. Jpn J Clin Oncol 1997; 27(3): 180–4.
- 75Vilallonga R, Ciudin A, Fort JM, Baena JA, Gonzalez O, Armengol M, и др. ., Изолированный лангергансоклеточный гистиоцитоз щитовидной железы у взрослой женщины: наблюдение в течение одного года. Int J Endocrinol 2011; 2011: 4. Дои: 10.1155/2011/898302.
- 76Braiteh F, Kurzrock R.
 Случай 1. Лангергансоклеточный гистиоцитоз щитовидной железы. JOC 2006; 24(3), 522–3. doi: 10.1200/JCO.2005.01.3763.
Случай 1. Лангергансоклеточный гистиоцитоз щитовидной железы. JOC 2006; 24(3), 522–3. doi: 10.1200/JCO.2005.01.3763. - 77Хан Э.М., Хак И., Пандей Р., Мишра С.К., Шарам А.К.Туберкулез щитовидной железы: клинико-патологический профиль четырех случаев и обзор литературы. Aust N Z J Surg 1993; 63: 807–10.
- 78Симкус А. Туберкулез щитовидной железы. Медицина (Каунас) 2004; 40: 201–4.
- 79Маджид У, Ислам Н. Туберкулез щитовидной железы: серия случаев и обзор литературы. J Thyroid Res 2011; 2011: 359864.
- 80Аль-Мулхим А.
 А., Закария Х.М., Абдель Хади М.С., Аль-Мулхим Ф.А., Аль-Тамими Д.М., Восорну Л. Туберкулез щитовидной железы, имитирующий рак: отчет о двух случаях. Surg Сегодня 2002; 32: 1064–7.
А., Закария Х.М., Абдель Хади М.С., Аль-Мулхим Ф.А., Аль-Тамими Д.М., Восорну Л. Туберкулез щитовидной железы, имитирующий рак: отчет о двух случаях. Surg Сегодня 2002; 32: 1064–7. - 81Кан Б.К., Ли С.В., Шим С.С., Чой Х.И., Пэк С.И., Чхон Ю.Дж. Данные УЗИ и КТ туберкулеза щитовидной железы: три клинических случая. Clin Imaging 2000; 24: 283–6.
- 82Канг М., Оджили В., Хандельвал Н., Бхансали А. Туберкулезный абсцесс щитовидной железы: отчет о двух случаях. J Clin Ультразвук 2006; 34: 254–7.
- 83Yang GY, Zhao D, Zhang WZ, Meng J, Li J, Li XH, и др. . Роль ультразвуковой оценки в диагностике и мониторинге туберкулеза щитовидной железы: клинический случай и обзор литературы.
 Онкол Летт 2015; 9: 227–30.
Онкол Летт 2015; 9: 227–30. - 84Das DK, Pant CS, Chachra KL, Gupta AK. Диагностика туберкулезного тиреоидита с помощью тонкоигольной аспирационной цитологии. Отчет о восьми случаях. Acta Cytol 1992; 36: 517–22.
- 85Mondal A, Патра Д.К. Эффективность тонкоигольной цитологии в диагностике туберкулеза щитовидной железы: исследование 18 случаев. Ж Ларынгол Отол 1995; 109: 36–8.
- 86Alexiou C, Kau RJ, Dietzfelbinger H, Kremer M, Spiess JC, Schratzenstaller B, и др. . Экстрамедуллярная плазмоцитома: возникновение опухоли и терапевтические концепции. Рак 1999; 85(11): 2305–14.
- 87Димопулос М.
 А., Киамурис С., Мулопулос Л.А. Солитарная плазмоцитома кости и экстрамедуллярная плазмоцитома. Hematol Oncol Clin North Am 1999; 13(6): 1249–1257.
А., Киамурис С., Мулопулос Л.А. Солитарная плазмоцитома кости и экстрамедуллярная плазмоцитома. Hematol Oncol Clin North Am 1999; 13(6): 1249–1257. - 88Галиени П., Каво М., Пульсони А., Аввисати Г., Бигацци К., Нери С., и др. . Клинические исходы экстрамедуллярной плазмоцитомы. Гематологические 2000; 85(1): 47–51.
- 89Уилтшоу Э. Естественная история экстрамедуллярной плазмоцитомы и ее связь с солитарной миеломой кости и миеломатозом. Медицина (Балтимор) 1976; 55(3): 217–38.
- 90Liebross RH, Ha CS, Cox JD, Weber D, Delasalle K, Alexanian R. Клиническое течение солитарной экстрамедуллярной плазмоцитомы.
 Радиотер Онкол 1999; 52(3): 245–9.
Радиотер Онкол 1999; 52(3): 245–9. - 91Knowling MA, Harwood AR, Bergsagel DE. Сравнение экстрамедуллярных плазмоцитом с солитарными и множественными плазмоклеточными опухолями кости. J Clin Oncol 1983; 1(4): 255–62.
- 92Chaganti S, Gurunathan R, McNaboe E. Солитарная экстрамедуллярная плазмоцитома щитовидной железы: отчет о клиническом случае и обзор литературы. Int J Head Neck Surg 2006; 2(1): 1–4.
- 93Бхат В., Шариф С., Нараяна Редди Р.А. Экстрамедуллярная плазмоцитома щитовидной железы – имитатор медуллярной карциномы при тонкоигольной аспирационной цитологии: клинический случай. Дж Цитол 2014; 31: 53– 6.

- 94Пулига Г., Олла Л., Беллисано Г., Ди Наро Н., Ганау М., Лай М.Л., и др. . Солитарная экстрамедуллярная плазмоцитома щитовидной железы, ассоциированная с многоузловым зобом: клинический случай и обзор литературы. Pathologica 2011; 103(3): 61–3.
- 95Аларион Н., Келли А., Фуилу Г., Дарча С., Трешо И., Да Коста В., и др. .Случай поражения щитовидной железы множественной миеломой. JCO 2013; 31(21), e380–2. doi: 10.1200/JCO.2012.44.1907.
- 96Какудо К., Ли Ю., Танигути Э., Мори И., Одзаки Т., Нишихара Э., и др. . Заболевание щитовидной железы, связанное с IgG4. Endocr J 2012; 59(4): 273–81.

- 97Демирполат Г., Гюней Б., Саваш Р., Тунджай Г., Альпер Х., Сенер Р.Н.Рентгенологические и цитологические данные при тиролипоме. AJNR 2002; 23: 1640–1.
Взаимосвязь между данными УЗИ и функцией щитовидной железы при аутоиммунных диффузных заболеваниях щитовидной железы у детей и подростков
Наше исследование показало, что большая тяжесть дисфункции щитовидной железы была связана с более высокой степенью УЗИ у детей и подростков с АИТД. Уровень ТТГ также значительно различался в зависимости от класса УЗИ.
АИТ является наиболее частой причиной дисфункции щитовидной железы у детей и подростков в йододефицитной популяции, и его репрезентативными заболеваниями являются АГ и БГ 11 . HT и GD являются наиболее распространенными причинами гипотиреоза и гипертиреоза соответственно 3,4,10,11,12,13,14 . ГТ, то есть лимфоцитарный тиреоидит, является зобной формой АИТ. При ГТ аутоантитела разрушают клетки щитовидной железы во время иммунных процессов 3,12,13 . БГ вызывается стимуляцией щитовидной железы аутоантителами против рецептора ТТГ на фолликулярных эпителиальных клетках 14 .Эти антитела имитируют действие ТТГ, вызывая перепроизводство и высвобождение гормона щитовидной железы. Типичные гистологические признаки ГТ включают лимфоплазмоцитарную инфильтрацию, образование зародышевого центра, разрушение фолликулов, изменение клеток Гюртля и различную степень фиброза 9,10,12 , в то время как БГ характеризуется гистопатологической гиперклеточностью, неоднородной лимфоцитарной инфильтрацией, небольшим коллоидом и фестончатостью. коллоид 15 .
ГТ, то есть лимфоцитарный тиреоидит, является зобной формой АИТ. При ГТ аутоантитела разрушают клетки щитовидной железы во время иммунных процессов 3,12,13 . БГ вызывается стимуляцией щитовидной железы аутоантителами против рецептора ТТГ на фолликулярных эпителиальных клетках 14 .Эти антитела имитируют действие ТТГ, вызывая перепроизводство и высвобождение гормона щитовидной железы. Типичные гистологические признаки ГТ включают лимфоплазмоцитарную инфильтрацию, образование зародышевого центра, разрушение фолликулов, изменение клеток Гюртля и различную степень фиброза 9,10,12 , в то время как БГ характеризуется гистопатологической гиперклеточностью, неоднородной лимфоцитарной инфильтрацией, небольшим коллоидом и фестончатостью. коллоид 15 .
УЗИ — это диагностический инструмент, который широко используется в качестве дополнения к клиническим обследованиям для оценки размера щитовидной железы, анатомии и паренхиматозных аномалий 2,16 . На УЗИ эхогенность здоровой щитовидной железы однородна и выше, чем у окружающих мышц 17 . Щитовидная железа у пациентов с АИТ представлена по-разному, с характерными данными УЗИ, такими как разная степень увеличения щитовидной железы, снижение паренхиматозной эхогенности и неоднородная паренхиматозная эхо-картина. Увеличение щитовидной железы обычно диффузное и симметричное. HT может проявляться в виде плохо очерченных пятнистых гипоэхогенных областей и микроузловых структур, состоящих из множества небольших (~ 2–6 мм) гипоэхогенных узелков.При БГ васкуляризация имеет тенденцию к увеличению, тогда как при ГТ она вариабельна 18 .
На УЗИ эхогенность здоровой щитовидной железы однородна и выше, чем у окружающих мышц 17 . Щитовидная железа у пациентов с АИТ представлена по-разному, с характерными данными УЗИ, такими как разная степень увеличения щитовидной железы, снижение паренхиматозной эхогенности и неоднородная паренхиматозная эхо-картина. Увеличение щитовидной железы обычно диффузное и симметричное. HT может проявляться в виде плохо очерченных пятнистых гипоэхогенных областей и микроузловых структур, состоящих из множества небольших (~ 2–6 мм) гипоэхогенных узелков.При БГ васкуляризация имеет тенденцию к увеличению, тогда как при ГТ она вариабельна 18 .
Эхогенность ткани щитовидной железы на УЗИ зависит от клеточности органа и его васкуляризации. Снижение содержания коллоидов, лимфоцитарная инфильтрация и усиление интратиреоидного кровотока приводят к появлению гипоэхогенных тканей 17,19,20 . Как упоминалось выше, воспалительные клетки инфильтрируют и разрушают щитовидную железу при АГ и БГ, что может проявляться гипоэхогенностью на УЗИ.
Неоднородная эхогенность щитовидной железы — еще одна известная находка при AITD 21,22,23,24 .Неоднородная эхогенность обусловлена множественными структурами с разным акустическим импедансом, создающими разную степень эхогенности на УЗИ, а нормальной репрезентативной тканью являются мышцы 25 . В здоровом состоянии такие органы, как щитовидная железа или печень, состоят из характерных клеток с небольшими вариациями, таким образом демонстрируя гомогенную эхогенность на US 25 . Учитывая патологические данные AITD, гетерогенность может также проявляться на УЗИ из-за инфильтрации других клеток в щитовидной железе и фиброза.Хотя гетерогенность является хорошо известным признаком АЗИТ, ни в одном исследовании не оценивалась взаимосвязь между тяжестью дисфункции щитовидной железы и степенью гетерогенности при УЗИ.
Дисфункция щитовидной железы может по-разному влиять на рост и развитие детей и подростков. Явный гипотиреоз может вызвать потенциально смертельное заболевание с неблагоприятным воздействием на метаболизм липидов и сердечно-сосудистую функцию, которое встречается примерно у 10% пациентов с АГ. Начало этого состояния коварно и может не проявляться клинически до тех пор, пока не разовьются обильные симптомы 26 .Явный гипертиреоз у детей и подростков встречается реже и тяжелее, чем у взрослых 27,28 . Симптомы гипертиреоза включают нарушения развития нервной системы и изменения созревания скелета 25 , такие как краниосиностоз и более ранний костный возраст у детей младшего возраста. Кроме того, для детей школьного возраста характерна плохая успеваемость в школе, которая может вызывать сильное беспокойство у пациентов и их родителей 29 .
Начало этого состояния коварно и может не проявляться клинически до тех пор, пока не разовьются обильные симптомы 26 .Явный гипертиреоз у детей и подростков встречается реже и тяжелее, чем у взрослых 27,28 . Симптомы гипертиреоза включают нарушения развития нервной системы и изменения созревания скелета 25 , такие как краниосиностоз и более ранний костный возраст у детей младшего возраста. Кроме того, для детей школьного возраста характерна плохая успеваемость в школе, которая может вызывать сильное беспокойство у пациентов и их родителей 29 .
AITD, отдельное заболевание, может проявляться в различных функциональных состояниях щитовидной железы.В то время как субклинический и манифестный гипо- и гипертиреоз имеют сходную этиологию, симптомы первого неспецифичны, а признаки обычно отсутствуют 30 . Поэтому решения о диагностике и лечении субклинического гипо- и гипертиреоза в основном зависят от результатов TFT 30,31,32 . Субклиническая дисфункция щитовидной железы имеет тенденцию перерастать в явную дисфункцию щитовидной железы 30,31 , а риск прогрессирования явного гипотиреоза у пациентов с субклиническим гипотиреозом выше у пациентов с сопутствующим заболеванием щитовидной железы 16 .Трудно предсказать риск прогрессирования в более тяжелое состояние дисфункции щитовидной железы. Нет согласия в отношении клинических особенностей, числовых значений, указывающих на легкую дисфункцию щитовидной железы, или прогноза 10,16 . В нашем исследовании была выявлена связь между степенью УЗИ и уровнем ТТГ, которая согласовывалась с результатами предыдущего исследования 26 , где у более молодых пациентов была более сильная связь между сниженной эхогенностью и более высоким уровнем ТТГ, и связь была сильнее, когда изменения были недавно.Гипоэхогенность щитовидной железы является частой находкой при АГ. Чон и др. 10 , сообщили, что тяжесть ГБ варьирует в зависимости от степени гипоэхогенности.
Субклиническая дисфункция щитовидной железы имеет тенденцию перерастать в явную дисфункцию щитовидной железы 30,31 , а риск прогрессирования явного гипотиреоза у пациентов с субклиническим гипотиреозом выше у пациентов с сопутствующим заболеванием щитовидной железы 16 .Трудно предсказать риск прогрессирования в более тяжелое состояние дисфункции щитовидной железы. Нет согласия в отношении клинических особенностей, числовых значений, указывающих на легкую дисфункцию щитовидной железы, или прогноза 10,16 . В нашем исследовании была выявлена связь между степенью УЗИ и уровнем ТТГ, которая согласовывалась с результатами предыдущего исследования 26 , где у более молодых пациентов была более сильная связь между сниженной эхогенностью и более высоким уровнем ТТГ, и связь была сильнее, когда изменения были недавно.Гипоэхогенность щитовидной железы является частой находкой при АГ. Чон и др. 10 , сообщили, что тяжесть ГБ варьирует в зависимости от степени гипоэхогенности. Другие исследования показали, что изменения в УЗИ могут быть ранним признаком более тяжелой дисфункции щитовидной железы, а первоначальная гипоэхогенность указывает на позднее развитие гипотиреоза 4,9 . Эти исследования были сосредоточены на взрослых и в основном касались ГТ. Результаты нашего исследования показывают, что гипоэхогенность и степень гетерогенности на УЗИ коррелируют с дисфункцией щитовидной железы у детей и подростков с АИТД, в том числе с БГ и АГ.
Другие исследования показали, что изменения в УЗИ могут быть ранним признаком более тяжелой дисфункции щитовидной железы, а первоначальная гипоэхогенность указывает на позднее развитие гипотиреоза 4,9 . Эти исследования были сосредоточены на взрослых и в основном касались ГТ. Результаты нашего исследования показывают, что гипоэхогенность и степень гетерогенности на УЗИ коррелируют с дисфункцией щитовидной железы у детей и подростков с АИТД, в том числе с БГ и АГ.
У 11 пациентов, участвовавших в нашем исследовании, статус функции щитовидной железы изменился в положительной зависимости от оценки по УЗИ, независимо от того, ухудшилась или улучшилась оценка по УЗИ. Это первое обнаружение не только обострения, но и ремиссии при УЗИ, и оно предполагает, что изменения УЗИ могут отражать состояние дисфункции щитовидной железы с высокой чувствительностью.
Мы не обнаружили значимой связи между эхогенностью и уровнями TPOAb и TRAb. В нескольких исследованиях оценивалась корреляция между уровнем аутоантител и гипоэхогенностью щитовидной железы, но ни в одном из них не было обнаружено значимой взаимосвязи 9 . Однако в случаях легкой дисфункции щитовидной железы ранняя проверка исходного уровня TPOAb с помощью УЗИ может помочь предсказать течение заболевания и определить направление лечения 32 .
Однако в случаях легкой дисфункции щитовидной железы ранняя проверка исходного уровня TPOAb с помощью УЗИ может помочь предсказать течение заболевания и определить направление лечения 32 .
УЗИ щитовидной железы
Ультразвуковое исследование щитовидной железы использует звуковые волны для получения изображений щитовидной железы в области шеи. Он не использует ионизирующее излучение и обычно используется для оценки комков или узелков, обнаруженных во время обычного физического или другого визуализирующего обследования.
Эта процедура практически не требует специальной подготовки. Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое УЗИ щитовидной железы?
Ультразвуковая визуализация — это неинвазивный медицинский тест, который помогает врачам диагностировать и лечить заболевания. Это безопасно и безболезненно. Он создает изображения внутренней части тела с помощью звуковых волн. Ультразвуковое исследование также называют сонографией. Он использует небольшой зонд, называемый преобразователем, и гель, который наносится непосредственно на кожу.Высокочастотные звуковые волны проходят от зонда через гель в тело. Зонд собирает звуки, которые отскакивают назад. Компьютер использует эти звуковые волны для создания изображения. Ультразвуковые исследования не используют радиацию (рентгеновские лучи). Так как ультразвук захватывает изображения в режиме реального времени, он может показать структуру и движение внутренних органов тела. На изображениях также может быть видно, как кровь течет по кровеносным сосудам.
Ультразвуковое исследование также называют сонографией. Он использует небольшой зонд, называемый преобразователем, и гель, который наносится непосредственно на кожу.Высокочастотные звуковые волны проходят от зонда через гель в тело. Зонд собирает звуки, которые отскакивают назад. Компьютер использует эти звуковые волны для создания изображения. Ультразвуковые исследования не используют радиацию (рентгеновские лучи). Так как ультразвук захватывает изображения в режиме реального времени, он может показать структуру и движение внутренних органов тела. На изображениях также может быть видно, как кровь течет по кровеносным сосудам.
Ультразвуковое исследование щитовидной железы дает изображения щитовидной железы и прилегающих структур шеи.Щитовидная железа расположена перед шеей чуть выше ключиц и имеет форму бабочки, с одной долей по обеим сторонам шеи, соединенной узкой полосой ткани, называемой перешейком щитовидной железы. Это одна из девяти эндокринных желез , расположенных по всему телу, которые вырабатывают гормоны и направляют их в кровоток.
Щитовидная железа вырабатывает гормон щитовидной железы, который помогает регулировать различные функции организма, в том числе скорость сердцебиения. Очень часто в щитовидной железе развиваются пятнистые участки или узлы, которые могут ощущаться или не ощущаться на поверхности кожи.Около 5-10 процентов взрослых имеют уплотнения в щитовидной железе, которые врач может определить при осмотре. Их называют пальпируемыми узелками. Ультразвук очень чувствителен и показывает множество узелков, которые невозможно прощупать. В некоторых возрастных группах узелки обнаруживаются на УЗИ у 70% взрослых. Подавляющее большинство из них представляют собой доброкачественные участки ткани щитовидной железы, которые не представляют опасности для здоровья. Меньшая часть из них являются истинными опухолями щитовидной железы и могут потребовать дальнейшей диагностики или лечения.
к началу страницы
Каковы некоторые распространенные применения процедуры?
Обычно используется УЗИ щитовидной железы:
- , чтобы определить, возникает ли опухоль на шее из щитовидной железы или смежных структур
- , чтобы проанализировать внешний вид узлов щитовидной железы и определить, являются ли они более частыми доброкачественными узлами или узлы имеют особенности, требующие биопсии.
 Если требуется биопсия, тонкоигольная аспирационная биопсия под ультразвуковым контролем может помочь повысить точность биопсии.
Если требуется биопсия, тонкоигольная аспирационная биопсия под ультразвуковым контролем может помочь повысить точность биопсии. - для поиска дополнительных узлов у пациентов с одним или несколькими узлами, определяемыми при медицинском осмотре
- , чтобы увидеть, значительно ли вырос узел щитовидной железы с течением времени
Поскольку УЗИ позволяет получать изображения в режиме реального времени, врачи могут использовать его для руководства процедурами, включая игольчатую биопсию. При биопсии используются иглы для извлечения образцов тканей для лабораторных исследований.Врачи также используют ультразвук для контроля введения катетера или другого дренажного устройства. Это помогает обеспечить безопасное и точное размещение.
к началу страницы
Как мне подготовиться?
После того, как визуализация будет завершена, лаборант сотрет с вашей кожи прозрачный ультразвуковой гель. Любые оставшиеся части быстро высохнут. Ультразвуковой гель обычно не оставляет пятен и не обесцвечивает одежду.
Ультразвуковой гель обычно не оставляет пятен и не обесцвечивает одежду.
После ультразвукового исследования вы сможете сразу же вернуться к своей обычной деятельности.
Рентгенолог, врач, обученный контролировать и интерпретировать рентгенологические исследования, будет анализировать изображения. Рентгенолог отправит подписанный отчет врачу, запросившему обследование. Затем врач поделится с вами результатами. В некоторых случаях рентгенолог может обсудить с вами результаты после обследования.
Ультразвуковые исследования очень чувствительны к движению, и активный или плачущий ребенок может продлить процесс исследования. Чтобы обеспечить беспрепятственный опыт, часто бывает полезно объяснить ребенку процедуру до экзамена.Принесите книги, маленькие игрушки, музыку или игры, чтобы отвлечь ребенка и ускорить время. В экзаменационной комнате может быть телевизор. Не стесняйтесь спрашивать любимый канал вашего ребенка.
к началу страницы
Как выглядит оборудование?
Ультразвуковые аппараты состоят из компьютерной консоли, видеомонитора и прикрепленного датчика. Преобразователь представляет собой небольшое ручное устройство, напоминающее микрофон. В некоторых исследованиях могут использоваться разные датчики (с разными возможностями) во время одного исследования.Датчик посылает неслышные высокочастотные звуковые волны в тело и прислушивается к возвращающемуся эху. Те же принципы применимы к гидролокаторам, используемым на лодках и подводных лодках.
Преобразователь представляет собой небольшое ручное устройство, напоминающее микрофон. В некоторых исследованиях могут использоваться разные датчики (с разными возможностями) во время одного исследования.Датчик посылает неслышные высокочастотные звуковые волны в тело и прислушивается к возвращающемуся эху. Те же принципы применимы к гидролокаторам, используемым на лодках и подводных лодках.
Техник наносит небольшое количество геля на исследуемую область и помещает туда датчик. Гель позволяет звуковым волнам проходить вперед и назад между датчиком и исследуемой областью. Ультразвуковое изображение сразу видно на видеомониторе. Компьютер создает изображение на основе громкости (амплитуды), высоты тона (частоты) и времени, которое требуется ультразвуковому сигналу для возврата к датчику.Он также учитывает, через какой тип структуры тела и/или ткани проходит звук.
к началу страницы
Как работает процедура?
Ультразвуковая визуализация использует те же принципы, что и гидролокатор, который используют летучие мыши, корабли и рыбаки. Когда звуковая волна достигает объекта, она отражается или отражается эхом. Измеряя эти эхо-волны, можно определить, насколько далеко находится объект, а также его размер, форму и консистенцию. Это включает в себя, является ли объект твердым или заполненным жидкостью.
Когда звуковая волна достигает объекта, она отражается или отражается эхом. Измеряя эти эхо-волны, можно определить, насколько далеко находится объект, а также его размер, форму и консистенцию. Это включает в себя, является ли объект твердым или заполненным жидкостью.
Врачи используют ультразвук для обнаружения изменений внешнего вида органов, тканей и сосудов, а также для обнаружения патологических образований, таких как опухоли.
При ультразвуковом исследовании датчик одновременно посылает звуковые волны и записывает отраженные (возвращающиеся) волны. Когда датчик прижимается к коже, он посылает в тело небольшие импульсы неслышимых высокочастотных звуковых волн. Когда звуковые волны отражаются от внутренних органов, жидкостей и тканей, чувствительный приемник в преобразователе регистрирует крошечные изменения высоты и направления звука.Компьютер мгновенно измеряет эти сигнатурные волны и отображает их в виде картинок на мониторе в реальном времени. Технолог обычно фиксирует один или несколько кадров движущихся изображений в виде неподвижных изображений. Они также могут сохранять короткие видеоциклы изображений.
Они также могут сохранять короткие видеоциклы изображений.
к началу страницы
Как выполняется процедура?
Для большинства ультразвуковых исследований вы будете лежать лицом вверх на столе для осмотра, который можно наклонять или перемещать. Пациенты могут поворачиваться в любую сторону, чтобы улучшить качество изображений.
Подушку можно положить под плечи, чтобы расширить область сканирования для ультразвукового исследования щитовидной железы. Это особенно важно для маленького ребенка, у которого очень мало места между подбородком и грудью.
Рентгенолог (врач, специально обученный контролировать и интерпретировать рентгенологические исследования) или специалист по УЗИ поместит вас на диагностический стол. Они нанесут гель на водной основе на исследуемый участок тела. Гель поможет датчику установить надежный контакт с телом.Он также устраняет воздушные карманы между датчиком и кожей, которые могут препятствовать проникновению звуковых волн в ваше тело.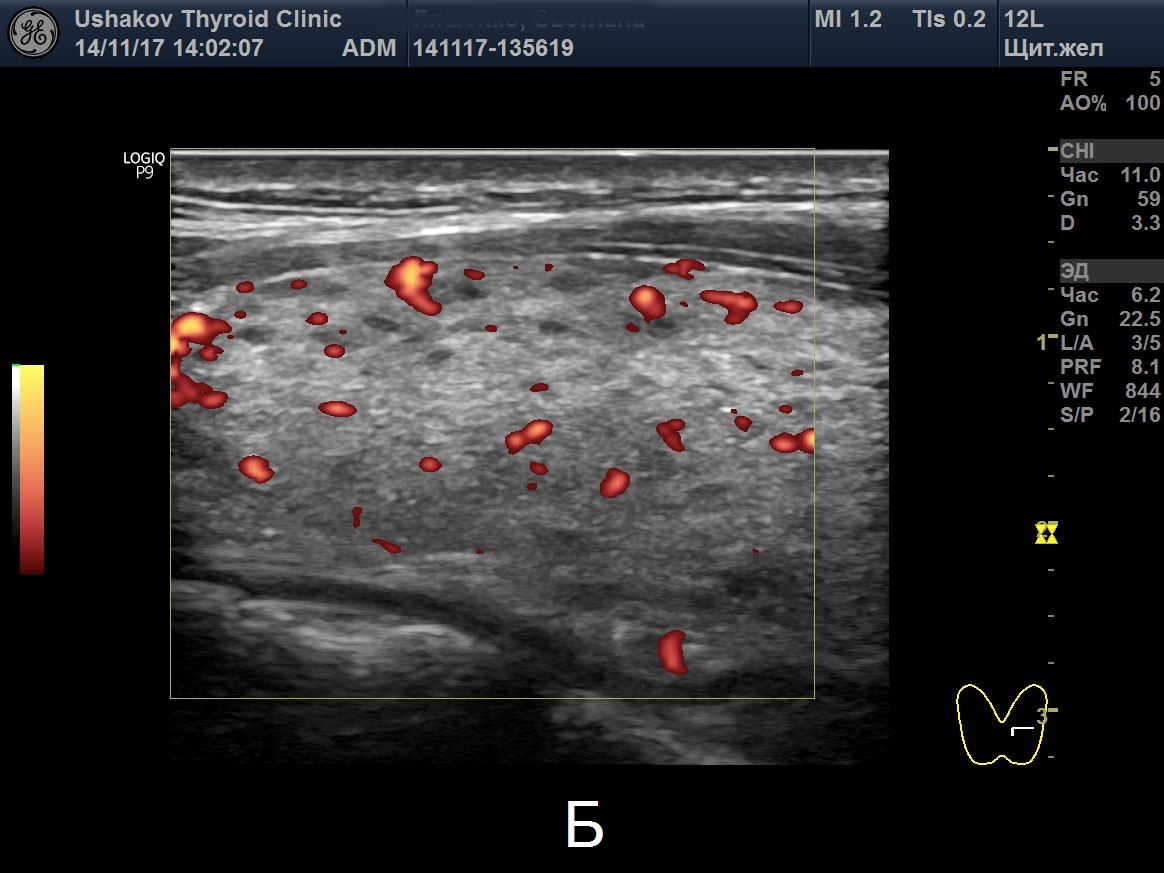 Врач УЗИ помещает датчик на тело и перемещает его вперед и назад по интересующей области, пока не будут получены нужные изображения.
Врач УЗИ помещает датчик на тело и перемещает его вперед и назад по интересующей области, пока не будут получены нужные изображения.
Обычно не возникает дискомфорта от давления, так как датчик прижимают к исследуемой области. Однако, если область чувствительна, вы можете почувствовать давление или небольшую боль от датчика.
После завершения визуализации лаборант сотрет с вашей кожи прозрачный гель для ультразвуковых исследований.Любые оставшиеся части быстро высохнут. Ультразвуковой гель обычно не оставляет пятен и не обесцвечивает одежду.
к началу страницы
Что я буду чувствовать во время и после процедуры?
Большинство ультразвуковых исследований безболезненны, выполняются быстро и легко переносятся.
УЗИ щитовидной железы обычно выполняется в течение 30 минут.
Во время обследования вам может потребоваться вытянуть шею, чтобы помочь специалисту по УЗИ (технологу) обследовать вашу щитовидную железу с помощью ультразвука. Если вы страдаете от боли в шее, сообщите об этом лаборанту, чтобы он помог вам принять удобное положение для обследования.
Если вы страдаете от боли в шее, сообщите об этом лаборанту, чтобы он помог вам принять удобное положение для обследования.
По завершении исследования лаборант может попросить вас одеться и подождать, пока он просмотрит ультразвуковые изображения.
После ультразвукового исследования вы сможете сразу же вернуться к своей обычной деятельности.
к началу страницы
Кто интерпретирует результаты и как их получить?
Рентгенолог, врач, обученный контролировать и интерпретировать рентгенологические исследования, будет анализировать изображения.Рентгенолог отправит подписанный отчет врачу, запросившему обследование. Затем врач поделится с вами результатами. В некоторых случаях рентгенолог может обсудить с вами результаты после обследования.
Возможно, вам потребуется повторное обследование. Если это так, ваш врач объяснит, почему. Иногда последующее обследование дополнительно оценивает потенциальную проблему с помощью большего количества изображений или специальной техники визуализации. Он также может увидеть, произошли ли какие-либо изменения в задаче с течением времени. Последующие осмотры часто являются лучшим способом убедиться, что лечение работает или проблема требует внимания.
к началу страницы
Каковы преимущества и риски?
Преимущества
- Большинство видов ультразвукового сканирования неинвазивны (без игл и инъекций).
- Иногда ультразвуковое исследование может вызывать временный дискомфорт, но оно не должно быть болезненным.
- Ультразвук широко доступен, прост в использовании и дешевле, чем большинство других методов визуализации.
- Ультразвуковая визуализация чрезвычайно безопасна и не использует излучение.
- Ультразвуковое сканирование дает четкое изображение мягких тканей, которые плохо видны на рентгеновских снимках.
- Ультразвук обеспечивает визуализацию в реальном времени. Это делает его хорошим инструментом для проведения минимально инвазивных процедур, таких как пункционная биопсия и аспирация жидкости.
Риски
к началу страницы
Каковы ограничения УЗИ щитовидной железы?
Если в щитовидной железе обнаружен один или несколько узлов, рентгенолог исследует особенности узлов. Некоторые особенности убедительно свидетельствуют о том, что узелок является доброкачественным по своей природе, а некоторые вызывают опасения, что узелок может быть истинной опухолью.В других случаях рентгенолог не может с полной уверенностью отличить доброкачественные опухоли от злокачественных. Для дальнейшей оценки могут быть рекомендованы тонкоигольная биопсия и обзор ткани под микроскопом, но в некоторых случаях может быть достаточно наблюдения и повторной сонограммы через несколько месяцев для определения стабильности.
С помощью ультразвука невозможно определить функцию щитовидной железы, т. е. является ли щитовидная железа гипоактивной, сверхактивной или нормальной. Для этого врач может назначить анализ крови или тест на поглощение радиоактивного йода.
к началу страницы
к началу страницы
Эта страница была проверена 30 июля 2021 г.
%PDF-1.7 % 513 0 объект > эндообъект внешняя ссылка 513 152 0000000016 00000 н 0000004074 00000 н 0000004302 00000 н 0000004344 00000 н 0000004380 00000 н 0000004814 00000 н 0000004929 00000 н 0000005044 00000 н 0000005159 00000 н 0000005273 00000 н 0000005387 00000 н 0000005502 00000 н 0000005617 00000 н 0000005732 00000 н 0000005847 00000 н 0000005962 00000 н 0000006076 00000 н 0000006191 00000 н 0000006305 00000 н 0000006420 00000 н 0000006533 00000 н 0000006640 00000 н 0000006746 00000 н 0000006850 00000 н 0000006955 00000 н 0000007035 00000 н 0000007115 00000 н 0000007195 00000 н 0000007275 00000 н 0000007355 00000 н 0000007436 00000 н 0000007516 00000 н 0000007595 00000 н 0000007675 00000 н 0000007753 00000 н 0000007832 00000 н 0000007911 00000 н 0000007990 00000 н 0000008069 00000 н 0000008148 00000 н 0000008228 00000 н 0000008306 00000 н 0000008385 00000 н 0000008464 00000 н 0000008544 00000 н 0000008624 00000 н 0000008703 00000 н 0000008783 00000 н 0000008862 00000 н 0000008941 00000 н 0000009021 00000 н 0000009099 00000 н 0000009178 00000 н 0000009257 00000 н 0000009335 00000 н 0000009414 00000 н 0000009491 00000 н 0000009569 00000 н 0000009649 00000 н 0000009730 00000 н 0000009810 00000 н 0000009890 00000 н 0000009970 00000 н 0000010050 00000 н 0000010130 00000 н 0000010240 00000 н 0000010401 00000 н 0000010511 00000 н 0000010605 00000 н 0000010651 00000 н 0000011027 00000 н 0000011461 00000 н 0000011539 00000 н 0000013130 00000 н 0000013473 00000 н 0000013889 00000 н 0000015391 00000 н 0000015885 00000 н 0000016373 00000 н 0000016969 00000 н 0000017171 00000 н 0000017465 00000 н 0000017534 00000 н 0000017712 00000 н 0000017951 00000 н 0000018134 00000 н 0000018516 00000 н 0000018719 00000 н 0000019005 00000 н 0000019077 00000 н 0000019583 00000 н 0000019659 00000 н 0000021208 00000 н 0000022863 00000 н 0000024410 00000 н 0000026002 00000 н 0000026408 00000 н 0000026860 00000 н 0000027049 00000 н 0000027212 00000 н 0000028599 00000 н 0000030166 00000 н 0000039035 00000 н 0000039449 00000 н 0000042383 00000 н 0000042712 00000 н 0000043753 00000 н 0000044475 00000 н 0000045057 00000 н 0000048131 00000 н 0000054593 00000 н 0000055136 00000 н 0000055259 00000 н 0000108335 00000 н 0000108374 00000 н 0000108914 00000 н 0000109033 00000 н 0000160360 00000 н 0000160399 00000 н 0000160943 00000 н 0000161071 00000 н 0000175970 00000 н 0000176009 00000 н 0000176122 00000 н 0000176180 00000 н 0000176246 00000 н 0000176324 00000 н 0000176382 00000 н 0000176724 00000 н 0000176821 00000 н 0000176922 00000 н 0000177050 00000 н 0000177200 00000 н 0000177383 00000 н 0000177556 00000 н 0000177755 00000 н 0000177952 00000 н 0000178123 00000 н 0000178296 00000 н 0000178479 00000 н 0000178650 00000 н 0000178847 00000 н 0000179038 00000 н 0000179201 00000 н 0000179350 00000 н 0000179526 00000 н 0000179694 00000 н 0000179824 00000 н 0000179942 00000 н 0000180098 00000 н 0000180304 00000 н 0000003336 00000 н трейлер ]>> startxref 0 %%EOF 664 0 объект >поток xڤSKLQ=oک|,ҊhQ]2c»OB;45&F_DPԢ&nDq [$&.с 5ѝ L7w=3e
%PDF-1.3 % 7 0 объект >>>/BBox[0 0 603,36 783,36]/длина 170>>поток xUM0D=,uaq;@ !iU-r3$3/o/YT$!+#»AZ| ٱّkHD0\ijG+..2.REgUN{8P?~9yu`qe3@led=e=I{; конечный поток эндообъект 4 0 объект >>>/BBox[0 0 603,36 783,36]/длина 170>>поток xUM0D=,uaq;@ !iU-r3$3/o/YT$!+#»AZ| ٱّkHD0\ijG+..2.REgUN{8P?~9yu`qe3@led=e=I{; конечный поток эндообъект 1 0 объект >>>/BBox[0 0 603,36 783,36]/длина 170>>поток xUM0D=,uaq;@ !iU-r3$3/o/YT$!+#»AZ| ٱّkHD0\ijG+..2.REgUN{8P?~9yu`qe3@led=e=I{; конечный поток эндообъект 5 0 объект >>>/BBox[0 0 603,36 783,36]/длина 170>>поток xUM0D=,uaq;@ !iU-r3$3/o/YT$!+#»AZ| ٱّkHD0\ijG+..2.REgUN{8P?~9yu`qe3@led=e=I{; конечный поток эндообъект 3 0 объект >>>/BBox[0 0 603,36 783,36]/длина 170>>поток xUM0D=,uaq;@ !iU-r3$3/o/YT$!+#»AZ| ٱّkHD0\ijG+..2.REgUN{8P?~9yu`qe3@led=e=I{; конечный поток эндообъект 8 0 объект >>>/BBox[0 0 603,36 783,36]/длина 170>>поток xUM0D=,uaq;@ !iU-r3$3/o/YT$!+#»AZ| ٱّkHD0\ijG+..2.REgUN{8P?~9yu`qe3@led=e=I{; конечный поток эндообъект 6 0 объект >>>/BBox[0 0 603,36 783,36]/длина 170>>поток xUM0D=,uaq;@ !iU-r3$3/o/YT$!+#»AZ| ٱّkHD0\ijG+..2.REgUN{8P?~9yu`qe3@led=e=I{; конечный поток эндообъект 10 0 объект >поток 2012-08-14T10:04:53-04:002022-02-06T15:11:25-08:002022-02-06T15:11:25-08:00Adobe InDesign CS5 (7.0.4)
Неоднородная эхогенность нижележащей паренхимы щитовидной железы: как это влияет на анализ узла щитовидной железы? | BMC Рак
Marcocci C, Vitti P, Cetani F, Catalano F, Concetti R, Pinchera A: УЗИ щитовидной железы помогает выявить пациентов с диффузным лимфоцитарным тиреоидитом, склонных к развитию гипотиреоза. J Clin Endocrinol Metab. 1991, 72: 209-213. 10.1210/jcem-72-1-209.
КАС Статья пабмед Google Scholar
Омори Н., Миякава М., Омори К., Такано К. Ультрасонографические данные папиллярной карциномы щитовидной железы с тиреоидитом Хашимото.Интерн Мед. 2007, 46: 547-550. 10.2169/Внутренняя медицина.46.1901.
Артикул пабмед Google Scholar
Сет П.А., Олещук-Рашке К., фон Ленгерке Дж.Х., Брамсвиг Дж.: Сонографические особенности тиреоидита Хашимото в детском возрасте. Клин Радиол. 1996, 51: 167-169. 10.1016/S0009-9260(96)80317-5.
КАС Статья пабмед Google Scholar
Singh B, Shaha AR, Trivedi H, Carew JF, Poluri A, Shah JP: Сосуществующий тиреоидит Хашимото с папиллярной карциномой щитовидной железы: влияние на представление, лечение и исход.Операция. 1999, 126: 1070-1076. 10.1067/msy.2099.101431.
КАС Статья пабмед Google Scholar
Джордано С., Стасси Г., Де Мария Р., Тодаро М., Ричиуса П., Папофф Г., Руберти Г., Баньяско М., Тести Р., Галлуццо А.: Потенциальное участие Fas и его лиганда в патогенезе тиреоидита Хашимото . Наука. 1997, 275: 960-
КАС пабмед Google Scholar
Takashima S, Matsuzuka F, Nagareda T, Tomiyama N, Kozuka T: Узлы щитовидной железы, связанные с тиреоидитом Хашимото: оценка с помощью УЗИ. Радиология. 1992, 185: 125-130.
КАС Статья пабмед Google Scholar
Dailey ME, Lindsay S, Skahen R: Связь новообразований щитовидной железы с болезнью Хашимото щитовидной железы. Арка AMA Surg. 1955, 70: 291-297. 10.1001/архсург.1955.01270080137023.
КАС Статья пабмед Google Scholar
Хирабаяси Р.Н., Линдси С.: Связь карциномы щитовидной железы и хронического тиреоидита. Хирургический гинекологический акушер. 1965, 121: 243-252.
КАС пабмед Google Scholar
Окаясу И., Фудзивара М., Хара Ю., Танака Ю., Роуз Н.Р.: Ассоциация хронического лимфоцитарного тиреоидита и папиллярной карциномы щитовидной железы. Исследование хирургических случаев среди японцев, белых и афроамериканцев. Рак. 1995, 76: 2312-2318. 10.1002/1097-0142(19951201)76:11<2312::AID-CNCR2820761120>3.0,СО; 2-Н.
КАС Статья пабмед Google Scholar
Anderson L, Middleton WD, Teefey SA, Reading CC, Langer JE, Desser T, Szabunio MM, Mandel SJ, Hildebolt CF, Cronan JJ: Тиреоидит Хашимото: часть 2, сонографический анализ доброкачественных и злокачественных узлов в больных диффузным хашимото тиреоидитом. AJR Am J Рентгенол. 2010, 195: 216-222. 10.2214/AJR.09.3680.
Артикул пабмед Google Scholar
Anderson L, Middleton WD, Teefey SA, Reading CC, Langer JE, Desser T, Szabunio MM, Hildebolt CF, Mandel SJ, Cronan JJ: Тиреоидит Хашимото: часть 1, сонографический анализ узловой формы тиреоидита Хашимото. AJR Am J Рентгенол. 2010, 195: 208-215. 10.2214/AJR.09.2459.
Артикул пабмед Google Scholar
Yeh HC, Futterweit W, Gilbert P: Микронодуляции: ультразвуковой признак тиреоидита Хашимото.J УЗИ Мед. 1996, 15: 813-819.
КАС пабмед Google Scholar
Kim EK, Park CS, Chung WY, Oh KK, Kim DI, Lee JT, Yoo HS: Новые сонографические критерии для рекомендации тонкоигольной аспирационной биопсии непальпируемых твердых узлов щитовидной железы. AJR Am J Рентгенол. 2002, 178: 687-691. 10.2214/ajr.178.3.1780687.
Артикул пабмед Google Scholar
Moon HJ, Kim EK, Kim MJ, Kwak JY: Лимфоцитарный тиреоидит при тонкоигольной аспирационной биопсии очаговых узлов щитовидной железы: подход к лечению. AJR Am J Рентгенол. 2009, 193: W345-349. 10.2214/AJR.09.2413.
Артикул пабмед Google Scholar
Cooper DS, Doherty GM, Haugen BR, Kloos RT, Lee SL, Mandel SJ, Mazzaferri EL, McIver B, Pacini F, Schlumberger M: пересмотренные рекомендации по ведению пациентов с узлами щитовидной железы и дифференцированной щитовидной железой рак.Щитовидная железа. 2009, 19: 1167-1214. 10.1089/тыс.2009.0110.
Артикул пабмед Google Scholar
Kwak JY, Han KH, Yoon JH, Moon HJ, Son EJ, Park SH, Jung HK, Choi JS, Kim BM, Kim EK: система отчетов и данных визуализации щитовидной железы для ультразвуковых признаков узлов: шаг в установлении лучшей стратификации риска рака. Радиология. 2011, 260: 892-899. 10.1148/радиол.11110206.
Артикул пабмед Google Scholar
Kwak JY, Kim EK, Kim HJ, Kim MJ, Son EJ, Moon HJ: Как объединить ультразвуковую и цитологическую информацию при принятии решения об узлах щитовидной железы. Евро Радиол. 2009, 19: 1923-1931. 10.1007/s00330-009-1369-7.
Артикул пабмед Google Scholar
Li Y, Teng D, Shan Z, Teng X, Guan H, Yu X, Fan C, Chong W, Yang F, Dai H, Gu X, Yu Y, Mao J, Zhao D, Li J , Chen Y, Yang R, Li C, Teng W: Антитиреопероксидаза и антитела к тиреоглобулину в пятилетнем последующем обследовании населения с различным потреблением йода.J Clin Endocrinol Metab. 2008, 93: 1751-1757. 10.1210/jc.2007-2368.
КАС Статья пабмед Google Scholar
Vanderpump MPJ, Tunbridge WMG: Эпидемиология аутоиммунного заболевания щитовидной железы. Аутоиммунные эндокринопатии. 1999, 15: 141-162.
Артикул Google Scholar
Weetman AP: Базедова болезнь. N Engl J Med. 2000, 343: 1236-1248.10.1056/NEJM200010263431707.
КАС Статья пабмед Google Scholar
Weetman AP: Аутоиммунное заболевание щитовидной железы. Аутоиммунитет. 2004, 37: 337-340. 10.1080/080410001705394.
КАС Статья пабмед Google Scholar
Andersson M, De Benoist B, Delange F, Zupan J: Профилактика и борьба с дефицитом йода у беременных и кормящих женщин, а также у детей в возрасте до 2 лет: выводы и рекомендации Технической консультации.Нутр общественного здравоохранения. 2007, 10: 1606-1611.
КАС Статья пабмед Google Scholar
Garber JR, Cobin RH, Gharib H, Hennessey JV, Klein IL, Mechanick JI, Pessah-Pollack R, Singer P, Woeber KA: Клинические практические рекомендации по гипотиреозу у взрослых, совместно спонсируемые Американской ассоциацией Клинические эндокринологи (AACE) и Американская ассоциация щитовидной железы, Inc. (ATA). Щитовидная железа. 2012, 22: 1200-1235. 10.1089/тыс.2012.0205.
КАС Статья пабмед Google Scholar
Blank W, Braun B: Сонография щитовидной железы – часть 2: воспаление щитовидной железы, нарушение функции щитовидной железы и вмешательства. Ультрашалл Мед. 2008, 29: 128-10.1055/s-2008-1027319.
КАС Статья пабмед Google Scholar
Педерсен О.М., Аардал Н.П., Ларссен Т.Б., Вархауг Дж.Е., Майкинг О., Вик-Мо Х. Значение УЗИ в прогнозировании аутоиммунного заболевания щитовидной железы.Щитовидная железа. 2000, 10: 251-259. 10.1089/тыс.2000.10.251.
КАС Статья пабмед Google Scholar
Raber W, Gessl A, Novotny P, Vierhapper H: УЗИ щитовидной железы в сравнении с определением антител к антитиреоидной пероксидазе: когортное исследование четырехсот пятидесяти одного субъекта. Щитовидная железа. 2002, 12: 725-731. 10.1089/105072502760258712.
Артикул пабмед Google Scholar
Kwak JY, Koo H, Youk JH, Kim MJ, Moon HJ, Son EJ, Kim EK: Значение ультразвуковой корреляции узла щитовидной железы с исходно доброкачественными цитологическими результатами1. Радиология. 2010, 254: 292-300. 10.1148/радиол.25410
Артикул пабмед Google Scholar
Rosário PWS, Bessa B, Valadão MMA, Purisch S: Естественное течение легкого субклинического гипотиреоза: прогностическое значение ультразвука. Щитовидная железа. 2009, 19: 9-12. 10.1089/тыс.2008.0221.
Артикул пабмед Google Scholar
Shin D, Kim E, Lee E: Роль УЗИ в прогнозировании исхода у пациентов с субклиническим гипотиреозом, получавших левотироксин. Endocr J. 2010, 57: 15-10.1507/endocrj.K09E-154.
Артикул пабмед Google Scholar
Jung KW, Park S, Kong HJ, Won YJ, Lee JY, Seo HG, Lee JS: Статистика рака в Корее: заболеваемость, смертность, выживаемость и распространенность в 2009 г.Лечение рака. 2012, 44: 11-24. 10.4143/крт.2012.44.1.11.
Артикул пабмед ПабМед Центральный Google Scholar
Davies L, Welch HG: Рост заболеваемости раком щитовидной железы в Соединенных Штатах, 1973–2002 гг. ДЖАМА. 2006, 295: 2164-2167. 10.1001/jama.295.18.2164.
КАС Статья пабмед Google Scholar
Enewold L, Zhu K, Ron E, Marrogi AJ, Stojadinovic A, Peoples GE, Devesa SS: Рост заболеваемости раком щитовидной железы в Соединенных Штатах по демографическим характеристикам и характеристикам опухоли, 1980–2005 гг.Эпидемиологические биомаркеры рака Prev. 2009, 18: 784-791. 10.1158/1055-9965.ЭПИ-08-0960.
Артикул пабмед ПабМед Центральный Google Scholar
Бланк В., Браун Б.: Сонография щитовидной железы — Часть 1. Ultraschall Med. 2007, 28: 554-568. 10.1055/с-2007-963722.
КАС Статья пабмед Google Scholar
Park SH, Kim SJ, Kim EK, Kim MJ, Son EJ, Kwak JY: Согласие между наблюдателями в оценке сонографических и эластографических особенностей злокачественных узлов щитовидной железы.Am J Рентгенол. 2009, 193: W416-W423. 10.2214/AJR.09.2541.
Артикул Google Scholar
Langer JE, Khan A, Nisenbaum HL, Baloch ZW, Horii SC, Coleman BG, Mandel SJ: УЗИ очагового тиреоидита. Am J Рентгенол. 2001, 176: 751-754. 10.2214/аджр.176.3.1760751.
КАС Статья Google Scholar
Kim D, Eun C, In H, Kim M, Jung S, Bae S: Сонографическая дифференциация бессимптомного диффузного заболевания щитовидной железы от нормальной щитовидной железы: проспективное исследование.AJNR Am J Нейрорадиол. 2010, 31: 1956-1960. 10.3174/ajnr.A2164.
КАС Статья пабмед Google Scholar
Чой С.Х., Ким Э.К., Квак Дж.Ю., Ким М.Дж., Сон Э.Дж.: Межнаблюдательские и внутринаблюдательные различия в ультразвуковой оценке узлов щитовидной железы. Щитовидная железа. 2010, 20: 167-172. 10.1089/тыс.2008.0354.
Артикул пабмед Google Scholar
Сонографические признаки диффузного тиреоидита Хашимото: определение чувствительности признаков и предикторов злокачественного новообразования
ВВЕДЕНИЕ
Тиреоидит Хашимото (HT) является наиболее распространенным типом воспалительного заболевания щитовидной железы и наиболее частой причиной гипотиреоза в регионах мира с достаточным содержанием йода, включая Соединенные Штаты. [1] Выработка антитиреоидных антител является ведущим патофизиологическим процессом, приводящим к лимфоцитарно-инфильтративным изменениям, которые являются отличительной чертой АГ, особенно повышенным уровням антитиреоидной пероксидазы (ТПО) и антитиреоглобулиновых антител, которые наблюдаются у 90% и более 50% пациентов с АГ соответственно. [2] Клинически пациенты гипотиреоидны и в зависимости от хронизации могут проявляться диффузным зобом, нормальными размерами или атрофией щитовидной железы. ГТ может протекать вяло, и, следовательно, субклиническое заболевание может оказывать неблагоприятное воздействие на метаболизм липидов и сердечно-сосудистую систему при отсутствии симптомов. [3] Ультразвуковая оценка щитовидной железы в сочетании с серологическими измерениями может улучшить выявление и облегчить раннее лечение АГ. Сонографически при ГТ описаны многочисленные особенности визуализации, включая диффузную гипоэхогенность, грубую и неоднородную эхоструктуру паренхимы, эхогенные перегородки, гипоэхогенную микронодулярность и гиперваскуляризацию. [4] Известна ассоциация рака щитовидной железы у пациентов с АГ, особенно папиллярной карциномы щитовидной железы (ПРЩЖ) и лимфомы. [5] Цель этого исследования заключалась в том, чтобы определить, какие сонографические признаки наиболее чувствительны к ГТ и наличию основного злокачественного новообразования.
МЕТОДЫ
субъектов
В это исследование, одобренное IRB, были включеныпациента из одного медицинского центра США. Все пациенты перенесли тотальную или субтотальную тиреоидэктомию в период с января 2011 г. по июнь 2015 г. и прошли предоперационное диагностическое ультразвуковое исследование щитовидной железы в течение 1 года до операции. Демографические данные пациентов были получены из рентгенологических и/или патологоанатомических отчетов, включая возраст и пол.
Патологический анализ
Пациенты, перенесшие полную или частичную тиреоидэктомию, чаще всего по поводу диффузного заболевания щитовидной железы (20/101), узлов или новообразований (65/101), токсического и нетоксического узлового зоба (10/101), гиперпаратиреоза (3/101) , или другие признаки шейки матки, подозрительные на злокачественность (3/101), были включены в исследование, если имелись гистопатологические признаки гипертонии/хронического лимфоцитарного тиреоидита. Хирургические гистопатологические отчеты были рассмотрены для определения наличия и степени злокачественности.
Сонографический анализ
Предоперационные ультразвуковые исследования проводились врачами-сонографистами из персонала одной больницы третичного уровня с использованием линейного датчика с частотой 10 МГц или выше (Logiq 9, GE, Waukesha, WI, USA). Эти исследования были ретроспективно проанализированы рентгенологом, и были проанализированы пять предопределенных сонографических признаков для оценки диффузной формы ГТ. В частности, паренхиму щитовидной железы оценивали на наличие или отсутствие диффузной гипоэхогенной эхогенности (определяемой как диффузное снижение паренхиматозной эхогенности по сравнению с соседними лямочными мышцами), паренхиматозной неоднородности (определяемой как грубая эхотекстура с областями смешанной эхогенности, вовлекающими> 50% объема железы), эхогенные перегородки (определяемые как диффузные или географические области линейных эхогенных полос), гипоэхогенная микронодулярность (определяемая как диффузный рисунок многочисленных гипоэхогенных узелков до 6 мм) и гиперваскуляризация (рис. 1-5).Цветное допплеровское исследование васкуляризации всей железы проводилось с использованием частоты повторения импульсов и уровней усиления цветового допплера, оптимизированных для минимизации наложения спектров в сонной артерии и внутренней яремной вене. Сосудистость оценивали по визуальной шкале согласно классификации, описанной Schulz et al. . с типами 1–3, представляющими вариабельное гиперваскулярное состояние (таблица 1). [6] Все исследования были рецензированы вторым рентгенологом, и была установлена стандартизированная интерпретация для оценки и сведения к минимуму вариабельности между исследователями.Сонографически наличие ГТ определялось как наличие одной или нескольких из пяти сонографических характеристик. Окончательные продиктованные радиологические отчеты об исследованиях были проанализированы исследователем, не осведомленным о сонографическом анализе, для оценки диагностического соответствия.
Рисунок 1: Паренхиматозная гетерогенность. 37-летняя женщина с хроническим лимфоцитарным (Хашимото) тиреоидитом поступила с увеличением узла щитовидной железы. Ультразвуковое изображение щитовидной железы в сагиттальной шкале серого демонстрирует диффузно-неоднородную эхотекстуру.
Экспорт в PPT
Рисунок 2: Гипоэхогенность. 35-летняя женщина с тиреоидитом Хашимото поступила с опухолью щитовидной железы. Ультразвуковое изображение щитовидной железы в поперечной шкале серого показывает, что паренхима изо-гипоэхогенна по отношению к прилегающей мускулатуре ремня (*).
Экспорт в PPT
Рисунок 3: Гипоэхогенная микронодулярность. У 49-летней женщины с тиреоидитом Хашимото появилось чувство полноты в шее.Сагиттальное серое ультразвуковое изображение щитовидной железы с диффузно рассеянными гипоэхогенными микроузлами.
Экспорт в PPT
Рисунок 4: Эхогенные перегородки. 45-летняя женщина с тиреоидитом Хашимото поступила для оценки гипотиреоза. Ультразвуковое изображение щитовидной железы в сагиттальной шкале серого показывает рассеянные гиперэхогенные линейные полосы по всей паренхиме (стрелка).
Экспорт в PPT
Рисунок 5: Гиперваскуляризация.57-летняя женщина с тиреоидитом Хашимото поступила для повторной оценки неопределенного узла щитовидной железы. Поперечная цветная допплерография щитовидной железы демонстрирует диффузно усиленную васкуляризацию по всей паренхиме. Общая сонная артерия и внутренняя яремная вена видны рядом со щитовидной железой.
Экспорт в PPT
Таблица 1: Цветовая допплеровская классификация сосудистой картины, описанная Schulz et al .
| Тип узора | Внешний вид цветного допплера |
|---|---|
| 0 | Паренхиматозный кровоток минимальный или отсутствует. Визуализированный кровоток ограничен крупными периферическими сосудами |
| 1 | Слегка повышенный паренхиматозный кровоток |
| 2 | Явно повышенный паренхиматозный кровоток с гомогенным распределением |
| 3 | Заметно усиленный паренхиматозный кровоток с гомогенным распределением, включая появление «тиреоидного ада» |
Статистический анализ
Критерий Манна-Уитни использовался для сравнения непрерывных переменных и точный критерий Фишера для сравнения категориальных переменных.Регрессионный анализ выполнен с использованием коэффициентов корреляции Спирмена. Значения представлены либо в виде среднего ± стандартное отклонение (диапазон), либо в процентах (доверительный интервал 95%). Во всех анализах P <0,05 было принято для указания на статистическую значимость.
РЕЗУЛЬТАТЫ
Всего был выявлен 101 пациент, перенесший тиреоидэктомию, с гистологическими признаками ГТ и предоперационным ультразвуковым исследованием щитовидной железы. В этой когорте исследования около 91% составляли женщины (92/101), а средний возраст составлял 51 год (таблица 2).85 пациентов продемонстрировали по крайней мере один из пяти сонографических признаков ГТ с согласием между исследователями 84,4% (показателем Каппа 0,54). Среди пяти изученных сонографических признаков ГТ паренхиматозная гетерогенность продемонстрировала наибольшую чувствительность (88,2%). Реже всего встречалась гиперваскуляризация, отмеченная у 16 пациентов (10 пациентов с 1-м типом, 5 пациентов со 2-м типом, 1 пациент с 3-м типом) с чувствительностью 17,7% (табл. 3). Наличие как диффузной гипоэхогенности, так и паренхиматозной неоднородности лучше всего коррелировало с ГТ с r = 0.39 (табл. 4). Наличие ГТ указывалось в рентгенологическом заключении с наибольшей частотой при наличии трех и более сонографических признаков (табл. 5).
Таблица 2: Характеристики пациентов. p — значения получены с использованием точного критерия Фишера
| Характеристика | Всего | Сонографические особенности HT | Нет сонографических признаков HT | р -значение |
|---|---|---|---|---|
| Пациенты, n (%) | 101 | 85 (84) | 16 (16) | |
| Средний возраст, лет (диапазон) | 50.2 (11–80) | 49,9 (11–79) | 52,1 (20–80) | 0,61 |
| Мужчина, n (%) | 9 (9) | 9 (11) | 0 (0%) | 0,35 |
| Женский, n (%) | 92 (91) | 76 (89) | 16 (100) | 0,83 |
Таблица 3: Процент сонографических признаков ГТ в прогнозировании гистологически доказанного заболевания
| Сонографический признак | Чувствительность (%) | р -значение |
|---|---|---|
| Диффузно-гипоэхогенная эхогенность | 48.2 (37,3–59,3) | 0,0001 |
| Паренхиматозная гетерогенность | 88,2 (79,4–94,2) | <0,0001 |
| Эхогенные перегородки | 18,8 (11,2–28,8) | 0,07 |
| Гипоэхогенные микроузелки | 67,1 (56,0–76,9) | <0,0001 |
| Гиперваскуляризация (типы 1–3) | 17,7 (10,2–27,4) | 0,12 |
Таблица 4: Корреляция между отдельными сонографическими признаками ГТ
| Сонографические признаки | Диффузно-гипоэхогенная эхогенность | Паренхиматозная гетерогенность | Эхогенные перегородки | Гипоэхогенные микроузелки | Гиперваскуляризация |
|---|---|---|---|---|---|
| Диффузно-гипоэхогенная эхогенность | 0.39 ( р <0,0001) | 0,25 ( р =0,01) | 0,24 ( р =0,02) | 0,17 ( р =0,1) | |
| Паренхиматозная гетерогенность | 0,39 ( р <0,0001) | 0,26 ( р =0,01) | 0,26 ( р =0,009) | 0,182 ( р =0,07) | |
| Эхогенные перегородки | 0,25 ( р =0,01) | 0,26 ( р =0.01) | 0,05 ( р =0,6) | −0,03 ( p =0,8) | |
| Гипоэхогенные микроузелки | 0,24 ( р =0,02) | 0,26 ( р =0,009) | 0,05 ( р =0,6) | 0,03 ( р =0,8) | |
| Гиперваскуляризация | 0,17 ( р =0,1) | 0,18 ( р =0,07) | −0,03 ( p =0,8) | 0.03 ( р =0,8) |
Таблица 5: Взаимосвязь диагностической достоверности с сонографическими признаками ГТ
| Количество присутствующих сонографических признаков | Всего | HT включен в рентгенологический отчет | HT не включен в рентгенологический отчет | p- значение |
|---|---|---|---|---|
| Нет | 16 | 2 | 14 | <0.01 |
| Один | 18 | 6 | 12 | 0,07 |
| Два | 21 | 11 | 10 | 0,99 |
| Три | 34 | 26 | 8 | <0,01 |
| Четыре | 10 | 8 | 2 | 0,11 |
| Пять | 2 | 2 | 0 | 0.5 |
Приблизительно 44% (45/101) исследуемой когорты имели злокачественные новообразования, при этом ПТК составлял 89% (40/45) злокачественных новообразований. Остальные включали три случая фолликулярной карциномы, один случай анапластической карциномы и один случай лимфомы. Из 45 злокачественных новообразований у 16 были зарегистрированы узловые метастазы, при этом статистически значимая большая доля встречалась у пациентов без каких-либо сонографических признаков ГТ (таблица 6). Статистически значимой разницы между возрастом и полом пациентов со злокачественными новообразованиями по сравнению с пациентами без злокачественных новообразований не наблюдалось.Не было значимой корреляции между сонографическими признаками ГТ и частотой злокачественных новообразований (таблица 6).
Таблица 6: Злокачественная и сонографически очевидная ГТ
| Сонографические признаки HT n =85 | Нет сонографических признаков ГТ n =16 | р -значение | |
|---|---|---|---|
| Средний возраст (диапазон) | 49,9 (11–79) | 52.1 (20–80) | 0,61 б |
| Злокачественные новообразования, n (%) | 39 (46%) | 6 (38%) | 0,59 а |
| Тип злокачественного новообразования | |||
| Папиллярный (ПТК) | 35 (41%) | 5 (31%) | 0,79 а |
| Фолликулярный | 3 (4%) | 0 (0) | |
| Анапластик | 0 (0) | 1 (6%) | |
| Лимфома | 1 (1%) | 0 (0) | |
| Узловые метастазы (% положительных) | 11 (28%) | 5 (83%) | 0.04 и |
Паренхиматозная гетерогенность и гипоэхогенная микронодулярность чаще встречались у пациентов с АГ и злокачественными новообразованиями по сравнению с пациентами с АГ и отсутствием злокачественных новообразований с чувствительностью 71% и 66% соответственно. Из пяти изученных сонографических признаков гипоэхогенная микронодулярность чаще всего присутствовала при злокачественных новообразованиях (таблица 7).
Таблица 7: Сонографические признаки тиреоидита Хашимото в прогнозировании злокачественного новообразования
| Особенность | Чувствительность (%) | Специфичность (%) | PPV (%) | Чистая приведенная стоимость (%) | p- значение |
|---|---|---|---|---|---|
| Диффузно-гипоэхогенная эхогенность | 46.7 (31,7–62,1) | 64,3% (50,4–76,6) | 51,2 (35,1–67,1) | 60,0 (46,5–72,4) | 0,31 |
| Паренхиматозная гетерогенность | 71,1 (55,7–83,6) | 23,2 (13,0–36,4) | 42,7 (31,3–54,6) | 50,0 (29,9–70,1) | 0,65 |
| Эхогенные перегородки | 13,3 (5,1–26,8) | 82,1 (69,6–91,1) | 37,5 (15,2–64,6) | 54,1 (43,0–65,0) | 0.59 |
| Гипоэхогенные микроузелки | 66,7 (51,1–80,0) | 51,8 (38,0–65,3) | 53,6 (39,0–66,0) | 65,9 (50,1–79,5) | 0,07 |
| Гиперваскуляризация (типы 1–3) | 17,8 (8,0–32,1) | 87,5 (75,9–94,8) | 53,3 (26,6–78,7) | 57,0 (45,9–67,6) | 0,58 |
ОБСУЖДЕНИЕ
HT является ведущей причиной гипотиреоза в США, активируется антигенами щитовидной железы, Т- и В-лимфоциты вызывают иммуноопосредованную инфильтрацию и разрушение паренхимы щитовидной железы.При гистопатологическом исследовании этот воспалительный процесс приводит к образованию лимфоцитарных агрегатов, сморщенных фолликулов щитовидной железы и различной степени фиброза. [7] Постулируется генетическая предрасположенность, которая может быть вызвана факторами окружающей среды. Эта теория подтверждается тем фактом, что пациенты с АГ также имеют другие формы аутоиммунного заболевания. ГТ чаще всего встречается у женщин в возрасте от 30 до 50 лет. Диагноз подтверждается низкими уровнями Т4 в сыворотке, повышенными уровнями ТТГ и наличием антитиреоидных антител, особенно антител к ТПО.Однако до 30% пациентов с ГТ не имеют аутоантител или имеют низкий уровень аутоантител, а у 2–20% незатронутой популяции могут быть аутоантитела, что затрудняет диагностику ГТ на основании только серологических тестов. [8] Ультразвуковое исследование щитовидной железы в сочетании с серологическими и клиническими исследованиями повышает точность диагностики. Некоторые исследования, включая когортное исследование 482 пациентов Rago et al . показали, что диагностическая ценность ультразвука в прогнозировании текущего и будущего гипотиреоза среди бессимптомных пациентов превосходит таковую аутоантител. [9] Гистологическое исследование остается золотым стандартом в подтверждении наличия АГ.
Сонографические признаки диффузной ГТ
Хорошо известные сонографические признаки диффузной ГТ включают гипоэхогенную и увеличенную щитовидную железу с гетерогенной паренхимой, содержащей эхогенные перегородки и микроузелки. [8] В целом настоящее исследование продемонстрировало чувствительность 84% при сонографическом выявлении ГТ. Было обнаружено, что паренхиматозная неоднородность является наиболее чувствительным признаком HT, за ней следуют гипоэхогенная микронодулярность и диффузная гипоэхогенность.Эти данные согласуются с ранее опубликованными исследованиями диффузно-гипоэхогенного вида щитовидной железы как индикатора гипотиреоза с положительной прогностической ценностью (PPV) до 88%. [10] Гипоэхогенная микронодулярность также признана ключевым диагностическим признаком с PPV до 95%. [8,11] Считается, что эти две особенности представляют собой проявления диффузной лимфоцитарной инфильтрации щитовидной железы с течением времени. Паренхиматозная неоднородность и диффузная гипоэхогенность не только свидетельствуют о гипертонии, но и коррелируют со степенью иммуноопосредованных изменений и выраженностью гипотиреоза. [10]
Кроме того, другие сонографические признаки, несмотря на отсутствие сильной прогностической ценности, также служат маркерами заболевания. В настоящем исследовании гиперваскуляризация была наименее часто наблюдаемой особенностью, так как она присутствовала только у 18% пациентов с АГ. Это может отражать большую долю пациентов с хроническим (перегоревшим) заболеванием. Гиперваскуляризация существует в континууме, связанном со стадией аутоиммунного заболевания щитовидной железы с наиболее выраженной васкуляризацией на начальной стадии воспаления, которая сужается на более поздней фиброзной стадии. [12,13] Гиперваскуляризация на начальной стадии воспаления предвещает развитие различных степеней гипотиреоза, поскольку кровоток рекрутируется повышенными уровнями ТТГ в ответ на бесчисленные циклы повреждения фолликулов и рубцевания, которые в конечном итоге приводят к хроническому бессосудистому состоянию . [8,12] В целом понятно, что одновременное появление нескольких сонографических признаков ГТ повышает чувствительность и точность диагностики. [14] Обзор рентгенологических отчетов показал, что диагностическая достоверность была наибольшей при наличии трех или более сонографических признаков.
ГТ и сопутствующее злокачественное новообразование щитовидной железы
Злокачественные новообразования могут возникать у пациентов с АГ, при этом некоторые авторы сообщают о значительном повышенном риске по сравнению со средним показателем в популяции. Например, общенациональное когортное исследование, проведенное на Тайване, продемонстрировало в 1,68 раза больший риск развития злокачественных новообразований у пациентов с АГ. [15] В частности, первичная лимфома щитовидной железы классически связана с АГ; однако это редко по сравнению с PTC. [5] Хотя это и не подтверждено, для объяснения этих наблюдений был предложен ряд патофизиологических механизмов, включая ТТГ и иммунологически обусловленную злокачественную дегенерацию хронического тиреоидита и повышенную экспрессию онкогенов у пациентов с ГТ. [16] Кроме того, у пациентов с АГ сообщалось о повышенном риске развития рака толстой кишки, легких и молочной железы, связанного с лежащими в основе аутоиммунными процессами. [15] В настоящем исследовании сравнивалась частота возникновения злокачественных новообразований щитовидной железы у пациентов с гистологически подтвержденной ГТ с сонографически подтвержденной ГТ и без нее. Злокачественные новообразования возникали в несколько большей пропорции у пациентов с сонографическими признаками ГТ по сравнению с пациентами без сонографических признаков ГТ, хотя это не было статистически значимым.И наоборот, около 87% пациентов с ПРЩЖ (наиболее часто наблюдаемое злокачественное новообразование) также имели сонографические признаки ГТ. Между демографическими факторами пациентов и заболеваемостью злокачественными новообразованиями значимой тенденции не наблюдалось, хотя в других исследованиях отмечалось, что злокачественные новообразования чаще возникают в группах молодого и среднего возраста с преобладанием женского пола. [13,15]
Хотя риск злокачественного новообразования при ГТ все чаще изучается в литературе, в относительно небольшом количестве исследований изучались специфические сонографические признаки ГТ, коррелирующие со злокачественным новообразованием.Это было одной из целей настоящего исследования. Хотя ни один из сонографических признаков не достиг статистической значимости, наиболее чувствительным признаком была паренхиматозная неоднородность, в то время как гипоэхогенная микронодулярность продемонстрировала наибольшую PPV для злокачественности (таблица 5). Это может быть связано с вышеупомянутой концепцией, согласно которой эти два сонографических признака связаны с более поздней стадией ГТ. Показано, что узловая форма ГТ чаще встречается в щитовидной железе на фоне диффузной ГТ, чем без диффузной ГТ. [17] Можно постулировать, что эта комбинация узлового рисунка, гетерогенности паренхимы и гипоэхогенной микронодулярности может быть взаимосвязана и связана с поздней стадией заболевания и теоретически повышенным риском малигнизации.
В соответствии с предыдущей работой метастазы в лимфатические узлы чаще встречались у пациентов без сонографических признаков ГТ, встречаясь примерно у 83%. Это подтверждает общее мнение литературы о том, что пациенты со злокачественными новообразованиями щитовидной железы и АГ имеют более низкую частоту капсулярной инвазии и экстратиреоидного распространения и, следовательно, более благоприятный прогноз. [18] Это открытие позволяет предположить, что пациенты без сонографических признаков ГТ могут иметь более раннюю и менее сонографически очевидную стадию заболевания щитовидной железы и, таким образом, еще не обладают этим защитным эффектом.
Ограничения этого исследования включают скромный размер выборки, в которую вошли пациенты из одного учреждения, что может не быть полностью репрезентативным для общей популяции и ограничивать статистическую мощность для анализа значительных различий между подгруппами.Кроме того, существует потенциальная систематическая ошибка отбора, поскольку наши пациенты были набраны из пула пациентов с клинически очевидными аномалиями щитовидной железы, которые в конечном итоге лечились хирургическим путем. Таким образом, наша когорта, вероятно, включала пациентов с более поздними стадиями заболевания щитовидной железы.
ЗАКЛЮЧЕНИЕ
Диагностическая точность ГТ повышается при сочетании сонографической оценки с установленными клиническими и серологическими параметрами, что приводит к лучшему распознаванию заболевания, что особенно полезно у бессимптомных и эутиреоидных лиц.




 к. вероятность сбоя щитовидной железы зимой выше). 20 лет – это долго, 30 % — это мало, но лучше перестраховаться.
к. вероятность сбоя щитовидной железы зимой выше). 20 лет – это долго, 30 % — это мало, но лучше перестраховаться.

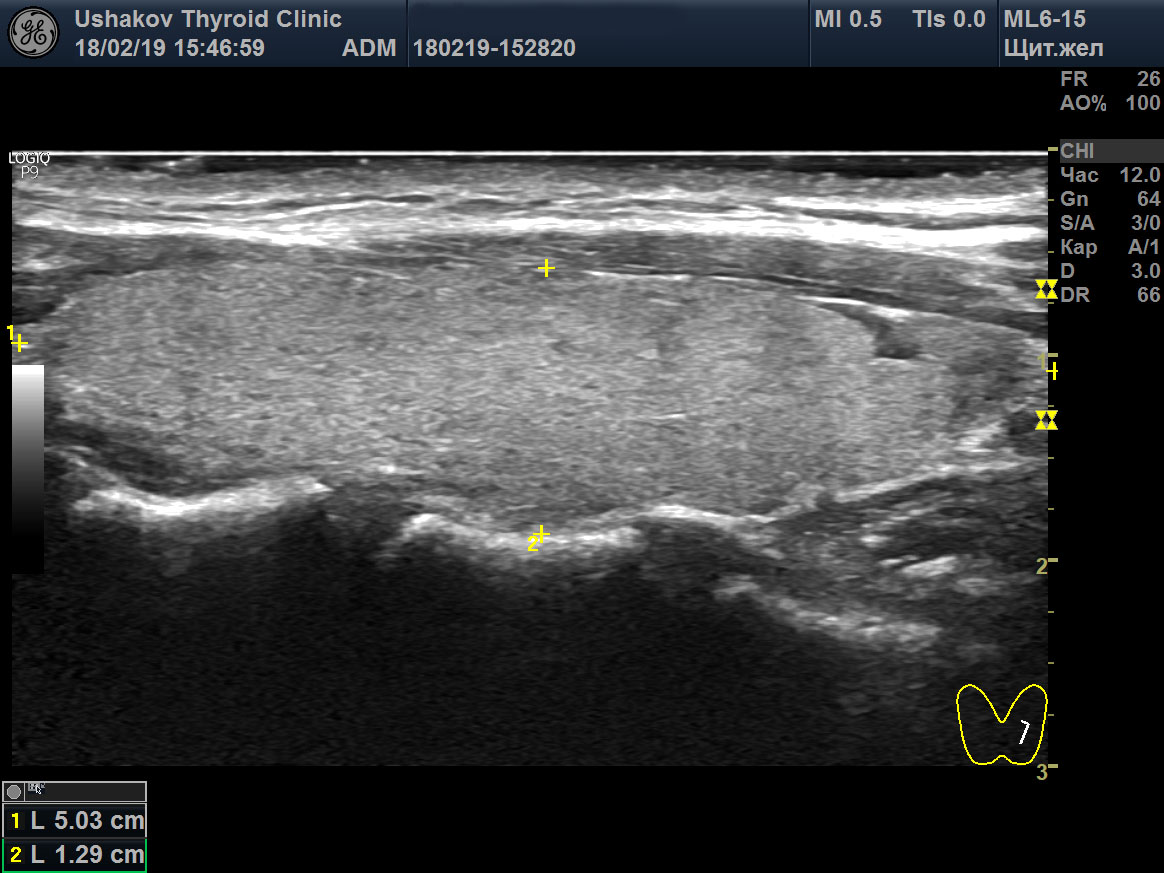 Эндокринная система. В: В. Кумар, А. К. Аббас, Дж. К. Астер, и др. ., редакторы. Роббинс и Котран, патологические основы болезни, 9-е изд. Канада: Эльзевир Сондерс; 2015. 1091– 2.
Эндокринная система. В: В. Кумар, А. К. Аббас, Дж. К. Астер, и др. ., редакторы. Роббинс и Котран, патологические основы болезни, 9-е изд. Канада: Эльзевир Сондерс; 2015. 1091– 2. ., редакторы. УЗИ щитовидной и паращитовидных желез, 1-е изд. Нью-Йорк, штат Нью-Йорк: Спрингер; 2012. 61–106.
., редакторы. УЗИ щитовидной и паращитовидных желез, 1-е изд. Нью-Йорк, штат Нью-Йорк: Спрингер; 2012. 61–106.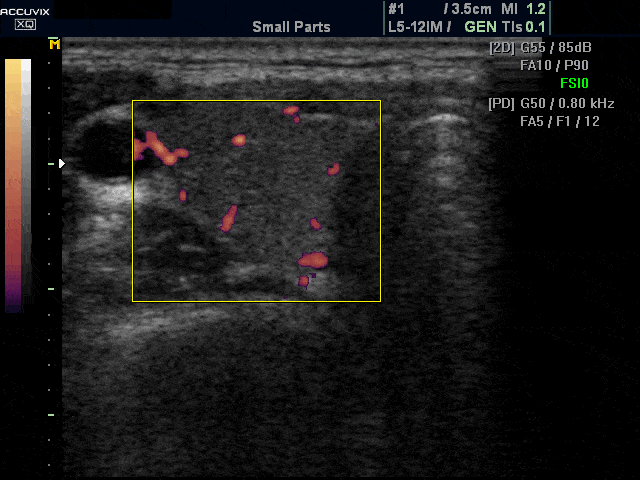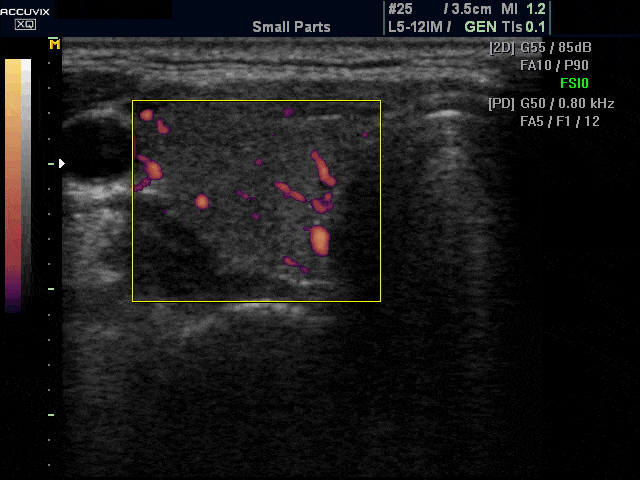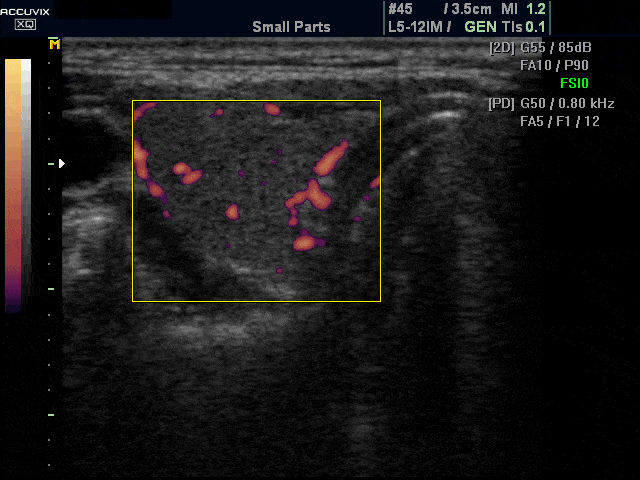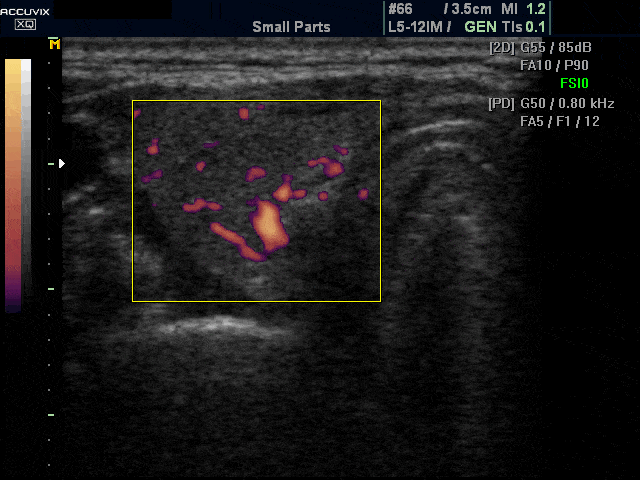 Имеются ли какие-либо специфические ультразвуковые признаки узловой гиперплазии («оставь меня в покое»), позволяющие дифференцировать ее от фолликулярной аденомы? Acta Radiol 2009; 50: 383–8.
Имеются ли какие-либо специфические ультразвуковые признаки узловой гиперплазии («оставь меня в покое»), позволяющие дифференцировать ее от фолликулярной аденомы? Acta Radiol 2009; 50: 383–8. , Такконья С., Нарди Ф., и др. .Риск малигнизации непальпируемых узлов щитовидной железы: прогностическая ценность ультразвуковых и цветовых допплеровских характеристик. J Clin Endocrinol Metab 2002; 87: 1941– 6.
, Такконья С., Нарди Ф., и др. .Риск малигнизации непальпируемых узлов щитовидной железы: прогностическая ценность ультразвуковых и цветовых допплеровских характеристик. J Clin Endocrinol Metab 2002; 87: 1941– 6. , Ди Джезу Г., Массенти М.Ф., Ди Трапани Б., Ветри Г.Роль цветовой допплерографии в дооперационной диагностике патологии щитовидной железы. Минерва Эндокринол 2002; 27: 1– 10.
, Ди Джезу Г., Массенти М.Ф., Ди Трапани Б., Ветри Г.Роль цветовой допплерографии в дооперационной диагностике патологии щитовидной железы. Минерва Эндокринол 2002; 27: 1– 10. Длительное наблюдение за пациентами с доброкачественными тонкоигольными аспирационными цитологическими диагнозами щитовидной железы. Хирургия 1989; 106: 980–5.
Длительное наблюдение за пациентами с доброкачественными тонкоигольными аспирационными цитологическими диагнозами щитовидной железы. Хирургия 1989; 106: 980–5. Сцинтиграфические проявления тиреотоксикоза. Рентгенография 2003, 23(4), 857–69.
Сцинтиграфические проявления тиреотоксикоза. Рентгенография 2003, 23(4), 857–69. Acta Endocrinol (Копенгаген) 1992; 126: 128–31.
Acta Endocrinol (Копенгаген) 1992; 126: 128–31. .УЗИ при тиреоидите Хашимото. J Clin Ultrasound 1986; 14: 123–6.
.УЗИ при тиреоидите Хашимото. J Clin Ultrasound 1986; 14: 123–6. С. 49–85.
С. 49–85. Энн Сург 1981; 193: 769–76.
Энн Сург 1981; 193: 769–76. А., МакКолл А.Р., МакГенри С., Ярош Х., Армин А., Лоуренс А.М., и др. . Частота карциномы щитовидной железы при тиреоидите Хашимото. Am Surg 1987; 53: 442–5.
А., МакКолл А.Р., МакГенри С., Ярош Х., Армин А., Лоуренс А.М., и др. . Частота карциномы щитовидной железы при тиреоидите Хашимото. Am Surg 1987; 53: 442–5. Подострый гранулематозный (де Кервена) тиреоидит: сонографические характеристики в оттенках серого и цветовой допплерографии. J Ультразвук Med 2013; 32: 505–11.
Подострый гранулематозный (де Кервена) тиреоидит: сонографические характеристики в оттенках серого и цветовой допплерографии. J Ультразвук Med 2013; 32: 505–11. Clin Radiol 1998; 53(3): 209–11.
Clin Radiol 1998; 53(3): 209–11. Анапластическая карцинома щитовидной железы. В: AT Ahuja, и др. ., редакторы. УЗИ диагностическое: голова и шея, т. II-2. Альтона, МБ: Фризенс; 2014. 10–3.
Анапластическая карцинома щитовидной железы. В: AT Ahuja, и др. ., редакторы. УЗИ диагностическое: голова и шея, т. II-2. Альтона, МБ: Фризенс; 2014. 10–3.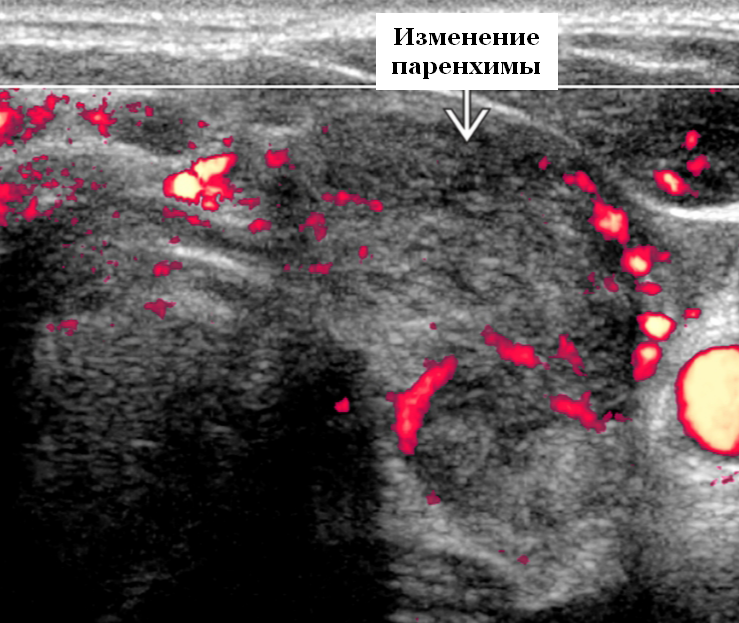 М., Шефф А.М. Щитовидная и паращитовидная железы. В: PM Som, HD Curtin, et al ., редакторы. Визуализация головы и шеи, 3-е изд. Сент-Луис, Миссури: Мосби. 1996. 954–8.
М., Шефф А.М. Щитовидная и паращитовидная железы. В: PM Som, HD Curtin, et al ., редакторы. Визуализация головы и шеи, 3-е изд. Сент-Луис, Миссури: Мосби. 1996. 954–8. Патологические и клинические признаки. Рак 1962; 15: 557–65.
Патологические и клинические признаки. Рак 1962; 15: 557–65. Сонографические особенности и тонкоигольная аспирация метастазов в щитовидную железу под контролем УЗИ. УЗИ 2014; 33(1): 40–8. doi:10.14366/usg.13014.
Сонографические особенности и тонкоигольная аспирация метастазов в щитовидную железу под контролем УЗИ. УЗИ 2014; 33(1): 40–8. doi:10.14366/usg.13014. , Поблоки Ю., Сиренич Ю., Здзярска Б., и др. . Клинический случай: редкий случай инфильтрации мелколимфоцитарной В-клеточной лимфомы щитовидной железы у пациентки с В-клеточным хроническим лимфолейкозом (ХЛЛ-В/ХЛЛ-В). Thyroid Res 2013; 6(1): 1. doi:10.1186/1756-6614-6-1.
, Поблоки Ю., Сиренич Ю., Здзярска Б., и др. . Клинический случай: редкий случай инфильтрации мелколимфоцитарной В-клеточной лимфомы щитовидной железы у пациентки с В-клеточным хроническим лимфолейкозом (ХЛЛ-В/ХЛЛ-В). Thyroid Res 2013; 6(1): 1. doi:10.1186/1756-6614-6-1. , Иитака М., Симидзу Т., Серидзава Н., Фукасава Н., Миура С., и др. . Поражение щитовидной железы злокачественным гистиоцитозом лангергансоклеточного типа. Клин Эндокринол 1996; 45: 357–63.
, Иитака М., Симидзу Т., Серидзава Н., Фукасава Н., Миура С., и др. . Поражение щитовидной железы злокачественным гистиоцитозом лангергансоклеточного типа. Клин Эндокринол 1996; 45: 357–63. Hum Pathol 1981; 12: 1137– 9.
Hum Pathol 1981; 12: 1137– 9. Лангергансоклеточный гистиоцитоз с поражением щитовидной и паращитовидной желез. Мод Патол 2001; 14(2): 111–5.
Лангергансоклеточный гистиоцитоз с поражением щитовидной и паращитовидной желез. Мод Патол 2001; 14(2): 111–5.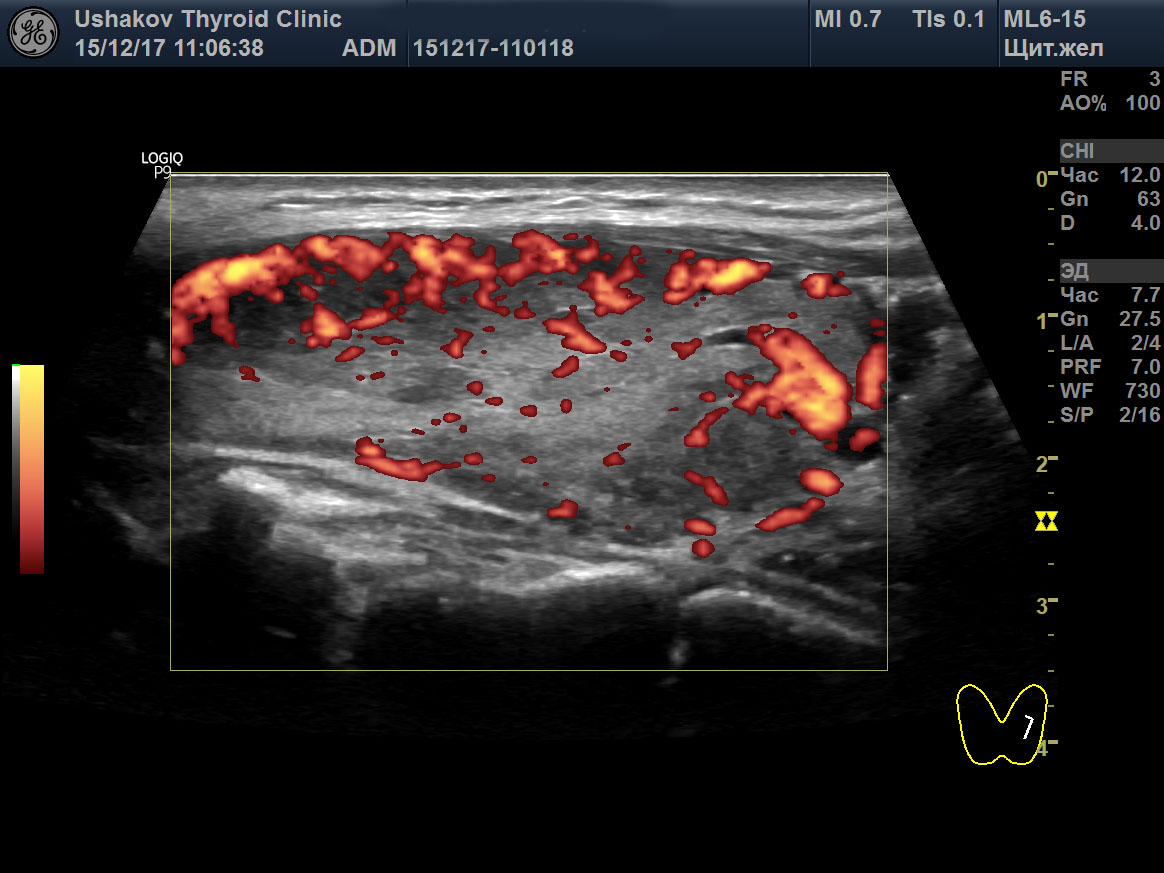 Случай 1. Лангергансоклеточный гистиоцитоз щитовидной железы. JOC 2006; 24(3), 522–3. doi: 10.1200/JCO.2005.01.3763.
Случай 1. Лангергансоклеточный гистиоцитоз щитовидной железы. JOC 2006; 24(3), 522–3. doi: 10.1200/JCO.2005.01.3763. А., Закария Х.М., Абдель Хади М.С., Аль-Мулхим Ф.А., Аль-Тамими Д.М., Восорну Л. Туберкулез щитовидной железы, имитирующий рак: отчет о двух случаях. Surg Сегодня 2002; 32: 1064–7.
А., Закария Х.М., Абдель Хади М.С., Аль-Мулхим Ф.А., Аль-Тамими Д.М., Восорну Л. Туберкулез щитовидной железы, имитирующий рак: отчет о двух случаях. Surg Сегодня 2002; 32: 1064–7.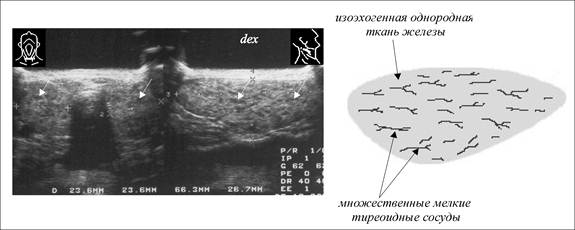 Онкол Летт 2015; 9: 227–30.
Онкол Летт 2015; 9: 227–30. А., Киамурис С., Мулопулос Л.А. Солитарная плазмоцитома кости и экстрамедуллярная плазмоцитома. Hematol Oncol Clin North Am 1999; 13(6): 1249–1257.
А., Киамурис С., Мулопулос Л.А. Солитарная плазмоцитома кости и экстрамедуллярная плазмоцитома. Hematol Oncol Clin North Am 1999; 13(6): 1249–1257. Радиотер Онкол 1999; 52(3): 245–9.
Радиотер Онкол 1999; 52(3): 245–9.
 Если требуется биопсия, тонкоигольная аспирационная биопсия под ультразвуковым контролем может помочь повысить точность биопсии.
Если требуется биопсия, тонкоигольная аспирационная биопсия под ультразвуковым контролем может помочь повысить точность биопсии.