Внутренняя грыжа живота: Внутренняя грыжа, описание заболевания на портале Medihost.ru
Грыжа живота – лечение брюшной грыжи в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина
Главная
Заболевания и лечение
Грыжа живота
Грыжа живота — это мышечная грыжа, которая представляет собой выхождение внутренних органов за пределы брюшной стенки. Данное выпячивание может происходить в местах ослабления брюшины в подкожное пространство или под тканевые слои. Грыжевой мешок в брюшной полости может содержать любой внутренний орган брюшины.
Грыжа живота имеет несколько этапов развития:
- начальная стадия — такая грыжа живота поддается вправлению, и имеет небольшой размер выпячивания;
- канальная стадия — внутренние органы начинают попадать в брюшинный карман или поддермические слои, но грыжа живота пропадает в горизонтальном положении;
- полная стадия — внутренние органы полностью попали в грыжевой мешок и грыжа живота уже не пропадает при смене положения.

Грыжа живота — это не безобидное заболевание, ущемления приводят к необратимым негативным последствиям. Ранняя диагностика заболевания позволяет, как можно раньше приступить к лечению, что сокращает период реабилитации и сложность операции. Грыжа живота лечится хирургически, и осложнения могут возникнуть не только после операции.
Осложнения грыжи живота
Различают несколько видов брюшной грыжи:
- наружные — выпячивание брюшной грыжи происходит через образованные мышечные «дыры» в брюшной полости;
- внутренние — выпячивание органов попадает в брюшинные карманы, в течении патологического процесса или травмы.
Грыжи брюшной полости могут быть осложнены, если грыжевое кольцо ущемляет внутренние органы. Ущемленная грыжа живота сдавливает содержимое мешка грыжи, что нарушает работу внутренних органов.
Ущемления разделяются на эластичные и каловые, а также их сочетание. При омертвении части кишки, ее содержимое изливается и происходит интоксикация и воспаление.
Причины возникновения грыжи живота
Грыжа живота возникает вследствие предполагающих признаков таких, как пол, наследственность и избыточная масса тела. Такие признаки брюшной грыжи называются предрасполагающими.
Также грыжа живота возникает вследствие производящих причин. Основной из них является повышение внутрибрюшинного давления, которое возникает из-за сильного кашля, постоянных запоров, застоя мочи и тяжелых родов. Приводящими признаками к грыже брюшной полости является и слабость мышц брюшной стенки. Такое изменение в организме возникает из-за растяжения брюшных мышц. Причиной ослабления являются тяжелые травмы, вялость мышц и анатомическое строение брюшной полости.
Анатомические особенности предполагают возникновение брюшной грыжи чаще всех. В положении брюшной стенки вблизи к лобковой кости при постоянном давлении, вследствие резких наклонов и натуживании, происходит постепенное снижение тонуса мышц брюшной стенки и образование полых карманов, в которые чаще всего попадают петли кишки.
Грыжа живота может возникнуть также вследствие тяжелого физического труда, и поднятия тяжестей. Также грыжа живота возникает, если на брюшине имеются рубцы, которые были получены после сечения брюшной полости.
Симптомы грыжи живота
Грыжа живота имеет характерный признак, как припухлость. Брюшная грыжа появляется при натуживании и в вертикальном положении, и пропадает при положении лежа. Если грыжа живота не пропадает в любом положении, то она имеет осложнения, и называется — невправимой.
В начале заболевания грыжа живота может быть распознана только при исследовании пальцами, введенными в грыжевой канал. При кашле грыжа живота может выпячиваться наиболее ярко.
Грыжа живота при определении пальпируется и визуально заметна. Для уточнения диагноза грыжа живота подвергается скрининговому исследованию, при необходимости применяется компьютерная томография и магнитно-резонансная томография.
Грыжа живота сопровождается сильной болью в месте выпячивания, тошнотой, рвотой и вздутием кишечника.
Помимо сопровождающих симптомов грыжа живота имеет клинические признаки, которые приводят к ослаблению и выражаются воспалением и развитием кишечной непроходимости.
Лечение грыжи живота
Болезненные спазмы и сопутствующие симптомы при брюшной грыже приводят к срочной операции. При невозможности проведения операции грыжа живота подвергается постоянному ношению бандажа.
Противопоказания для хирургического лечении брюшной грыжи: инфекционные заболевания, туберкулез, онкологические заболевания, беременность на третьем триместре, преклонный возраст. Если грыжа живота ущемляет часть кишки, то операция является единственным способом сохранить жизнь.
Операция брюшной грыжи представляет собой отсечение грыжевого мешка с содержимым и сшивание мышц. Чаще всего оперативное вмешательство происходит под местной анестезией и общим наркозом. Подготовка к удалению грыжи брюшной полости заключается в гигиенической чистоте, то есть принятию ванн и удалению волос с области операции, а также опорожнению кишечника и мочевого пузыря.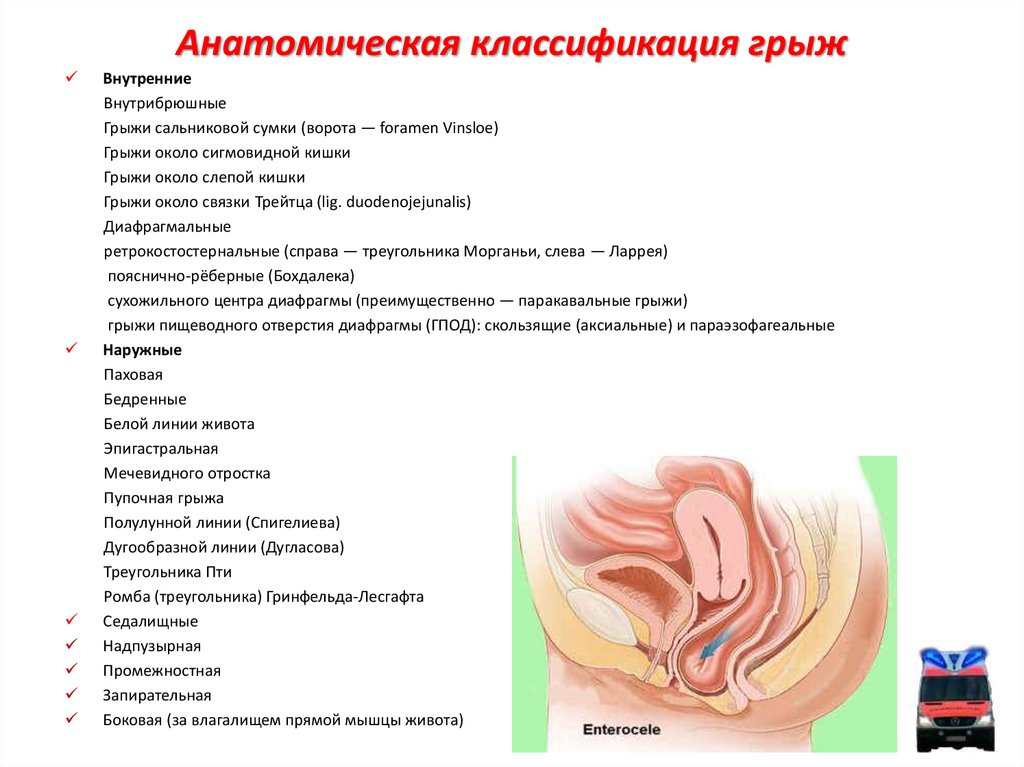
Грыжа живота с ущемлением должна быть, как можно быстрее оперирована, чтобы не вызвать интоксикации близлежащих внутренних органов. При данной операции осторожно рассекают грыжевую корку, чтобы не вылилось содержимое. Ущемленный участок резецируют и удаляют. При грыже брюшной полости отслеживается защемление сосудов, которые могли попасть в грыжевой мешок. Вены и сосуды аккуратно соединяют, чтобы восстановить кровообращение и насыщение органов брюшины.
Лечение грыжи брюшной полости с ущемлением всегда должно быть проведено неотложно. Грыжа живота вызывает скорые осложнения, поэтому вправлять ее категорически нельзя.
Послеоперационный период после резекции брюшной грыжи зависит от сложности лечения и состояния больного. В среднем постельный режим соблюдается на 7-10 день после операции, лечебно-профилактическая физкультура назначается на второй день, но под строгим присмотром врача и инструктора.
Филиалы и отделения, в которых лечат грыжи брюшной полости.
МНИОИ им.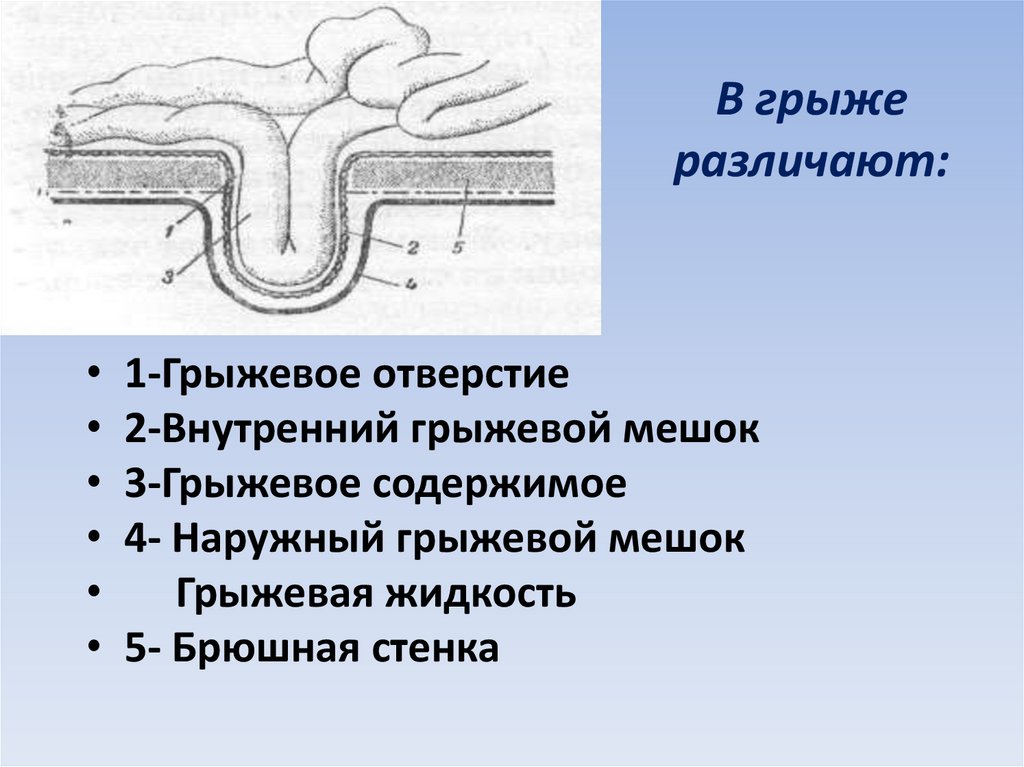 П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
COVID
19
COVID
19
+7(800)444-31-02
Грыжа живота!!!
Грыжи: клиника, диагностика, лечение.
Грыжа живота является очень распространенным заболеванием. Она может возникнуть у любого человека, независимо от возраста и пола. Данная патология развивается у многих млекопитающих из-за ослабления мышечной и соединительной ткани брюшной стенки. Поэтому те, у кого есть домашние питомцы, могли видеть грыжу на животе у котенка или собаки. Почему появляется грыжа, и как ее лечить?
Брюшная стенка представляет собой сложную анатомическую структуру, образованную большей частью соединительной и мышечной тканью. Ее функция — поддерживать внутренние органы в брюшной полости. Вырабатывается определенное равновесие между внутрибрюшным давлением и сопротивляемостью брюшной стенки. Иногда это равновесие нарушается, и внутренние органы начинают выходить из брюшной полости через слабые места под кожу, образуется грыжа живота, фото или внешний вид которой красноречиво говорит о наличии заболевания. Спутать его с другой патологией практически невозможно.
Вырабатывается определенное равновесие между внутрибрюшным давлением и сопротивляемостью брюшной стенки. Иногда это равновесие нарушается, и внутренние органы начинают выходить из брюшной полости через слабые места под кожу, образуется грыжа живота, фото или внешний вид которой красноречиво говорит о наличии заболевания. Спутать его с другой патологией практически невозможно.
Причинами грыж являются:
· наследственная или приобретенная слабость брюшной стенки;
· заболевания соединительной ткани;
· возрастные изменения;
· длительное голодание;
· ожирение;
· асцит;
· беременность;
· физические перенапряжения;
· потуги при родах;
· хронический кашель;
· запоры;
· поднятие тяжестей.
·
Способствовать развитию грыжи могут также травмы и послеоперационные рубцы. Причиной внутренней грыжи является аномалии эмбрионального развития и хронические перивисцериты.
Виды грыж живота
В зависимости от того, какаю слабая грыжевая точка, не выдержав внутрибрюшного давления, позволила внутренним органам выйти за пределы брюшной стенки, различают следующие виды грыж живота:
· Паховые грыжи — патологическое выпячивание органов под кожу через ослабленные мышцы в паху. Чаще всех встречаются в медицинской практике. Как правило, такому виду грыж подвержены мужчины от 40 лет. При этом у мужчины может выходить за пределы семенной канатик или петля кишечника, у женщин – матка, яичник или мочевой пузырь.
· Промежностные — располагаются в области тазового дна с выпячиванием под кожу. Проходя сквозь мышечную ткань, грыжа может выпячиваться в переднюю стенку прямой кишки или влагалища, промежностную ямку или нижнюю часть внешней половой губы.
· Грыжи белой линии живота — выход сальника и других внутренних органов брюшины за пределы через отверстие, которое образуется по средней линии живота. Патология берет начало у лобка и через пупок проходит к области грудной клетки. Заболевание редко протекает бессимптомно.
· Бедренные — возникают у женщин от 30 лет. Такая грыжа достигает внушительных размеров, правда реже подвергаются ущемлению. В большинстве случае ее содержимым выступает сальник или петля кишки. Провоцирующими факторами возникновения бедренной грыжи являются чрезмерные физические нагрузки, беременность и хронические запоры.
· Пупочные — возникают при выходе внутренних органов из брюшной полости за пределы пупочного кольца. Причиной такой патологии является снижение тонуса брюшных мышц. Пупочная грыжа встречается достаточно редко и преимущественно у женщин, чаще – у рожавших.
· Боковые — могут появиться в зоне влагалища, а при травме – в любом месте. Причиной их возникновения выступает ожирение, нарушение иннервации мышц, воспалительные процессы. Проникающий в отверстия сосудов жир способствует их расширению, что позволяет создать прекрасные условия для развития грыжевого образования.
Причиной их возникновения выступает ожирение, нарушение иннервации мышц, воспалительные процессы. Проникающий в отверстия сосудов жир способствует их расширению, что позволяет создать прекрасные условия для развития грыжевого образования.
Признаки грыжи живота
Клиника грыжи живота неспецифична, но вполне распознаваема. При определении грыжи живота самым явным признаком заболевания является болевой синдром, который сопровождается распирающим ощущением. Также могут отмечаться схваткообразные боли, отличающиеся по остроте выраженности и периодичности.
Болезненность может появляться только при физической нагрузке, после чего она немного затихает. Нередко беспокоят запоры, тошнота и рвота. Появившаяся грыжа отчетливо видна больному и поначалу может исчезать, когда тело принимает горизонтальное положение.
Самыми явными симптомами и признаками заболевания являются боль тянущего характера и выпячивание. Поэтому вопрос, как определить грыжу живота, не представляет особой сложности. Часто пациенты ставят себе этот диагноз самостоятельно.
Поэтому вопрос, как определить грыжу живота, не представляет особой сложности. Часто пациенты ставят себе этот диагноз самостоятельно.
Патологическая припухлость на ранних стадиях выпирает сильнее при напряжении, кашле, чихании, а в состоянии покоя может исчезать. Позже, когда грыжевые ворота еще больше расширены, грыжа значительно увеличивается в размерах, появляется риск ее ущемления и развития различных осложнений. Поэтому любая грыжа считается опасной и требует лечения.
Возможные осложнения при грыже
Главная опасность, которую таит грыжа живота, заключается в ущемлении. Такое состояние может наступить при попадании петли кишечника в грыжевой мешок. Процесс ущемления связан с сокращением мышц живота, что способствует уменьшению грыжевого кольца. В конечном итоге происходит ухудшение кровообращения, на фоне чего может формироваться некроз кишечника – отмирание тканей. При ущемлении грыжи возможны следующие осложнения:
· серьезная интоксикация организма;
· непроходимость кишечника;
· перитонит – воспалительный процесс брюшной полости;
· нарушение работы почек и печени.
Как лечить грыжу живота
В очень редких случаях грыжа поддается консервативному лечению и коррекции с помощью лечебной физкультуры и массажа. Чаще она требует хирургического вмешательства. А если ущемление жизненно важных внутренних органов уже произошло, то операция проводится в экстренном порядке.
Выбор хирургических методов по удалению грыжи сегодня довольно широк. В зависимости от вида грыжи и технической сложности операции врач может порекомендовать герниопластику, методом натяжения или вживления сетчатого импланта для закрытия грыжевых ворот.
Существуют категории пациентов, которым хирургическое вмешательство противопоказано или назначается только в экстренных случаях, когда риск, связанный с осложнениями грыжи значительно превышает опасности проведения операции. К таким пациентам относят детей в возрасте до 1 года, беременных женщин, людей, страдающих хроническими или инфекционными заболеваниями, болезнями, связанными с нарушением обмена веществ, например, сахарный диабет.
Какой бы легкой ни казалась ситуация с грыжей, единственный способ справиться с такой проблемой – сделать операцию. Подобные патологии не исчезают самостоятельно. Со временем величина выпячивания только увеличивается и создает опасность для здоровья и жизни человека.
Тем более, если грыжа находится в организме слишком долго, происходит деформация соседних тканей. А это, в свою очередь, может оказать непосредственное влияние на результат даже после операции. Даже специальный бандаж и вправление не способны решить проблемы с грыжей. Ношение поддерживающей повязки нисколько не уменьшит вероятность ущемления.
Существует единственный вид грыжи, способный исчезнуть самостоятельно – пупочная грыжа у ребенка до пяти лет. В остальных случаях без оперативного вмешательства не обойтись.
К специалисту необходимо обращаться сразу же при первых подозрениях на грыжу. Чем раньше пациент будет прооперирован, тем больше шансов на легкое восстановление без осложнений. Как только будет подтвержден диагноз, пациент должен будет пройти дополнительное обследование, включая сдачу анализов. Эти меры необходимы для того, чтобы оценить общее состояние здоровья человека. Детальный анализ всех показателей пациента и наличие сопутствующих заболеваний позволяет хирургу определиться с подходящим вариантом лечения, адаптированного под особенности организма конкретного человека.
Как только будет подтвержден диагноз, пациент должен будет пройти дополнительное обследование, включая сдачу анализов. Эти меры необходимы для того, чтобы оценить общее состояние здоровья человека. Детальный анализ всех показателей пациента и наличие сопутствующих заболеваний позволяет хирургу определиться с подходящим вариантом лечения, адаптированного под особенности организма конкретного человека.
Современные возможности медицины просто поражают
В процессе операции на грыже располагают своеобразную заплатку, которая выполнена из сетчатого материала. Впоследствии она врастет в ткань, что в дальнейшем позволит предотвратить появление грыжи. Процент повторных грыж в таком случае минимален.
Операция проводится под местным или общим наркозом. Все зависит от степени тяжести заболевания и от состояния больного. Но хирурги приемлют внутривенное обезболивание, поскольку в таком случае все мышцы пациента расслаблены. Это упрощает врачу проведение необходимых манипуляций. Под местной анестезией пациент находится в напряжении, что только усугубляет операционный процесс, а это может негативно отразиться на исходе после операции.
Под местной анестезией пациент находится в напряжении, что только усугубляет операционный процесс, а это может негативно отразиться на исходе после операции.
Длительность хирургического вмешательства – от 1 до 2ух часов. Причем, после операции больной не утрачивает способность самостоятельно передвигаться, а через несколько суток он может уже отправиться домой.
В хирургическом отделении круглосуточного стационара Первомайской центральной районной больницы выполняются операции при всех видах наружных грыж живота, пластику выполняют с использованием сетчатого импланта. За время применения данное медицинское изделие зарекомендовало себя очень хорошо- случаев отторжения сетки не было, явления дискомфорта в позднем послеоперационном периоде очень редки. Операцию выполняют опытные хирурги с высшей квалификационной категорией, при гладком послеоперационном периоде длительность нахождения в хирургическом отделении составляет от 7 до 10 дней, в зависимости от вида и размеров грыжи.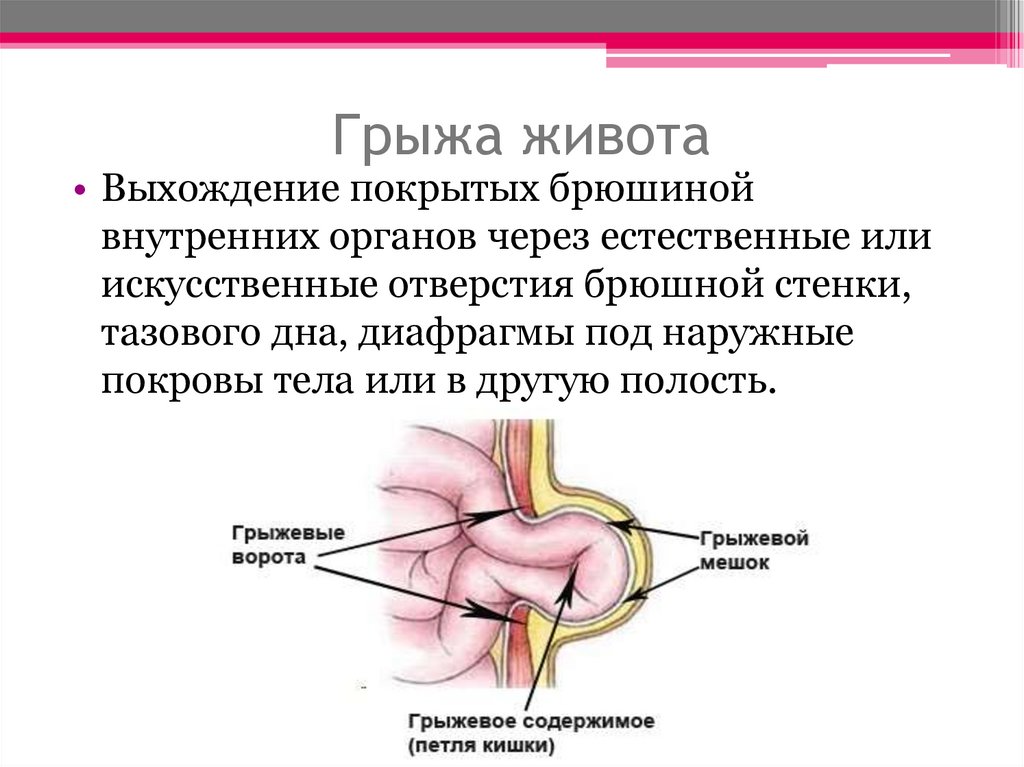 Сетчатый имплант предоставляется абсолютно бесплатно гражданам имеющим медицинский страховой полис.
Сетчатый имплант предоставляется абсолютно бесплатно гражданам имеющим медицинский страховой полис.
Приходите к нам на лечение. Помните: своевременно выполненная операция избавляет от многих неприятностей со здоровьем!!!
Внутренние грыжи живота
Внутренние грыжи живота – это перемещение органов брюшной полости в брюшинные карманы, щели, отверстия в пристеночной брюшине или перемещение органов брюшной полости через отверстия (щели) диафрагмы в грудную полость (диафрагмальные грыжи).
Причинами образования внутренних грыж могут быть неушитые во время операции щели в брыжейках, большом сальнике.
Как правило, внутренние грыжи живота проявляют себя симптомами ущемления грыжевого содержимого, а при ущемлении петли кишки — клинической картиной странгуляционной острой кишечной непроходимости.
I. Предбрюшинные:
1) надчревная,
2) надпупочная,
3) околопузырная атипическая.
II. Позадибрюшинные:
1) околодвенадцатиперстная грыжа Трейца;
2) околослепокишечная;
3) околоободочная,
4) межсигмовидная;
5) подвздошно-подфасциальная.
III. Внутрибрюшинные:
1) брыжеечно-пристеночная,
2) грыжа отверстия Винслова;
3) срединная грыжа через брыжейку поперечноободочной кишки или чрезободочная грыжа сальниковой сумки;
4) грыжи в различных отверстиях сальника, брыжейки, тонких кишок, желудочно-ободочной связки и брыжейки аппендикса;
5) грыжи в отверстии или кармане серповидной связки печени;
6) грыжа дугласова кармана;
7) поперечно-сальниковая грыжа.
IV. Внутренние грыжи в области тазовой брюшины.
V. Внутренние грыжи в области диафрагмы.
Грыжи (лат. hernia — грыжа) — выпячивание какого-либо органа целиком или частично под кожу, между мышцами или во внутренние карманы и полости через отверстия в анатомических образованиях.
Это могут быть существующие в норме и
увеличившиеся в патологических условиях
отверстия или промежутки, а также
отверстия, возникающие на месте дефекта
ткани, истончения послеоперационного
рубца и т. п.
По локализации различают мозговые, мышечные, диафрагмальные грыжи и грыжи живота.
Среди последних выделяют паховые, бедренные, пупочные грыжи, грыжи белой линии живота, мечевидного отростка, грудины, боковую грыжу живота, запирательные, седалищные, промежностные, послеоперационные и др.
При грыже живота из брюшной полости выпячиваются внутренние органы вместе с париетальным листком брюшины через «слабые» места брюшной стенки (грыжевые ворота) под кожу (наружные грыжи) или в другие полости и различные карманы брюшины (внутренние грыжи).
Различают
грыжевые ворота — отверстие, через которое выходит грыжа,
грыжевой мешок — участок париетального листка брюшины, покрывающий
грыжевое содержимое, которым может быть любой орган брюшной полости или его часть.
Чаще грыжевым содержимым является часть большого сальника и тонкой кишки.
В грыжевом мешке выделяют устье,
соединяющее грыжевой мешок с брюшной
полостью, шейку — наиболее узкий его
участок между устьем и телом мешка,
которое заканчивается дном.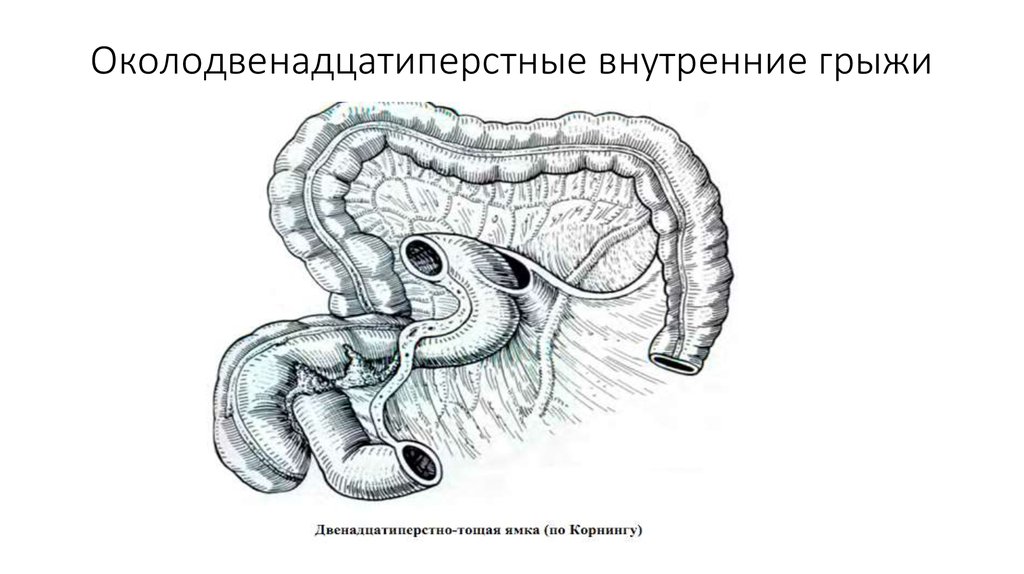
Грыжевой мешок может частично покрывать выходящий орган (скользящая грыжа).
Причинами, вызывающими образование грыж, являются
— повышение внутрибрюшного давления (при запорах, кашле, затрудненном мочеиспускании, родах, поднятии тяжестей и др.) и
— ослабление брюшной стенки в результате ее растяжения и истончения (при повторных беременностях, травмах, возрастных изменениях, заболеваниях и др.). Играют роль наследственная предрасположенность, возраст, пол, особенности телосложения и анатомического строения области появления грыж.
Наиболее характерный признак грыж — наличие припухлости, появляющейся в положении стоя или при натуживании и исчезающей в положении лежа или после ручного вправления.
Припухлость в местах типичного возникновения грыж, не поддающаяся вправлению, может быть обусловлена невправимой грыжей.
В начальной стадии развития грыж её
можно обнаружить, введя в грыжевой канал
палец. При натуживании или покашливании
больного ощущают выхождение грыжи —
симптом кашлевого толчка. Если грыжевым
содержимым является петля кишки, то при
перкуссии над областью выпячивания
слышен тимпанический звук, а при
аускультации — кишечные шумы.
Содержимым небольших грыж может быть
часть большого сальника, при этом
перкуторный звук укорочен, при пальпации
определяется мягкоэластическое, иногда
дольчатое образование. Больные часто
жалуются на боль в области выпячивания.
Возможны отрыжка, тошнота, запоры,
вздутие живота, нарушение мочеиспускания
и др.
При натуживании или покашливании
больного ощущают выхождение грыжи —
симптом кашлевого толчка. Если грыжевым
содержимым является петля кишки, то при
перкуссии над областью выпячивания
слышен тимпанический звук, а при
аускультации — кишечные шумы.
Содержимым небольших грыж может быть
часть большого сальника, при этом
перкуторный звук укорочен, при пальпации
определяется мягкоэластическое, иногда
дольчатое образование. Больные часто
жалуются на боль в области выпячивания.
Возможны отрыжка, тошнота, запоры,
вздутие живота, нарушение мочеиспускания
и др.
Паховые грыжи чаще встречаются у мужчин, что связано с особенностями эмбриогенеза и анатомического строения паховой области. Различают врожденные и приобретенные, косые (наружные) или прямые (внутренние) паховые грыжи
Косая паховая грыжа выходит
через глубокое паховое кольцо,
расположенное в латеральной паховой
ямке, в паховый канал вместе с семенным
канатиком, опускаясь нередко в мошонку,
а у женщин — в большую половую губу.
Прямая паховая грыжа выступает из брюшной полости через медиальную паховую ямку, расположенную напротив поверхностного пахового кольца (введенный в него палец идёт в прямом направлении, в то время как при косой — отклоняется в сторону).
Прямая паховая грыжа часто бывает двусторонней и, как правило, приобретённой.
Содержимым паховой грыжи иногда могут быть слепая и сигмовидная кишки, червеобразный отросток, мочевой пузырь.
При паховой грыже дифференциальный диагноз проводят с водянкой оболочек яичка и семенного канатика.
Последние в отличие от грыжи не изменяются в размерах при натуживании и кашле, не вправляются в брюшную полость, отсутствует симптом кашлевого толчка, перкуторный звук тупой.
Паховый лимфаденит, опухоли мошонки, яичка и семенного канатика, с которыми также проводят дифференциальный диагноз, представляют собой невправимые плотные образования, их объем не изменяется при натуживании и кашле.
Иногда при выраженном расширении вен
семейного канатика отмечается симптом
кашлевого толчка.
Бедренные грыжи занимают по частоте второе место после паховых, встречаются преимущественно у женщин 40—60 лет, нередко бывают двусторонними. К развитию бедренной грыжи предрасполагают увеличение размеров и слабость глубокого бедренного кольца. Бедренная Г. располагается чуть ниже паховой связки (рис.), что отличает эту грыжу от паховой, лежащей выше связки.
Полная бедренная грыжа выступает через бедренное и подкожное кольца,
неполная грыжа не выходит за пределы поверхностной фасции и находится в бедренном кольце, в связи с чем её трудно установить клинически.
Больные обычно жалуются на боли в низу
живота, в паховой области, бедре. Когда
грыжевым содержимым является стенка
мочевого пузыря, наблюдается дизурия.
При сдавлении бедренной вены возможен
отек ноги, развивающийся к концу дня.
При исследовании палец проходит ниже
паховой связки, и удается определить
отношение грыжи к бедренным сосудам.
Бедренную грыжу иногда необходимо
дифференцировать с варикозным узлом,
лимфаденитом, липомой, особенно в случае
невправимой грыжи.
Пупочная грыжа встречается чаще у женщин, т. к. беременность и роды ослабляют пупочное кольцо. Образованию грыжи способствует наличие дивертикула брюшины в пупочном кольце. Большие грыжи имеют нередко многокамерный грыжевой мешок, содержимым которого могут быть помимо сальника и петель тонкой кишки также толстая кишка и желудок. Невправимая пупочная грыжа чаще вызывает боли, тошноту. Диагноз пупочной грыжи несложен, однако при невправимом образовании необходимо исключить первичную или метастатическую опухоль пупка. Пупочную грыжу может имитировать выпяченный пупок, в котором находится дивертикул брюшины, но отсутствует содержимое и не ощущается симптома кашлевого толчка.
Грыжа белой линии живота чаще
наблюдается у мужчин. Грыжевыми воротами
являются щели и отверстия в белой линии
живота, через которые проходит
предбрюшинный жир, постепенно подтягивающий
за собой листок брюшины. Различают
надпупочную, околопупочную и подпупочную
грыжи белой линии живота. Возможна
скрытая грыжа, когда грыжевое выпячивание
находится в толще белой линии живота,
не выходя за ее пределы. Наблюдаются
множественные грыжи, располагающиеся
одна над другой. Грыжевым содержимым
иногда являются толстая кишка, желудок,
круглая связка печени и желчный пузырь.
Чаще эти грыжи протекают бессимптомно,
реже имеются жалобы на боли в подложечной
области, усиливающиеся после еды, тошноту
и даже рвоту. Боли связаны со сдавлением
органов или натяжением сальника.
Дифференциальный диагноз проводят с
предбрюшинной липомой. Появление
выпячивания брюшной стенки в вертикальном
положении больного или при натуживании
и исчезновение его в положении лежа при
вправлении указывают на наличие грыжевого
мешка. Нередко такая грыжа сопутствует
язвенной болезни, холециститу и другим
заболеваниям. Поэтому при наличии грыжи
белой линии живота необходимо тщательное
клиническое обследование.
Наблюдаются
множественные грыжи, располагающиеся
одна над другой. Грыжевым содержимым
иногда являются толстая кишка, желудок,
круглая связка печени и желчный пузырь.
Чаще эти грыжи протекают бессимптомно,
реже имеются жалобы на боли в подложечной
области, усиливающиеся после еды, тошноту
и даже рвоту. Боли связаны со сдавлением
органов или натяжением сальника.
Дифференциальный диагноз проводят с
предбрюшинной липомой. Появление
выпячивания брюшной стенки в вертикальном
положении больного или при натуживании
и исчезновение его в положении лежа при
вправлении указывают на наличие грыжевого
мешка. Нередко такая грыжа сопутствует
язвенной болезни, холециститу и другим
заболеваниям. Поэтому при наличии грыжи
белой линии живота необходимо тщательное
клиническое обследование.
Послеоперационные грыжи образуются
в области послеоперационных рубцов
после аппендэктомии, операций на желчных
путях и других вмешательств, главным
образом после нагноения послеоперационной
раны или введения в нее тампонов. Грыжевые
ворота имеют различную форму и величину,
чаще бывают щелевидными или овальными;
они образованы краями разошедшихся
мышц и апоневроза. Предоперационные
грыжи могут достигать больших размеров,
обычно хорошо вправляются. Диагноз
основывается на наличии выпячивания в
области послеоперационного рубца,
появляющегося при повышении внутрибрюшного
давления.
Грыжевые
ворота имеют различную форму и величину,
чаще бывают щелевидными или овальными;
они образованы краями разошедшихся
мышц и апоневроза. Предоперационные
грыжи могут достигать больших размеров,
обычно хорошо вправляются. Диагноз
основывается на наличии выпячивания в
области послеоперационного рубца,
появляющегося при повышении внутрибрюшного
давления.
Редкие формы грыж. К ним относятся грыжи мечевидного отростка грудины, боковая грыжа живота, запирательная, седалищная, промежностная грыжи и др.
Грыжа мечевидного отростка грудины — выпячивание внутренних органов через отверстие в мечевидном отростке.
Боковая грыжа живота может возникать в области влагалища прямой мышцы живота. Диагностика небольших выпячиваний затруднена, их можно принять за опухоль брюшной стенки.
Поясничная грыжа (чаще
левосторонняя) появляется на задней
или боковой поверхности живота через
поясничные треугольник Пти и промежуток
Гринфельта — Лесгафта. Распознавание
поясничной грыжи обычно не вызывает
затруднений: грыжевое выпячивание
появляется в положении на больном боку,
а при повороте на здоровую сторону
исчезает.
Распознавание
поясничной грыжи обычно не вызывает
затруднений: грыжевое выпячивание
появляется в положении на больном боку,
а при повороте на здоровую сторону
исчезает.
Запирательная грыжа возникает преимущественно у женщин пожилого возраста, выходит через запирательный канал. При отсутствии видимого выпячивания проявляется болями по ходу запирательного нерва с иррадиацией на внутреннюю поверхность бедра, тазобедренного и коленного суставов. Характерно усиление болей при отведении и ротации бедра (симптом Тривса).
Седалищная грыжа выходит на заднюю поверхность таза через большое или малое седалищные отверстия, чаще справа; встречается преимущественно у мужчин. Грыжевой мешок опускается по ходу седалищного нерва и, сдавливая его, может вызвать боли.
Промежностная грыжа выступает
через дефект в мочеполовой диафрагме,
чаще наблюдается у женщин. Передние
промежностные грыжи у женщин выходят
на большую половую губу и трудно отличимы
от паховых, а задние — на промежность
и напоминают седалищные. Распознаются
эти грыжи при влагалищном и ректальном
исследованиях.
Распознаются
эти грыжи при влагалищном и ректальном
исследованиях.
Внутренние грыжи брюшной полости образуются в результате попадания внутренних органов в различные внутрибрюшные карманы.
Чаще встречается грыжа Трейтца (околодвенадцатиперстная). Она возникает в месте перехода двенадцатиперстной кишки в тощую в области кармана Трейтца.
Клиническая картина при неущемлённой внутренней грыже характеризуется схваткообразными болями в животе, иррадиирующими в подложечную область и возникающими после приема пищи или значительной физической нагрузки.
В зависимости от локализации грыжи болезненность при пальпация определяется выше пупка, справа или слева от него. Больные часто жалуются на отрыжку, метеоризм, упорные запоры. При ущемлении развивается клиническая картина высокой непроходимости кишечника. Диагноз затруднен, и часто грыжа Трейтца распознается только во время операции.
Осложнения грыж живота. Основными
осложнениями грыж являются ущемление,
реже воспаление, повреждения и новообразования.
Ущемление грыж обычно обусловлено внезапным сдавливанием её содержимого в грыжевых воротах, возникающим в результате поднятия тяжести, сильного натуживания, кашля и др.
Причиной ущемления грыжи. может стать спастическое сокращение тканей, окружающих грыжевые ворота, их узость, рубцовые перетяжки в грыжевом мешке.
Чаще ущемляется тонкая кишка, в месте сдавления которой образуется странгуляционная борозда (резкое истончение кишечной стенки).
Нарушение кровообращения стенки кишки обусловлено сдавленном ее сосудов.
Обычно сначала сдавливаются венозные сосуды, в результате чего происходит пропотевание плазмы в толщу стенки и просвет кишки.
Объем кишки увеличивается, нарушается ее артериальное кровоснабжение, и стенка подвергается некрозу.
Плазма пропотевает и в грыжевой мешок. Образующаяся так называемая грыжевая вода первоначально стерильна, но впоследствии может инфицироваться.
Некроз кишечной стенки завершается ее
перфорацией.
При излитии кишечного содержимого в грыжевой мешок развивается его флегмона, а при прорыве в брюшную полость — перитонит.
Клинически ущемление проявляется резкими болями в области грыжевого выпячивания, которое увеличивается в объеме, становится невправимым, резко болезненным при пальпации.
Часто, особенно при ущемлении кишки, возникает рвота, прекращается отхождение газов и кала.
Появляются признаки интоксикации — тахикардия, слабый пульс, сухость языка, похолодание конечностей, спутанность сознания.
Особыми формами ущемления грыж являются ретроградное (обратное) и пристеночное (рихтеровское).
При ретроградном ущемлении (рис. ) в грыжевом мешке располагаются две малоизмененные кишечные петли, а наибольшие нарушения кровообращения возникают в связующей их петле, находящейся в брюшной полости.
Пристеночное ущемление захватывает
обычно ограниченный участок стенки
кишки (рис. ). Размер грыжевого
выпячивания при этом, как правило, не
изменяется, клинические признаки
непроходимости кишечника отсутствуют,
в связи с чем диагноз этого вида ущемления
ставят лишь во время операции,
предпринимаемой по поводу перитонита.
Размер грыжевого
выпячивания при этом, как правило, не
изменяется, клинические признаки
непроходимости кишечника отсутствуют,
в связи с чем диагноз этого вида ущемления
ставят лишь во время операции,
предпринимаемой по поводу перитонита.
Ущемление сальника также может проявляться в основном болями и нарастанием интоксикации.
Любые попытки вправления ущемленной грыжи недопустимы.
Даже при подозрении на ущемление больного следует госпитализировать в хирургическое отделение.
Острое воспаление грыжи чаще возникает при остром аппендиците и по клинической картине мало отличается от ущемления.
Хроническое воспаление может быть следствием постоянной травматизации грыжи или иметь специфическую природу, например при туберкулезе брюшины.
Хроническое воспаление грыжи сопровождается
образованием сращений между грыжевым
мешком и его содержимым, что приводит
к возникновению невправимой грыжи.
Повреждения грыжи отмечаются при травмах или резком повышении внутрибрюшного давления. Они могут вызывать разрыв внутренних органов, расположенных в грыжевом мешке.
Новообразования грыжи встречаются редко, они могут исходить из грыжевого мешка или его содержимого, а также окружающих органов и тканей. Чаще наблюдаются липомы грыжевого мешка.
Лечение грыж хирургическое. Наличие грыжевого выпячивания и особенно его увеличение, боли, нарушение трудоспособности и риск развития осложнений — показания к оперативному вмешательству.
Консервативное лечение возможно только при неосложнённых грыжах, при наличии серьезных противопоказаний к операции или категорическом отказе больного, а также при небольших пупочных грыжах у детей раннего возраста.
Противопоказаниями к плановой
операции являются острые инфекционные
болезни, дерматит, экзема в области
операционного поля, заболевания
сердечно-сосудистой системы и органов
дыхания в стадии декомпенсации, поздние
сроки беременности, старческий возраст
и др.
Консервативное лечение состоит в ограничении физических нагрузок и ношении бандажа.
Оперативное вмешательство может быть выполнено как под местной, так и под общей анестезией. Последнее особенно показано при больших размерах грыжевого мешка и грыжевых ворот у легко возбудимых больных и маленьких детей.
Операция заключается в выделении и вскрытии грыжевого мешка (грыжесечение), погружении его содержимого в брюшную полость, после чего производят пластику грыжевых ворот.
При косых паховых грыжах часто применяют пластику передней стенки пахового канала по способу Жирара и Спасокукоцкого.
Универсальным методом, используемым как при косых, так и прямых паховых грыжах, является пластика задней стенки пахового канала по методу Бассини.
При больших, особенно рецидивных паховых грыжах, сопровождающихся значительным разрушением обеих стенок пахового канала, производят пластику его по способу Кукуджанова.
При пупочной грыже используют поперечную
пластику по Мейо или продольную по
Сапежко.
При больших рецидивных грыжах дефекты брюшной стенки закрывают с помощью полипропиленовых сеток.
Ущемленная грыжа является абсолютным показанием к экстренной операции, объем которой может оказаться значительнее, чем при плановой операции, в связи с необходимостью резекции кишки или сальника, дренирования брюшной полости и др.
При флегмоне грыжи брюшную полость вскрывают вне грыжевого мешка, а после резекции измененной кишки ее участок вместе с грыжевым мешком удаляют через отдельный разрез блоком.
Запирательные, седалищные, промежностные и внутренние Г. при ущемлении оперируют через лапаротомный или комбинированный доступ.
Послеоперационное ведение больных осуществляют по общим принципам (см. тему хирургии «Послеоперационный период»).
Трудоспособность после грыжесечения восстанавливается в среднем через 1 мес.
Лиц, выполняющих тяжелую физическую
работу, по заключению ВКК переводят на
легкий труд сроком до 6 мес. Рецидивные
и большие послеоперационные грыжи в
отдельных случаях могут служить
основанием для направления больного
на МСЭК.
Рецидивные
и большие послеоперационные грыжи в
отдельных случаях могут служить
основанием для направления больного
на МСЭК.
Грыжи у детей чаще бывают врожденными или проявляются вскоре после рождения. Наиболее распространены паховые грыжи (как правило, косые), второе место по частоте занимают пупочные грыжи.
Косая паховая грыжа возникает у мальчиков при незаращении влагалищного отростка брюшины, часто сочетается с задержкой яичка в брюшной полости или паховом канале (крипторхизм).
У девочек косая паховая грыжа встречается значительно реже, ее развитие связано с незаращением нукова дивертикула. При крике, натуживании в паховой области появляется безболезненное выпячивание, в положении лежа легко вправляющееся в брюшную полость. Дифференциальный диагноз паховой грыжи у мальчиков проводят с водянкой оболочек яичка и варикоцеле.
При ущемлении грыжи ребенок
беспокоен, у него возникают внезапные
сильные боли и напряжение мышц в области
грыжевого выпячивания, которое перестает
вправляться в брюшную полость. Спустя
несколько часов боли могут утихнуть,
ребенок становится вялым, развиваются
симптомы кишечной непроходимости.
Спустя
несколько часов боли могут утихнуть,
ребенок становится вялым, развиваются
симптомы кишечной непроходимости.
При ущемлении грыжи ребенка направляют в хирургическое отделение. Основным методом лечения является экстренная операция.
Однако в первые 10 ч от момента ущемления по показаниям возможны консервативные мероприятия (теплая ванна, поднятие ножного конца кровати, введение спазмолитиков и др.), которые следует проводить не более 2 ч.
Пупочные грыжи у детей проявляются с момента рождения в виде припухлости в области пупочного кольца при крике, беспокойстве, натуживании ребенка. Как правило, они легко вправляются в брюшную полость, ущемление пупочной грыжи наблюдается крайне редко.
Лечение пупочной грыжи консервативное — лечебная гимнастика, массаж.
Обычно к 3—5 годам пупочное кольцо уменьшается и самостоятельно закрывается; в старшем возрасте показано хирургическое лечение.
Грыжа живота — Официальный сайт ФГБУЗ КБ №85 ФМБА России
Общая краткая информация
Грыжа живота – миграция внутренних органов, окруженных наружным (париетальным) листком брюшины, под кожу или в различные отделы брюшной полости через дефекты мышечно-апоневротического слоя. Грыжи живота формируются в слабых точках брюшной стенки. Неосложненная грыжа живота проявляется безболезненным выпячиванием под кожей, которое свободно вправляется. Осложненная грыжа становится болезненной, перестает вправляться. Диагноз грыжи живота ставится на основании клинического осмотра, проведения УЗИ органов брюшной полости, герниографии. Лечение грыжи живота исключительно хирургическое; ношение бандажа показано лишь при наличии противопоказаний к операции.
Грыжи живота формируются в слабых точках брюшной стенки. Неосложненная грыжа живота проявляется безболезненным выпячиванием под кожей, которое свободно вправляется. Осложненная грыжа становится болезненной, перестает вправляться. Диагноз грыжи живота ставится на основании клинического осмотра, проведения УЗИ органов брюшной полости, герниографии. Лечение грыжи живота исключительно хирургическое; ношение бандажа показано лишь при наличии противопоказаний к операции.
Симптомы
Проявления вентральных грыж зависят от их расположения, основным признаком является наличие непосредственно грыжевого образования в определенной области. Паховая грыжа живота бывает косой и прямой. Косая паховая грыжа — врожденный дефект, когда влагалищный отросток брюшины не зарастает, благодаря чему сохраняется сообщение брюшной полости с мошонкой через паховый канал. При косой паховой грыже живота кишечные петли проходят через внутреннюю апертуру пахового канала, сам канал и выходят через наружную апертуру в мошонку. Грыжевой мешок проходит рядом с семенным канатиком. Обычно такая грыжа правосторонняя (в 7 случаях из 10).
Грыжевой мешок проходит рядом с семенным канатиком. Обычно такая грыжа правосторонняя (в 7 случаях из 10).
Прямая паховая грыжа живота – приобретенная патология, при которой формируется слабость наружного пахового кольца, и кишечник вместе с париетальной брюшиной следует из брюшной полости непосредственно через наружное паховое кольцо, он не проходит рядом с семенным канатиком. Часто развивается с двух сторон. Прямая паховая грыжа ущемляется намного реже, чем косая, но чаще рецидивирует после операции. Паховые грыжи составляют 90% всех грыж живота, при этом 95-97% всех пациентов – мужчины после 50 лет. Около 5% всех мужчин страдают паховыми грыжами. Достаточно редко встречается комбинированная паховая грыжа – при ней возникает несколько грыжевых выпячиваний, не связанных между собой, на уровне внутреннего и наружного кольца, самого пахового канала.
При бедренной грыже петли кишечника выходят из брюшной полости сквозь бедренный канал на переднюю поверхность бедра. В подавляющем большинстве случаев данным видом грыжи страдают женщины 30-60 лет. Бедренная грыжа составляет 5-7% всех вентральных грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты грыжевых ворот она склонна к ущемлению.
Бедренная грыжа составляет 5-7% всех вентральных грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты грыжевых ворот она склонна к ущемлению.
При всех вышеописанных видах грыж пациенты замечают округлое эластичное образование в паховой области, уменьшающееся в положении на спине и увеличивающееся в положении стоя. При нагрузке, натуживании появляется болезненность в области грыжи. При косой паховой грыже кишечные петли могут определяться в мошонке, тогда при вправлении грыжи ощущается урчание кишки, при аускультации над мошонкой слышна перистальтика, при перкуссии определяется тимпанит. Данные виды грыж следует дифференцировать с липомами, паховым лимфаденитом, воспалительными заболеваниями яичек (орхитом, эпидидимитом), крипторхизмом, абсцессами.
Пупочная грыжа – перемещение грыжевого мешка наружу через пупочное кольцо. В 95% случаев диагностируется в раннем возрасте; взрослые женщины страдают этим заболеванием в два раза чаще, чем мужчины. У детей до 3-х лет возможно самопроизвольное укрепление пупочного кольца с излечением грыжи. У взрослых самые частые причины формирования пупочной грыжи живота – беременность, ожирение, асцит.
У взрослых самые частые причины формирования пупочной грыжи живота – беременность, ожирение, асцит.
Грыжа белой линии живота образуется при расхождении прямых мышц в районе апоневроза по срединной линии и выходе через данное отверстие петель кишечника, желудка, левой доли печени, сальника. Грыжевое выпячивание может образовываться в надпупочной, околопупочной либо подпупочной области. Часто грыжи белой линии живота бывают множественными. Они могут формироваться при осложненном течении послеоперационного периода (инфицировании раны, образовании гематом, асците, развитии кишечной непроходимости, у пациентов с ожирением). Особенность такой грыжи живота – грыжевой мешок и грыжевые ворота расположены в области послеоперационного рубца. Хирургическое лечение послеоперационной грыжи проводится только после устранения действия свершающего фактора. Наиболее редкая грыжа передней брюшной стенки располагается в области полулунной линии (она проходит практически параллельно срединной линии, с двух сторон от нее, в месте перехода поперечной мышцы живота в фасцию).
Причины возникновения
Грыжи брюшной стенки не возникают спонтанно, для их появления требуется сочетание ряда патологических факторов и время. Все причины грыж живота подразделяются на предрасполагающие к формированию выпячивания и свершающие. Первые из них включают врожденную слабость сухожилий и мышц, а также приобретенные изменения (в результате операций, травм, истощения), вследствие которых образуются слабые точки корсета туловища (в области бедренного и пахового каналов, пупочного кольца, белой линии живота и др.).
Свершающие причинные факторы стимулируют возрастание внутрибрюшного давления и образование грыжи живота в такой слабой точке. К ним относят: тяжелый физический труд, опухоли органов брюшной полости, надсадный кашель при хронической легочной патологии, метеоризм, асцит, нарушения мочеиспускания, запоры, беременность и др. Следует заметить, что перечисленные механизмы развития заболевания должны действовать продолжительное время — только в этом случае сформируется грыжа живота.
Диагностика
Консультация гастроэнтеролога необходима для проведения дифференциальной диагностики грыжи живота с другой патологией. Для установления точного диагноза обычно бывает достаточно простого осмотра, однако с целью определения тактики хирургического лечения требуется ряд дополнительных обследований, которые позволят выявить, какие органы являются содержимым грыжевого мешка, а также оценить их состояние. Для этого может назначаться УЗИ и обзорная рентгенография органов брюшной полости, рентгенография пассажа бария по тонкому кишечнику. В сложных ситуациях требуется консультация хирурга-эндоскописта, диагностическая лапароскопия.
Многочисленные исследования в области гастроэнтерологии и хирургии показали, что консервативное лечение грыж живота абсолютно неэффективно. В случае обнаружения у пациента неосложненной грыжи живота ему показано плановое грыжесечение, при ущемлении грыжи требуется экстренная операция. Во всем мире ежегодно выполняется более 20 млн. оперативных вмешательств по поводу грыжи живота, из них около 300 тыс. – в России. В развитых странах на 9 плановых вмешательств приходится 1 операция по поводу ущемленной грыжи, в отечественных клиниках показатели немного хуже – на 5 плановых грыжесечений 1 ургентное. Современные методы диагностики и хирургического лечения грыжи живота направлены на раннее выявление данной патологии и предупреждение осложнений.
оперативных вмешательств по поводу грыжи живота, из них около 300 тыс. – в России. В развитых странах на 9 плановых вмешательств приходится 1 операция по поводу ущемленной грыжи, в отечественных клиниках показатели немного хуже – на 5 плановых грыжесечений 1 ургентное. Современные методы диагностики и хирургического лечения грыжи живота направлены на раннее выявление данной патологии и предупреждение осложнений.
Методы лечения
В прежние годы преобладали классические методы грыжесечений, заключающиеся в ушивании грыжевых ворот, закрытии их собственными тканями. В настоящее время все больше хирургов пользуется безнатяжными методиками герниопластики, при которых используются специальные синтетические сетки. Такие операции более эффективны, после их применения рецидивов грыжи живота практически не бывает.
При обнаружении у пациента грыжи пищеводного отверстия диафрагмы используются различные операции (эндоскопическая фундопликация, гастрокардиопексия, операция Белси), позволяющие уменьшить грыжевые ворота и предотвратить перемещение органов брюшной полости в плевральную.
Операции по устранению наружных грыж живота могут проводиться под местной анестезией, в т. ч. с использованием эндоскопических методик. При любом виде грыжесечения в первую очередь вскрывается грыжевой мешок, внутренние органы (содержимое грыжи) осматриваются. Если петли кишечника и другие органы, попавшие в грыжевой мешок, жизнеспособны — они вправляются в брюшную полость, производится пластика грыжевых ворот. Для каждого вида грыжи разработана своя методика операции, а объем оперативного вмешательства в каждом случае разрабатывается индивидуально.
Если производится экстренная герниопластика ущемленной грыжи, при осмотре петель кишечника может быть выявлен некроз, перфорация с начинающимся перитонитом. В этом случае хирурги переходят на расширенную лапаротомию, во время которой осуществляется ревизия органов брюшной полости, удаляется некротизированные части кишечника и сальника. После любой операции по поводу грыжесечения показано ношение бандажа, дозированные физические нагрузки только по разрешению лечащего врача, соблюдение специальной диеты.
Консервативное лечение (ношение бандажа) показано лишь в тех случаях, когда проведение операции невозможно: у пожилых и истощенных пациентов, беременных, при наличии онкопатологии. Длительное ношение бандажа способствует расслаблению мышечного корсета и провоцирует увеличение размеров грыжи, поэтому обычно не рекомендуется.
Грыжа передней брюшной стенки:Виды грыж,Симптомы,Лечение
Грыжа передней брюшной стенки — это выдвижение из брюшной полости внутренней части вместе с покрывающим ее пристеночным листком брюшины наружу, или в сторону внутренних органов. В первом случае грыжа будет наружная, а в другом внутренняя. Местом так называемого выдвижения могут стать как врожденные отверстия, так и приобретенные в последствии жизнедеятельности, к примеру, образованные после операции.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Грыжа передней брюшной стенки Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Виды грыж
Различают четыре разновидности грыж, это уже рассмотренные нами естественные и приобретенные, потом полученные в результате травмы или же операции. В связи с характером развития заболевания, принято разделять грыжи на неспособные и способные к восстановлению, а также усугубленные и неусугобленные. Любой орган, находящийся в брюшной полости может стать своеобразным хранилищем для грыжевого мешка.
Паховая область – самая уязвимая зона для образования грыжи. Об этом говорят статистические данные, согласно которым 90 процентов случаев фиксирования этой болезни представлены проблемами в паховой области. Заболевание грыжей более частый случай мужского пола, чем женской, в этом плане соотношение равно 25 к 1.
Грыжа линии живота и паха может быть образована такими факторами, как: изнурительная физическая работа, постоянный подъем тяжестей, запоры, беременность.
Данный перечень означает заметное усиление внутрибрюшного давления, что приводит к прорыву в самой слабой области живота.
Симптомы
Симптомами, указывающими на развитие заболевания грыжа живота, выступают болевые ощущения, плохое самочувствие, опухолевидное выдвижение на животе, в основном в лежачем состоянии. Оно усугубляется при физических нагрузках, кашле или же чихании, а также болевые ощущения – не резкие, а ноющие. Расстройства жизнедеятельности организма (запор, трудности при мочеиспускании) также в списке симптомов.
При наличии похожих симптомов лучше сразу запишитесь на обследование к врачу. Только благодаря специалисту вы сможете подтвердить или опровергнуть факт наличия или отсутствия такой угрозы, как грыжа брюшной стенки.
Осложнения
Теперь рассмотрим возможные осложнения при игнорировании проблемы грыжа белой линии живота. Первое — это ущемление, которое связано с фактором внезапного давления на содержимое брюшного мешка при физических нагрузках либо же в результате сильного натуживания при кашле либо чихании. Вероятными последствиями пережитого организмом становятся заметное ухудшение кровообращения, невроз кишки, не исключено возникновение перитонита. Также бывает и кишечная непроходимость, которая выражается болевыми ощущениями, рвотой, имеющей характерную примесь желчи, а потом становящуюся калоподобной.
Также бывает и кишечная непроходимость, которая выражается болевыми ощущениями, рвотой, имеющей характерную примесь желчи, а потом становящуюся калоподобной.
Лечение
Главное в этом деле, не заниматься самолечением, так как можно еще более усугубить ситуацию. Важно вовремя установить факт наличия у вас такого заболевания, ведь болезнь намного проще выжить из организма на начальной стадии. Избавится от хвори белая грыжа живота получиться лишь путем хирургического вмешательства, никакие диеты и физические упражнения вам в этом не помогут. Именно поэтому после диагностирования у себя грыжи – срочно посетите кабинет врача.
В медицине существует операция грыжа белой линии живота, суть ее заключается в буквальном удвоении тканей человеческого организма в уязвленном болезнью месте. Однако данный метод исчерпал себя, так как благодаря натяжению больных тканей, организм еще более травмировался и вскоре болезнь стартовала с новой силой. В течение всего 21 века принято лечить грыжу протезированием прочной сетью.
Используемая сеть состоит из специального материала, который не только принимается организмом, но из-за своего строения буквально через некоторое время приживается с родными тканями пациента. Итогом операции является то, что грыжа прочно затягивается без использования собственных тканей организма, что помогает быстро пациенту восстановиться и не ведет к дальнейшим осложнениям.
Амбулаторные операции по лечению грыж
С каждым днем все более популярными становятся амбулаторные операции по закрытию грыж, которые делают в течении одного дня. Плюсами данного метода являются – необязательный постельный режим, так как пациент может сразу ходить, выписка в тот же день, не нужно принимать кучу медикаментов, минимальные боли и отсутствие швов, благодаря чему можно не отказывать себе в принятии водных процедур.
Если операция грыжа живота проводится амбулаторно, существуют следующие рекомендации:
- правильное питание, побольше жидкости;
- наиболее оптимально провести отдых дома;
- строго соблюдать все советы лечащего врача;
- при желании принять ванну;
- на протяжении первых 90 дней регулярно наблюдаться у хирурга;
- внимательно следить за собственным состоянием, обращать внимание на температуру и боли; в течении 2-х месяцев не поднимать тяжестей.

Отрицание рекомендаций послеоперационного восстановления может привести к рецедиву заболевания в еще более острой форме, поэтому крайне важно неукоснительно следовать данной инструкции.
Все о грыжах
вернуться назад, в отделение амбулаторной хирургии
ВСЕ О ГРЫЖАХ
Что такое «грыжа»?
Грыжей называют выхождение органов брюшной полости под кожу через слабые места брюшной стенки. Выходящие органы находятся в грыжевом мешке, образованном брюшиной (внутренней выстилкой брюшной стенки). В грыжевом мешке может находиться практически любой орган брюшной полости (петли кишечника, мочевой пузырь, реже – желудок или его часть), сальник, крайне редко – печень, селезенка.
Рис. Послеоперационная вентральная грыжа
Почему образуется грыжа?
Брюшная стенка, состоящая из мышц и апоневрозов, выполняет ряд функций, одна из которых удержание внутренних органов в естественном положении и противодействие создаваемому ими внутрибрюшному давлению. Под действием внутрибрюшного давления в наиболее слабых местах брюшной стенки может образоваться дефект (грыжевые ворота), через который выходит грыжа. Этому могут способствовать предрасполагающие факторы, такие как:
Под действием внутрибрюшного давления в наиболее слабых местах брюшной стенки может образоваться дефект (грыжевые ворота), через который выходит грыжа. Этому могут способствовать предрасполагающие факторы, такие как:
- Повышающие внутрибрюшное давление
1. чрезмерная физическая нагрузка
2. сильный кашель, в том числе хронический (кашель курильщика)
3. запоры
4. заболевания, при которых развивается одышка с затрудненным выдохом (бронхиальная астма)
- Состояния и заболевания, связанные с развитием слабости соединительной ткани (ожирение, варикозное расширение вен ног, врожденные патологии соединительной ткани, наследственная предрасположенность)
- Пациенты, ранее оперированные по поводу грыж также входят в группу риска по предрасполагающим факторам
- Образование грыжи может остаться незамеченным, а может сопровождаться интенсивными болями. В дальнейшем под воздействием тех же факторов происходит постепенное увеличение грыжи, вплоть до выхождения в грыжевой мешок большей части органов брюшной полости.

У кого может возникнуть грыжа?
Грыжа может появиться у любого человека независимо от пола и возраста.
Внешние признаки и симптомы.
Внешние проявления и симптомы грыж могут развиваться постепенно или возникнуть в течение короткого времени.
- Чувство давления, ослабленности или боли в животе, паховой области или мошонке, возникающие или усиливающиеся при физической нагрузке, натуживании.
- Визуально определяющееся «выпирание», выпуклость на животе, в паховой области, мошонке, появляющееся или увеличивающееся в размерах при физической нагрузке, натуживании. Также в области вышеуказанных образований может появляться чувство дискомфорта или боль при физической нагрузке, кашле, натуживании.
При наличии любого из вышеуказанных проявлений необходимо проконсультироваться с врачом. Чем раньше будет поставлен диагноз и проведено лечение, тем выше шанс предотвратить развитие осложнений, порой фатальных.
Подробнее о видах грыж.
Рис. Классификация грыж передней брюшной стенки
Поясничные грыжи передней брюшной стенки
Под поясничной грыжей живота (Hernia lumbalis) принято считать грыжевое образование на задней, боковой стенках (в поясничной области), выходящее через различные слабые места боковых отделов брюшной стенки. Основными анатомическими образованиями, через которые возникают поясничные грыжевые образования, являются треугольник Пти (Petit) и промежуток Гринфельта—Лесгафта, апоневротические щели.
Треугольник Пти ограничивается сзади наружным краем широкой мышцы спины, спереди внутренним краем наружной косой мышцы, снизу гребешком подвздошной кости. В области треугольника Пти под поверхностной фасцией и тонким апоневрозом находится внутренняя косая мышца.
Промежуток Гринфельта — Лесгафта имеет чаще четырехугольную форму. Верхнюю границу его составляют нижняя задняя зубчатая мышца и XII ребро, медиально он отграничивается продольными мышцами позвоночника, квадратной мышцей поясницы, спереди и снизу идет край внутренней косой мышцы. Форма и величина промежутка могут меняться зависимо от длины XII ребра — при длинном ребре промежуток Гринфельта — Лесгафта иногда отсутствует или имеет вид щели, а при коротком ребре он увеличивается в размерах.
Форма и величина промежутка могут меняться зависимо от длины XII ребра — при длинном ребре промежуток Гринфельта — Лесгафта иногда отсутствует или имеет вид щели, а при коротком ребре он увеличивается в размерах.
Апоневротические щели обычно образуются на месте прохождения сосудов и нервов, но могут иногда появляться в результате разрыва или неправильного развития апоневроза. Среди причинных моментов, способствующих возникновению грыжевого образования в этих областях, является слабость соединительной ткани и атрофия мышц, воспалительные процессы. Грыжевые выпячивания встречаются слева чаще, чем справа, двусторонние наблюдаются редко.
Рецидивные грыжи
Являются осложнением оперативного лечения грыж.
Причины рецидивов грыжевого выпячивания могут быть связаны с образом жизни пациента и особенностями строения его организма.
Например: несоблюдение сроков восстановительного периода, когда человек раньше положенного времени начинает активную физическую деятельность.
При возрастных изменениях и ряде патологических состояний, когда ткани могут становится дряблыми, менять эластичность и структурность, что также влияет на качество и длительность заживления после проведенной операции. Так у пожилых, истощенных или очень полных больных рецидивы могут наблюдаться независимо от способа операции и течения послеоперационного периода
Основные причины формирования рецидивных грыж:
- ошибки, относящиеся к оперативной технике
- недостаточность соединительной ткани
- инфицирование раны вовремя или после операции
- чрезмерные физические напряжения, особенно вскоре после операции
Единственным способом лечения при рецидивных грыжах является операция. При этом выбираются различные способы герниопластики с использованием различных сетчатых протезов.
Рис. Удаление старого и деформированного трансплантата
Рис. Восстановление целостности пахового канала и репротезирующая герниопластика по Лихтенштейн
Чем опасна грыжа?
Помимо вполне очевидного неудобства, связанного с наличием косметического дефекта, снижением физической активности и трудоспособности, грыжа несет в себе опасность развития ряда осложнений. К таковым относятся нарушения функций органов, находящихся в грыжевом мешке – запоры, расстройства мочеиспускания, при выходе больших объемов органов из брюшной полости – нарушения дыхания. Грозным осложнением является развитие ущемления грыжи.
К таковым относятся нарушения функций органов, находящихся в грыжевом мешке – запоры, расстройства мочеиспускания, при выходе больших объемов органов из брюшной полости – нарушения дыхания. Грозным осложнением является развитие ущемления грыжи.
Ущемление – сдавление грыжи в грыжевых воротах, вследствие чего развивается омертвение содержимого грыжевого мешка. Ущемление сопровождается резкой болью в области грыжевого выпячивания. Наиболее опасно при ущемлении развитие кишечной непроходимости (ущемлена петля кишки) и следующего за ней перитонита. Такая ситуация требует немедленного разрешения путем операции. По большому счету, независимо от того, какой орган является содержимым грыжевого мешка, конечный итог без соответствующего лечения один – перитонит, разница лишь во времени. Перитонит – воспаление брюшины – грозное осложнение большого количества заболеваний, в том числе и ущемленных грыж, развитие этого патологического состояния – одна из самых тяжелых проблем в хирургии. Возраст, ожирение, наличие сопутствующей патологии дополнительно усугубляют эту ситуацию. Без операции исход один – смерть. Даже если операция выполнена, но с момента начала ущемления прошло более суток, в послеоперационном периоде умирает до 30% больных. Не нужно доводить такую маленькую проблему как грыжа до столь трагической ситуации.
Без операции исход один – смерть. Даже если операция выполнена, но с момента начала ущемления прошло более суток, в послеоперационном периоде умирает до 30% больных. Не нужно доводить такую маленькую проблему как грыжа до столь трагической ситуации.
Как лечится грыжа?
Единственный способ лечения грыжи у взрослых пациентов – выполнение операции (грыжесечения).
Когда необходимо начать лечение грыжи?
Следуя из вышеизложенного, чем раньше сделана операция – тем лучше.
Можно ли обойтись без операции?
-Нет.
Для взрослых пациентов с грыжей единственный способ лечения – оперативный.
Есть ли противопоказания к операции?
Грыжесечение нельзя выполнять при наличии тяжелой сопутствующей патологии, когда операция может лишь навредить, а не помочь. К таким случаям относятся: ближайшие месяцы после инфаркта миокарда, инсульта, ряд иных крайне тяжелых сопутствующих патологий. Следует помнить, что наличие хронических заболеваний не является абсолютным противопоказанием к выполнению операции, а лишь требует соответствующей коррекции в предоперационном периоде.
Можно ли одновременно с операцией по поводу грыжи выполнять другие оперативные вмешательства?
Да. Операция по поводу грыжи может быть дополнена практически любым оперативным вмешательством.
Зачастую, особенно у пожилых пациентов, имеется несколько проблем, требующих оперативного вмешательства. В таких ситуациях предпочтительнее обойтись одной операцией, сочетающей в себе устранение грыжи и какой-либо другой проблемы. Выполнение сочетанных операций является приоритеным методом, так как позволяет решить две (и более) проблемы за одно оперативное вмешательство, избавляет пациента от психоэмоциональных проблем, связанных с необходимостью переносить несколько операций.
Какие виды операций выполняются для ликвидации грыжи?
На сегодняшний день известно более 300 способов пластики грыж – вентральных, паховых, пупочных, бедренных, послеоперационных. Но все они принципиально могут быть разделены на две группы:
- с пластикой собственными тканями – для закрытия грыжевого отверстия используются ткани брюшной стенки вокруг него
- с пластикой при помощи синтетических материалов (или пластикой «без натяжения») – для закрытия грыжевого отверстия используются синтетические протезы, выполненные из хирургических нитей.

Пластика собственными тканями – наиболее старая группа способов, родившаяся во второй половине XIX века, она наиболее обширна и распространена. Суть ее в закрытии грыжевых ворот собственными тканями больного (мышцами, фасциями и апоневрозами) тем или иным способом. Частота рецидивов грыж после этих операций варьирует от 20% до 70% в зависимости от состояния тканей больного, способа герниопластики и правильности его выбора. Основными недостатками являются выраженный болевой синдром впервые дни после операции вследствие натяжения тканей и длительные сроки физической реабилитации. Интенсивный физический труд противопоказан как минимум 3 месяца после операции.
Способы пластики “без натяжения” собственных тканей больного существуют со второй половины 60-х годов ХХ столетия. От способов пластики собственными тканями их отличает использование для закрытия грыжевых ворот “заплат” из синтетических материалов. Последние годы эти способы завоевали большую популярность, что стало возможным благодаря созданию совершенных синтетических материалов и разработке новых методик закрытия грыжевых ворот, практически гарантирующих больного от возникновения рецидива грыжи. Частота рецидивов не превышает 1% в специализированных клиниках вне зависимости от вида грыжи. Несмотря на разрез кожи над грыжей, болевой синдром после операции минимален, т.к. нет натяжения собственных тканей.Интенсивный физический труд возможен через месяц после операции, бытовая физическая активность не ограничивается. Это позволяет выполнять подобные операции в амбулаторных условиях. Положительным моментом также является возможность выполнения операции под местной или спинальной анестезией, что особенно важно для престарелых больных и больных с заболеваниями сердца и легких. Наибольшую распространенность благодаря своей надежности и простоте получила герниопластика по методике I.L.Lichtenstein – при паховых грыжах. Она применима при любом виде и размере паховых грыж.
Частота рецидивов не превышает 1% в специализированных клиниках вне зависимости от вида грыжи. Несмотря на разрез кожи над грыжей, болевой синдром после операции минимален, т.к. нет натяжения собственных тканей.Интенсивный физический труд возможен через месяц после операции, бытовая физическая активность не ограничивается. Это позволяет выполнять подобные операции в амбулаторных условиях. Положительным моментом также является возможность выполнения операции под местной или спинальной анестезией, что особенно важно для престарелых больных и больных с заболеваниями сердца и легких. Наибольшую распространенность благодаря своей надежности и простоте получила герниопластика по методике I.L.Lichtenstein – при паховых грыжах. Она применима при любом виде и размере паховых грыж.
Рис. Пластика пахового канала сетчатым полипропиленовым протезом по Лихтенштейн.
Также следует упомянуть о лапароскопических (через проколы передней брюшной стенки) способах грыжесечения. Это операции, которые выполняются под контролем лапароскопа – прибора, позволяющего с помощью минивидеокамеры ликвидировать грыжу со стороны брюшной полости без разреза кожи над грыжей. Они родились в начале 80-х годов ХХ века с появлением видеотехники. В большинстве случаев дефект брюшной стенки закрывается изнутри брюшной полости синтетическим сетчатым протезом. Частота рецидивов грыжи после данной пластики 2-5%, что определяется видом грыжи и подготовленностью хирургов. Важными преимуществами данных способов является малая травматичность, а значит незначительный болевой синдром после операции, короткие сроки реабилитации (до месяца при физическом труде), а также возможность выполнения двухсторонних пластик и, при необходимости, сочетанных операций в брюшной полости через те же проколы брюшной стенки. К серьезным недостаткам способов этой группы относятся необходимость общего обезболивания (наркоза), необходимость вводить в брюшную полость газ для создания оперативного пространства (опасно у больных с заболеваниями легких и сердца).
Они родились в начале 80-х годов ХХ века с появлением видеотехники. В большинстве случаев дефект брюшной стенки закрывается изнутри брюшной полости синтетическим сетчатым протезом. Частота рецидивов грыжи после данной пластики 2-5%, что определяется видом грыжи и подготовленностью хирургов. Важными преимуществами данных способов является малая травматичность, а значит незначительный болевой синдром после операции, короткие сроки реабилитации (до месяца при физическом труде), а также возможность выполнения двухсторонних пластик и, при необходимости, сочетанных операций в брюшной полости через те же проколы брюшной стенки. К серьезным недостаткам способов этой группы относятся необходимость общего обезболивания (наркоза), необходимость вводить в брюшную полость газ для создания оперативного пространства (опасно у больных с заболеваниями легких и сердца).
Внутренние грыжи: трудная диагностическая задача. Обзор признаков КТ и клинических данных
1. Миллер П.А., Мезва Д.Г., Фечко П. Дж., Джафри З.Х., Мадразо Б.Л. Визуализация грыж живота. Рентгенография. 1995; 15: 333–47. [PubMed] [Google Scholar]
Дж., Джафри З.Х., Мадразо Б.Л. Визуализация грыж живота. Рентгенография. 1995; 15: 333–47. [PubMed] [Google Scholar]
2. Takeyama N, Gokan T, Ohgiya Y, et al. КТ внутренних грыж. Рентгенография. 2005; 25: 997–1015. [PubMed] [Google Scholar]
3. Akyildiz H, Artis T, Sozuer E, et al. Внутренняя грыжа: комплексная диагностическая и лечебная проблема. Int J Surg. 2009 г.;7:334–7. [PubMed] [Google Scholar]
4. Caranci F, Napoli M, Cirillo M, Briganti G, Brunese L, Briganti F. Гипоплазия базилярной артерии. Нейрорадиол Дж. 2012; 25:739–43. [PubMed] [Google Scholar]
5. Cirillo M, Caranci F, Tortora F, et al. Структурная нейровизуализация при деменции. Дж. Альцгеймера Дис. 2012;29:16–19. [Google Scholar]
6. Di Giacomo V, Trinci M, van der Byl G, Catania VD, Calisti A, Miele V. УЗИ новорожденных и детей, страдающих нетравматической острой болью в животе: визуализация с клинической и хирургической корреляцией. Дж УЗИ. 2015;18:385–93. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Iacobellis F, Segreto T, Berritto D, et al. Крысиная модель острого повреждения почек из-за системной гипоперфузии оценивалась с помощью микро-УЗИ, цветного и импульсно-волнового доплеровского картирования. Радиол Мед. 2018 [PubMed] [Google Scholar]
Iacobellis F, Segreto T, Berritto D, et al. Крысиная модель острого повреждения почек из-за системной гипоперфузии оценивалась с помощью микро-УЗИ, цветного и импульсно-волнового доплеровского картирования. Радиол Мед. 2018 [PubMed] [Google Scholar]
8. Barile A, Bruno F, Arrigoni F, et al. Неотложная помощь и травмы голеностопного сустава. Полумуск Рад. 2017;21:282–89. [PubMed] [Google Scholar]
9. Barile A, Bruno F, Mariani S, et al. Что можно увидеть после восстановления вращательной манжеты плеча: краткий обзор результатов диагностической визуализации. Опорно-двигательный аппарат Surg. 2017; 101:3–14. [PubMed] [Академия Google]
10. Кантисани В., Граждани Х., Драконаки Э. и др. Ультразвуковая эластография с компрессией для характеристики узлов щитовидной железы: преимущества и ограничения. Int J Endocrinol. 2015:2015. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Mandato Y, Reginelli A, Galasso R, Iacobellis F, Berritto D, Cappabianca S. Ошибки в радиологической оценке пищеварительного тракта: Часть I. Семин Ультразвуковая КТ Г-Н. 2012;33:300–07. [PubMed] [Google Scholar]
Семин Ультразвуковая КТ Г-Н. 2012;33:300–07. [PubMed] [Google Scholar]
12. Gatta G, Parlato V, Di Grezia G, et al. Аспирация под ультразвуковым контролем и склеротерапия этанолом для лечения кист эндометрия. Радиол Мед. 2010;115:1330–39. [PubMed] [Google Scholar]
13. Scialpi M, Cappabianca S, Rotondo A, et al. Врожденная кистозная болезнь легких у взрослых. Результаты спиральной компьютерной томографии с патологической корреляцией и лечением. Радиол Мед. 2010; 115: 539–50. [PubMed] [Google Scholar]
14. Sverzellati N, Calabrò E, Chetta A, et al. Визуальная оценка и количественные показатели КТ при легочном фиброзе: связь с физиологическими нарушениями. Радиол Мед. 2007; 112:1160–72. [PubMed] [Академия Google]
15. Vivarelli M, Vincenzi P, Montalti R, et al. Процедура ALPPS для расширенных резекций печени: опыт единого центра и систематический обзор. ПЛОС Один. 2015;10:e0144019. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Valeri G, Mazza FA, Maggi S, et al. Программное обеспечение с открытым исходным кодом в практическом подходе к постобработке рентгенологических изображений. Радиол Мед. 2015;120:309–23. [PubMed] [Google Scholar]
Программное обеспечение с открытым исходным кодом в практическом подходе к постобработке рентгенологических изображений. Радиол Мед. 2015;120:309–23. [PubMed] [Google Scholar]
17. Mocchegiani F, Vincenzi P, Coletta M, et al. Распространенность и клинический исход гемангиомы печени с особым учетом риска разрыва: большое ретроспективное поперечное исследование. Копать печень Dis. 2016;48:309–14. [PubMed] [Google Scholar]
18. Schicchi N, Valeri G, Moroncini G, et al. Дефекты перфузии миокарда при склеродермии, обнаруженные с помощью кардиоваскулярного магнитного резонанса с контрастным усилением. Радиол Мед. 2014; 119: 885–94. [PubMed] [Google Scholar]
19. Tarantini G, Favaretto E, Napodano M, et al. Дизайн и методики посткондиционирования во время коронарной ангиопластики при остром инфаркте миокарда (ПОСТ-ОИМ). Кардиология. 2010; 116:110–16. [PubMed] [Академия Google]
20. Salvolini L, Urbinati C, Valeri G, Ferrara C, Giovagnoni A. МР-холангиография с контрастированием (MRCP) с GD-EOB-DTPA в оценке билиарных осложнений после операции. Радиол Мед. 2012; 117: 354–68. [PubMed] [Google Scholar]
Радиол Мед. 2012; 117: 354–68. [PubMed] [Google Scholar]
21. Sforza V, Martinelli E, Ciardiello F, et al. Механизмы резистентности к ингибиторам рецепторов антиэпидермального фактора роста при метастатическом колоректальном раке. Мир J Гастроэнтерол. 2016;22:6345–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Маурици Н., Пассантино С., Спазиани Г. и соавт. Отдаленные результаты детской гипертрофической кардиомиопатии и возрастные факторы риска летальных аритмических событий. ДЖАМА Кардиол. 2018;3:520–25. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Di Pietto F, Chianca V, De Ritis R, et al. Послеоперационная визуализация в артроскопической хирургии тазобедренного сустава. Опорно-двигательный аппарат Surg. 2017; 101:43–49. [PubMed] [Google Scholar]
24. Martin LC, Merkle EM, Thompson WM. Обзор внутренних грыж: рентгенологические и клинические данные. AJR Am J Рентгенол. 2006; 186: 703–17. [PubMed] [Академия Google]
25. Фань Х. П., Ян А.Д., Чанг Ю.Дж., Хуан К.В., Ву Х.П. Клинический спектр внутренних грыж: неотложная хирургическая помощь. Серж сегодня. 2008; 38: 899–904. [PubMed] [Google Scholar]
П., Ян А.Д., Чанг Ю.Дж., Хуан К.В., Ву Х.П. Клинический спектр внутренних грыж: неотложная хирургическая помощь. Серж сегодня. 2008; 38: 899–904. [PubMed] [Google Scholar]
26. Кар С., Мохапатра В., Рат П.К. Редкий тип первичной внутренней грыжи, вызывающей непроходимость тонкого кишечника. Представитель по делу Surg. 2016;2016:3540794. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Fujiwara T, Ohno Y, Sasaki A, Suzaki N, Matsuo Y. Внутренняя грыжа с тройным расщеплением врожденного происхождения: отчет о случае. Серж сегодня. 2000;30:954–8. [PubMed] [Google Scholar]
28. Реджинелли А., Мандато Ю., Солаццо А., Берритто Д., Якобеллис Ф., Грасси Р. Ошибки в радиологической оценке пищеварительного тракта: Часть II. Семин УЗИ КТ МР. 2012;33:308–17. [PubMed] [Google Scholar]
29. Cappabianca S, Reginelli A, Monaco L, Del Vecchio L, Di Martino N, Grassi R. Комбинированная видеофлюороскопия и манометрия в диагностике орофарингеальной дисфагии: техника исследования и предварительный опыт. Радиол Мед. 2008;113:923–40. [PubMed] [Google Scholar]
Радиол Мед. 2008;113:923–40. [PubMed] [Google Scholar]
30. Blachar A, Federle MP. Внутренняя грыжа: все более частая причина тонкокишечной непроходимости. Семин УЗИ КТ МР. 2002; 23: 174–83. [PubMed] [Google Scholar]
31. Dionigi G, Dionigi R, Rovera F, et al. Лечение кожно-кишечных свищей с высоким выходом, связанных с большими дефектами брюшной стенки: опыт одного центра. Int J Surg. 2008; 6: 51–6. [PubMed] [Google Scholar]
32. Гор Р.М., Левин М.С. Учебник электронной книги по желудочно-кишечной радиологии, Elsevier Health Sciences. 2014 [Академия Google]
33. Doishita S, Takeshita T, Uchima Y, et al. Внутренние грыжи в эпоху мультидетекторной КТ: корреляция изображений и хирургических данных. Рентгенография. 2016; 36:88–106. [PubMed] [Google Scholar]
34. Maggialetti N, Capasso R, Pinto D, et al. Диагностическое значение компьютерно-томографической колонографии (КТК) после неполной оптической колоноскопии. Int J Surg. 2016;33(1):S36–44. [PubMed] [Google Scholar]
35. Di Cesare E, Patriarca L, Panebianco L, et al. Коронарная компьютерная томографическая ангиография в оценке бессимптомных лиц промежуточного риска. Радиол Мед. 2018; 123: 686–94. [PubMed] [Google Scholar]
Di Cesare E, Patriarca L, Panebianco L, et al. Коронарная компьютерная томографическая ангиография в оценке бессимптомных лиц промежуточного риска. Радиол Мед. 2018; 123: 686–94. [PubMed] [Google Scholar]
36. Праделла С., Лукарини С., Колагранде С. Характеристика поражения печени: неправильный выбор контрастного вещества может ввести в заблуждение при диагностике гемангиомы. Am J Рентгенол. 2012:199. [PubMed] [Google Scholar]
37. Di Cesare E, Gennarelli A, Di Sibio A, et al. Оценка воздействия дозы и качества изображения при коронарной ангиографии, выполненной с помощью 640-срезовой КТ: сравнение адаптивного итеративного алгоритма и алгоритма обратной проекции с фильтрацией с помощью анализа склонности. Радиол Мед. 2014;119: 642–49. [PubMed] [Google Scholar]
38. Murali Appavoo Reddy UD, Dev B, Santosham R. Внутренние грыжи: дилемма хирургов, разгадываемая с помощью визуализации. Индийский Дж. Сург. 2014;76:323–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Blachar A, Federle MP, Brancatelli G, Peterson MS, Oliver JH 3rd, Li W. Работа рентгенолога в диагностике внутренней грыжи с использованием конкретных результатов КТ с акцентом при трансмезентериальной грыже. Радиология. 2001; 221:422–8. [PubMed] [Академия Google]
Blachar A, Federle MP, Brancatelli G, Peterson MS, Oliver JH 3rd, Li W. Работа рентгенолога в диагностике внутренней грыжи с использованием конкретных результатов КТ с акцентом при трансмезентериальной грыже. Радиология. 2001; 221:422–8. [PubMed] [Академия Google]
40. Блачар А., Федерле М.П., Додсон С.Ф. Внутренняя грыжа: клинические и визуализационные данные у 17 пациентов с акцентом на критерии КТ. Радиология. 2001; 218: 68–74. [PubMed] [Google Scholar]
41. МакДонах Т., Елинек Г.А. Два случая парадуоденальной грыжи, редкая внутренняя грыжа. J Accid Emerg Med. 1996; 13:64–8. [PMC free article] [PubMed] [Google Scholar]
42. Regine G, Stasolla A, Miele V. Мультидетекторная компьютерная томография почечных артерий при неотложных состояниях сосудов. Евр Дж Радиол. 2007; 64: 83–91. [PubMed] [Google Scholar]
43. De Cecco CN, Buffa V, Fedeli S, et al. Предварительный опыт двухэнергетической КТ брюшной полости (ДЭКТ): истинные и виртуальные неусиленные изображения печени. Радиол Мед. 2010; 115:1258–66. [PubMed] [Google Scholar]
Радиол Мед. 2010; 115:1258–66. [PubMed] [Google Scholar]
44. Buffa V, Solazzo A, D’Auria V, et al. Двухэнергетическая КТ с двумя источниками: снижение дозы после эндоваскулярной пластики аневризмы брюшной аорты. Радиол Мед. 2014; 119:934–41. [PubMed] [Google Scholar]
45. Valentini V, Buquicchio GL, Galluzzo M, et al. Инвагинация у взрослых: роль МСКТ в определении места и причины непроходимости. Гастроэнтерол Рез Практ. 2016;2016:5623718. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Зайтон Ф., Аль-Аззази М.З., Ахмед А.С., Амр В.М. Признаки МСКТ, позволяющие прогнозировать внутреннюю грыжу и странгуляцию у пациентов, поступивших в отделение неотложной помощи с острой тонкокишечной непроходимостью. Египетский журнал радиологии и ядерной медицины. 2016;47:1185–94. [Google Scholar]
47. Boudiaf M, Soyer P, Terem C, Pelage JP, Maissiat E, Rymer R. Ct оценка тонкокишечной непроходимости. Рентгенография. 2001; 21: 613–24. [PubMed] [Google Scholar]
48. Pothiawala S, Gogna A. Ранняя диагностика кишечной непроходимости и странгуляции с помощью компьютерной томографии в отделении неотложной помощи. World J Emerg Med. 2012;3:227–31. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Pothiawala S, Gogna A. Ранняя диагностика кишечной непроходимости и странгуляции с помощью компьютерной томографии в отделении неотложной помощи. World J Emerg Med. 2012;3:227–31. [Бесплатная статья PMC] [PubMed] [Google Scholar]
49. Rosen MP, Siewert B, Sands DZ, Bromberg R, Edlow J, Raptopoulos V. Значение КТ брюшной полости в отделении неотложной помощи для пациентов с болями в животе. Евро Радиол. 2003; 13: 418–24. [PubMed] [Google Scholar]
50. Yaghmai V, Nikolaidis P, Hammond NA, Petrovic B, Gore RM, Miller FH. Диагностика тонкокишечной непроходимости с помощью мультидетекторной компьютерной томографии: могут ли коронарные реформации заменить аксиальные изображения? Эмердж Радиол. 2006; 13:69–72. [PubMed] [Google Scholar]
51. Harbin WP. Компьютерно-томографическая диагностика внутренних грыж. Радиология. 1982;143:736. [PubMed] [Google Scholar]
52. Pinto A, Miele V, Schilliro ML, et al. Спектр признаков пневмоперитонеума. Семин УЗИ КТ МР. 2016; 37:3–9. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
53. Sessa B, Galluzzo M, Ianniello S, Pinto A, Trinci M, Miele V. Острый перфоративный дивертикулит: оценка с помощью мультидетекторной компьютерной томографии. Семин УЗИ КТ МР. 2016; 37:37–48. [PubMed] [Google Scholar]
54. Shadhu K, Ramlagun D, Ping X. Парадуоденальная грыжа: отчет о пяти случаях и обзор литературы. BMC Surg. 2018;18:32. [Бесплатная статья PMC] [PubMed] [Google Scholar]
55. Selcuk D, Kantarci F, Ogut G, Korman U. Рентгенологическая оценка внутренних грыж живота. Терк Дж. Гастроэнтерол. 2005; 16:57–64. [PubMed] [Google Scholar]
56. Зенитани М., Сасаки Т., Танака Н., Оуэ Т. Ущемленная правая парадуоденальная грыжа успешно вылечена транспупочной хирургией с одним разрезом. J Pediatr Surg Case Rep. 2017; 22:1–4. [Google Scholar]
57. Мортон А., Мейерс МДФФ, Чусилп Чарнсангавей МДФ, Майкл Олифант МДФ. Нормальная и патологическая анатомия. Нью-Йорк: Спрингер; 2010. Динамическая радиология брюшной полости Мейерса. [Академия Google]
[Академия Google]
58. Gusz JR, Wright LM. Кишечная непроходимость на фоне левой парадуоденальной грыжи. Представитель J Surg, 2015:2015. [Бесплатная статья PMC] [PubMed] [Google Scholar]
59. Barbosa L, Ferreira A, Povoa AA, Maciel JP. Левая парадуоденальная грыжа: редкая причина тонкокишечной непроходимости у пожилых людей. Отчет по делу BMJ 2016:2016. [Бесплатная статья PMC] [PubMed] [Google Scholar]
60. Mathieu D, Luciani A, группа G. Внутренние грыжи брюшной полости. AJR Am J Рентгенол. 2004; 183:397–404. [PubMed] [Академия Google]
61. Okino Y, Kiyosue H, Mori H, et al. Корень брыжейки тонкой кишки: корреляционная анатомия и КТ-признаки патологических состояний. Рентгенография. 2001; 21:1475–90. [PubMed] [Google Scholar]
62. Сучато С., Пеканан П., Панджапиякул С. Результаты КТ симптоматической левой парадуоденальной грыжи. Визуализация брюшной полости. 1996; 21: 148–9. [PubMed] [Google Scholar]
63. Catalano OA, Bencivenga A, Abbate M, Tomei E, Napolitano M, Vanzulli A. Внутренняя грыжа с заворотом и инвагинацией: клинический случай. Визуализация брюшной полости. 2004;29: 164–5. [PubMed] [Google Scholar]
Внутренняя грыжа с заворотом и инвагинацией: клинический случай. Визуализация брюшной полости. 2004;29: 164–5. [PubMed] [Google Scholar]
64. Эрскин Дж. М. Грыжа через отверстие Уинслоу. Хирургический гинекологический акушер. 1967; 125: 1093–109. [PubMed] [Google Scholar]
65. Sikiminywa-Kambale P, Anaye A, Roulet D, Pezzetta E. Внутренняя грыжа через отверстие Winslow: диагноз, который следует учитывать при умеренной боли в эпигастрии. Представитель J Surg, 2014:2014. [Бесплатная статья PMC] [PubMed] [Google Scholar]
66. Леунг Э., Брэмхолл С., Кумар П., Мурад М., Ахмед А. Внутренняя грыжа через отверстие Уинслоу: диагноз, который нельзя пропустить. Взгляды клинической медицины. Гастроэнтерология. 2016;9: 31–33. [Бесплатная статья PMC] [PubMed] [Google Scholar]
67. Numata K, Kunishi Y, Kurakami Y, et al. Грыжа желчного пузыря в малый мешок через отверстие Уинслоу: отчет о случае. Серж сегодня. 2013;43:1194–8. [PubMed] [Google Scholar]
68. Веларатне И. , Насуди А. Редкая причина механической желтухи: грыжа слепой кишки через отверстие Уинслоу. J Clin Imaging Sci. 2018;8:24. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Насуди А. Редкая причина механической желтухи: грыжа слепой кишки через отверстие Уинслоу. J Clin Imaging Sci. 2018;8:24. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. Joo YE, Kim HS, Choi SK, et al. Внутренняя грыжа проявляется механической желтухой и острым панкреатитом. Scand J Гастроэнтерол. 2002;37:983–6. [PubMed] [Google Scholar]
70. Шустер М.Р., Ту Р.К., Сканлан К.А. Вклинение слепой кишки через отверстие Уинслоу: диагностика с помощью компьютерной томографии. Бр Дж Радиол. 1992; 65: 1047–48. [PubMed] [Google Scholar]
71. Гуллино Д., Джордано О., Гуллино Э. [Внутренняя грыжа живота. По поводу 14 случаев] J Chir (Paris) 1993;130:179–95. [PubMed] [Google Scholar]
72. Клейман С., Ашраф С., Даниэль С., Анантан Д., Санни А., Хан Ф. Перицекальная грыжа: редкая форма внутренних грыж. Представитель J Surg, 2013:2013. [Бесплатная статья PMC] [PubMed] [Google Scholar]
73. Fu CY, Chang WC, Lu HE, Su CJ, Tan KH. Перицекальная грыжа нижнего илеоцекального кармана: данные КТ. Визуализация брюшной полости. 2007; 32:81–3. [PubMed] [Google Scholar]
Визуализация брюшной полости. 2007; 32:81–3. [PubMed] [Google Scholar]
74. Benson JR, Killen DA. Внутренние грыжи брыжейки сигмовидной кишки. Энн Сург. 1964; 159: 382–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
75. Kayano H, Nomura E, Kuramoto T, et al. Два случая лапароскопической диагностики и лечения межсигмовидной грыжи. Tokai J Exp Clin Med. 2017;42:109–14. [PubMed] [Академия Google]
76. Ю CY, Лин CC, Ю JC, Лю CH, Shyu RY, Чен CY. Ущемленная трансмезосигмоидная грыжа: КТ диагностика. Визуализация брюшной полости. 2004; 29: 158–60. [PubMed] [Google Scholar]
77. Takeshita T, Ninoi T, Shigeoka H, Hirayama Y, Miki Y. Непроходимость тонкой кишки из-за интрамезосигмоидной грыжи, диагностированной с помощью мультидетекторной компьютерной томографии: клинический случай. Городской медицинский журнал Осаки. 2011;56:37–45. [PubMed] [Google Scholar]
78. Elmadi A, Lechqar M, El Biache I, et al. Трансбрыжеечная грыжа у младенцев: отчет о двух случаях. J Неонатальный хирург. 2014;3:29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Неонатальный хирург. 2014;3:29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
79. Фарухи М.А., Маттингли М.С., Клапп Б., Тирох А.Х. Надежность компьютерной томографии при обнаружении внутренней грыжи после обходного желудочного анастомоза. JSLS. 2017;21:e2017.00054. [Бесплатная статья PMC] [PubMed] [Google Scholar]
80. Blachar A, Federle MP. Непроходимость кишечника после трансплантации печени: клинические и КТ-данные в 48 случаях с акцентом на внутреннюю грыжу. Радиология. 2001; 218: 384–8. [PubMed] [Google Scholar]
81. Blachar A, Federle MP, Pealer KM, Ikramuddin S, Schauer PR. Желудочно-кишечные осложнения лапароскопической операции обходного желудочного анастомоза по Ру: клинические и визуализационные данные. Радиология. 2002; 223: 625–32. [PubMed] [Академия Google]
82. Филип Дж. Э., Маттар С. Г., Бауэрс С. П., Смит К. Д. Формирование внутренней грыжи после лапароскопического шунтирования желудка по Ру по поводу патологического ожирения. Am Surg. 2002; 68: 640–3. [PubMed] [Google Scholar]
2002; 68: 640–3. [PubMed] [Google Scholar]
83. Higa KD, Ho T, Boone KB. Внутренние грыжи после лапароскопического шунтирования желудка по Ру: частота, лечение и профилактика. Обес Сур. 2003; 13:350–4. [PubMed] [Google Scholar]
84. Merkle EM, Hallowell PT, Crouse C, Nakamoto DA, Stellato TA. Шунтирование желудка по Ру при клинически тяжелом ожирении: нормальный вид и спектр осложнений при визуализации. Радиология. 2005; 234: 674–83. [PubMed] [Академия Google]
85. Dilauro M, McInnes MD, Schieda N, et al. Внутренняя грыжа после лапароскопического шунтирования желудка по Ру: оптимальные КТ-признаки для диагностики и принятия клинического решения. Радиология. 2017; 282:752–60. [PubMed] [Google Scholar]
86. Lockhart ME, Tessler FN, Canon CL, et al. Внутренняя грыжа после обходного желудочного анастомоза: чувствительность и специфичность семи КТ-признаков с хирургической корреляцией и контролем. AJR Am J Рентгенол. 2007; 188: 745–50. [PubMed] [Google Scholar]
87. Iannuccilli JD, Grand D, Murphy BL, Evangelista P, Roye GD, Mayo-Smith W. Чувствительность и специфичность восьми КТ-признаков в предоперационной диагностике внутренней брыжеечной грыжи по Ру -Y желудочного шунтирования. Клин Радиол. 2009 г.;64:373–80. [PubMed] [Google Scholar]
Iannuccilli JD, Grand D, Murphy BL, Evangelista P, Roye GD, Mayo-Smith W. Чувствительность и специфичность восьми КТ-признаков в предоперационной диагностике внутренней брыжеечной грыжи по Ру -Y желудочного шунтирования. Клин Радиол. 2009 г.;64:373–80. [PubMed] [Google Scholar]
88. Мацунами М., Кусанаги Х., Хаяси К., Ямада С., Кано Н. Грыжа широкой связки успешно вылечена лапароскопией: клинический случай и обзор литературы. Азиатский J Endosc Surg. 2014;7:327–9. [PubMed] [Google Scholar]
89. Quiroga S, Sarrias M, Sanchez JL, Rivero J. Непроходимость тонкой кишки, вторичная по отношению к внутренней грыже через дефект широкой связки: предоперационная мультидетекторная КТ-диагностика. Визуализация брюшной полости. 2012; 37:1089–91. [PubMed] [Академия Google]
90. Кэмерон М., Джанакан Г., Берч Д., Назир С. Непроходимость замкнутой петли, вызванная защемлением маточной трубы и грыжей через широкую связку. Int J Surg. 2015;12:57–59. [PMC free article] [PubMed] [Google Scholar]
91. Cilley R, Poterack K, Lemmer J, Dafoe D. Дефекты широкой связки матки. Am J Гастроэнтерол. 1986; 81: 389–91. [PubMed] [Google Scholar]
Cilley R, Poterack K, Lemmer J, Dafoe D. Дефекты широкой связки матки. Am J Гастроэнтерол. 1986; 81: 389–91. [PubMed] [Google Scholar]
92. Ян Ю.Т., Дженг К.С., Лю Ю.П., Ян Ф.С. Внутренняя надпузырная грыжа. Am J Surg. 2008;196:e27–8. [PubMed] [Google Scholar]
93. Morimoto M, Honjo S, Sakamoto T, et al. Внутренняя надпузырная грыжа, устраненная только через передний доступ: клинический случай. Int J Surg Case Rep. 2017; 39: 297–300. [Бесплатная статья PMC] [PubMed] [Google Scholar]
94. Cisse M, Konate I, Ka O, Dieng M, Dia A, Toure CT. Внутренняя надпузырная грыжа как редкая причина кишечной непроходимости: клинический случай. J Med Case Rep. 2009; 3:9333. [Бесплатная статья PMC] [PubMed] [Google Scholar]
95. Гафа Г., Сверцеллати Н., Бонати Э. и др. Последующее наблюдение при легочном саркоидозе: сравнение между HRCT и тестами функции легких. РАД. МЕД. 2012; 117: 968–978. ISSN: 0033-8362, doi: 10.1007/s11547-012-0827-5. [PubMed] [Google Scholar]
96. Bertolini L, Vaglio A, Bignardi L, et al. Субклинические интерстициальные аномалии легких у стабильных реципиентов почечного аллотрансплантата в эпоху современной иммуносупрессии. Процедуры трансплантации. 2011;43:2617–2623. ISSN: 0041-1345, doi: 10.1016/j.transproceed.2011.06.033. [PubMed] [Академия Google]
Bertolini L, Vaglio A, Bignardi L, et al. Субклинические интерстициальные аномалии легких у стабильных реципиентов почечного аллотрансплантата в эпоху современной иммуносупрессии. Процедуры трансплантации. 2011;43:2617–2623. ISSN: 0041-1345, doi: 10.1016/j.transproceed.2011.06.033. [PubMed] [Академия Google]
97. Пальма Б.Д., Гуаско Д., Педраццони М. и соавт. Остеолитические поражения, цитогенетические особенности и уровни цитокинов и хемокинов в костном мозге у пациентов с множественной миеломой: роль лиганда хемокинов (мотив C-C)20. Лейкемия. 2016 фев; 30 (2): 409–16. doi: 10.1038/leu.2015.259. Epub 2015 Sep 30. [PubMed] [Google Scholar]
98. Bozzetti C, Nizzoli R, Tiseo M, et al. Перестройки ALK и ROS1 протестированы с помощью флуоресцентной гибридизации in situ в цитологических мазках пациентов с запущенным немелкоклеточным раком легкого. Диагностическая цитопатология. 43:941–946. ISSN: 8755-1039, doi: 10.1002/dc.23318. [PubMed] [Google Scholar]
99. Де Филиппо М. , Оннибони М., Руска М. и др. Преимущества мультидетекторной рядной КТ с многоплоскостной реформацией при проведении чрескожной биопсии легкого. РАД. МЕД. 2008; 113:945–953. ISSN: 0033-8362, doi: 10.1007/s11547-008-0325-y. [PubMed] [Google Scholar]
, Оннибони М., Руска М. и др. Преимущества мультидетекторной рядной КТ с многоплоскостной реформацией при проведении чрескожной биопсии легкого. РАД. МЕД. 2008; 113:945–953. ISSN: 0033-8362, doi: 10.1007/s11547-008-0325-y. [PubMed] [Google Scholar]
Врожденная внутренняя грыжа: редкая причина острой боли в животе — Полный текст — Отчеты о клинических случаях в гастроэнтерологии 2021, Vol. 15, № 3
Острая боль в животе — часто встречающийся симптом, имеющий широкую дифференциацию. Врожденные внутренние грыжи — редкое заболевание, которое часто проявляется болью в животе и может привести к непроходимости. Ранняя диагностика часто затруднена и поэтому может проявляться остро и в условиях неотложной помощи. Быстрое распознавание симптомов и оценка важны для предотвращения плохого прогноза. Мы представляем случай врожденной внутренней грыжи у пациента с неспецифическими симптомами. Быстрая диагностика и последующее хирургическое вмешательство позволили провести надлежащее лечение и устранить симптомы.
Введение
Хотя внутренние грыжи встречаются редко, их всегда следует учитывать при дифференциальной диагностике острой боли в животе. Из-за высокой вероятности странгуляции и ишемии ИГ представляет собой потенциальную неотложную хирургическую помощь, которую необходимо быстро распознать и безотлагательно лечить. По данным различных исследователей, внутренние грыжи вызывают до 5,8% всей тонкокишечной непроходимости (ТКН) с высокой общей летальностью, которая может превышать 50% [1]. Предоперационное подозрение и диагностика в условиях неотложной помощи затруднены из-за редкости заболевания, неспецифической клинической картины и ограниченной полезности визуализации в случаях острой кишечной непроходимости [2]. Здесь мы описываем первичную трансмезентериальную внутреннюю грыжу в 29- летний мужчина с неспецифическими симптомами, у которого одновременная компрессия срединной дугообразной связки затруднила диагностику.
Представление клинического случая
29-летний мужчина без анамнеза обратился с жалобами на острую боль в пояснице с иррадиацией в низ живота. При осмотре жизненные показатели были стабильными, острого дистресса у пациента не было. Он подтвердил легкую болезненность при пальпации нижней части живота, но не оценил отскока или защиты. Компьютерная топография (КТ) с внутривенным контрастированием брюшной полости и таза показала возможную компрессию медиальной дугообразной связки (MALS) чревной артерии (показано на рис. 1). Была проведена консультация хирургической бригады, которая заподозрила синдром срединной дугообразной связки и рекомендовала артериографическое исследование чревной артерии. Пациент был переведен в лабораторию катетеризации для визуализации его чревной артерии; однако боль у пациента резко усилилась, живот вздулся. Несмотря на введение жидкости, молочная кислота продолжала подниматься выше 3. Его доставили в операционную для немедленной диагностической лапаротомии. Было обнаружено, что петля от дистального отдела тощей кишки к дистальному отделу подвздошной кишки ущемлена через дефект в брыжейке пациента. Эта чресмезентериальная грыжа тонкой кишки была признана гангренозной, и было вырезано 320 см тонкой кишки (показано на рис.
При осмотре жизненные показатели были стабильными, острого дистресса у пациента не было. Он подтвердил легкую болезненность при пальпации нижней части живота, но не оценил отскока или защиты. Компьютерная топография (КТ) с внутривенным контрастированием брюшной полости и таза показала возможную компрессию медиальной дугообразной связки (MALS) чревной артерии (показано на рис. 1). Была проведена консультация хирургической бригады, которая заподозрила синдром срединной дугообразной связки и рекомендовала артериографическое исследование чревной артерии. Пациент был переведен в лабораторию катетеризации для визуализации его чревной артерии; однако боль у пациента резко усилилась, живот вздулся. Несмотря на введение жидкости, молочная кислота продолжала подниматься выше 3. Его доставили в операционную для немедленной диагностической лапаротомии. Было обнаружено, что петля от дистального отдела тощей кишки к дистальному отделу подвздошной кишки ущемлена через дефект в брыжейке пациента. Эта чресмезентериальная грыжа тонкой кишки была признана гангренозной, и было вырезано 320 см тонкой кишки (показано на рис. 2). Послеоперационное восстановление протекло без осложнений, больная выписана на шестые сутки после операции. Сейчас он находится на последующем наблюдении и чувствует себя хорошо после операции без каких-либо симптомов.
2). Послеоперационное восстановление протекло без осложнений, больная выписана на шестые сутки после операции. Сейчас он находится на последующем наблюдении и чувствует себя хорошо после операции без каких-либо симптомов.
Рис. 1.
КТ брюшной полости и таза с внутривенным контрастированием, демонстрирующая легкое сдавление чревной артерии.
Рис. 2.
320 см резецированной некротизированной кишки.
Обсуждение
Острая боль в животе является распространенным проявлением, которое включает широкий спектр дифференциальных диагнозов. Внутренние грыжи, хотя и встречаются редко, представляют собой важный дифференциальный диагноз, о котором следует помнить, поскольку они могут быстро прогрессировать и стать опасными для жизни.
Внутренние грыжи возникают, когда органы брюшной полости, обычно кишечник, выпячиваются через брыжейку или брюшину, но остаются в брюшной полости [3]. Они являются редкой причиной острой боли в животе, обнаруживаются при вскрытии пациентов с подозрением на нее в <1% случаев и обнаруживаются как причина ТКН в <6% случаев [4]. Трансмезентериальные грыжи представляют собой подмножество внутренних грыж, при которых оба листка тонкой кишки выпячиваются через врожденный дефект брыжейки [1]. Этот дефект может быть как врожденным, так и приобретенным, чаще приобретенным, обычно возникающим после операции. Врожденные грыжи, хотя чаще встречаются у детей, могут возникать в любом возрасте [5]. Они представляют собой редкую причину ТКН: в одной статье сообщается только о 13 случаях у взрослых [6, 7]. Из-за отсутствия у пациента предшествующих операций или травм его грыжа, вероятно, была врожденной по своей природе. MALS, вероятно, была случайной находкой, не способствовавшей его острому проявлению и первоначально отвлечению внимания.
Трансмезентериальные грыжи представляют собой подмножество внутренних грыж, при которых оба листка тонкой кишки выпячиваются через врожденный дефект брыжейки [1]. Этот дефект может быть как врожденным, так и приобретенным, чаще приобретенным, обычно возникающим после операции. Врожденные грыжи, хотя чаще встречаются у детей, могут возникать в любом возрасте [5]. Они представляют собой редкую причину ТКН: в одной статье сообщается только о 13 случаях у взрослых [6, 7]. Из-за отсутствия у пациента предшествующих операций или травм его грыжа, вероятно, была врожденной по своей природе. MALS, вероятно, была случайной находкой, не способствовавшей его острому проявлению и первоначально отвлечению внимания.
У нашего пациента была неспецифическая клиническая картина. После появления на изображениях MALS изначально был в центре внимания, особенно с учетом нетоксичного внешнего вида пациента. Однако в связи с резким усилением болей в животе, вздутием живота и повышением уровня молочной кислоты было принято соответствующее решение о хирургическом вмешательстве. Предотвращение предвзятости подтверждения имеет решающее значение, и непредубежденность и использование прогрессивных объективных результатов могут помочь в диагностике. Любая дальнейшая задержка в диагностике могла помешать надлежащему лечению его внутренней грыжи, что привело к увеличению частоты ишемии и гангрены [3].
Предотвращение предвзятости подтверждения имеет решающее значение, и непредубежденность и использование прогрессивных объективных результатов могут помочь в диагностике. Любая дальнейшая задержка в диагностике могла помешать надлежащему лечению его внутренней грыжи, что привело к увеличению частоты ишемии и гангрены [3].
У нашего пациента в анамнезе не было травм или хирургических вмешательств, указывающих на приобретенную внутреннюю грыжу. Представленные симптомы были довольно неспецифическими, с неопределенной болью в животе и ничем не примечательной остальной частью экзамена. Первоначальная визуализация указывала на признаки ТКН и возможного MALS без каких-либо указаний на какой-либо возникающий острый процесс.
Отсутствие специальной лаборатории или методов визуализации затрудняет оценку и диагностику внутренних грыж. КТ остается методом выбора для начальной диагностики боли в животе. Тем не менее, остаются вопросы относительно его полезности в острых условиях. Первоначальный осмотр пациента и жизненные показатели не отражали острого неотложного состояния. При резком ухудшении клинического состояния, наличии свободной тазовой жидкости и нарастании лактоацидоза потребовалось оперативное вмешательство.
При резком ухудшении клинического состояния, наличии свободной тазовой жидкости и нарастании лактоацидоза потребовалось оперативное вмешательство.
Острая боль в животе проявляется по-разному, при этом врожденная внутренняя грыжа является очень редкой причиной. Он всегда должен быть дифференциальным, особенно в условиях неспецифического начального обследования и ухудшения клинических данных.
Благодарности
Эта рукопись не включает каких-либо авторов, не являющихся авторами.
Заявление об этических нормах
Этот документ был рассмотрен и одобрен HCA Pubclear, одобрение этических норм не требуется. От пациента было получено письменное информированное согласие на публикацию этого отчета о болезни и любых сопутствующих изображений.
Заявление о конфликте интересов
У авторов данной рукописи нет конфликта интересов, о котором следует заявить.
Источники финансирования
Это исследование было поддержано (полностью или частично) HCA Healthcare и/или аффилированной организацией HCA Healthcare. Мнения, выраженные в этой публикации, отражают точку зрения автора (авторов) и не обязательно отражают официальную точку зрения HCA Healthcare или любой из ее дочерних компаний.
Мнения, выраженные в этой публикации, отражают точку зрения автора (авторов) и не обязательно отражают официальную точку зрения HCA Healthcare или любой из ее дочерних компаний.
Вклад авторов
Эль-Бахри, Хамеди и Халил задумали проект. Патель, Хамеди, Халил и Эль-Бахри сыграли свою роль в обзоре литературы, написании и обзоре статьи. Патель выступает в качестве соответствующего автора в отношении представления.
Заявление о доступности данных
Все данные, полученные или проанализированные в ходе этого исследования, включены в эту статью [и/или] ее онлайн-приложение. файлы материалов; для всех онлайн доп. материал см. на сайте www.karger.com/doi/10.1159/000518293. Дальнейшие запросы можно направлять соответствующему автору.
Эта статья находится под лицензией Creative Commons Attribution-NonCommercial 4.0 International License (CC BY-NC). Использование и распространение в коммерческих целях требует письменного разрешения. Дозировка препарата: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор препарата и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством. Отказ от ответственности: заявления, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и участникам, а не издателям и редакторам. Появление рекламы и/или ссылок на продукты в публикации не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор(ы) отказываются от ответственности за любой ущерб людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в содержании или рекламе.
Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством. Отказ от ответственности: заявления, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и участникам, а не издателям и редакторам. Появление рекламы и/или ссылок на продукты в публикации не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор(ы) отказываются от ответственности за любой ущерб людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в содержании или рекламе.
Внутренняя грыжа, вызванная дивертикулом Меккеля: клинический случай | BMC Gastroenterology
- История болезни
- Открытый доступ
- Опубликовано:
- Ян Чжан 1 ,
- Юйчэнь Го 1 ,
- Юаньлинь Сун 1 и
- … 90 2ech 1 904u650275
BMC Гастроэнтерология том 20 , Номер статьи: 69 (2020) Процитировать эту статью
1935 доступов
6 цитирований
Детали показателей
Реферат
История вопроса
Дивертикул Меккеля представляет собой остаток омфаломезентериального протока. Это может привести к перфорации кишечника, непроходимости и желудочно-кишечному кровотечению. В то время как внутренняя грыжа, вызванная дивертикулом Меккеля, встречается редко.
Это может привести к перфорации кишечника, непроходимости и желудочно-кишечному кровотечению. В то время как внутренняя грыжа, вызванная дивертикулом Меккеля, встречается редко.
Описание случая
Мы сообщаем о случае 45-летней пациентки с кишечной непроходимостью, у которой при лапаротомии был обнаружен дивертикул Меккеля с внутренней грыжей, вызвавшей гангрену кишечника. Выполнена сегментарная резекция кишечника, после которой пациент выздоровел без осложнений.
Выводы
У пациентов с острой кишечной непроходимостью без предшествующих абдоминальных операций следует заподозрить дивертикул Меккеля и его осложнения.
Отчеты экспертной оценки
История вопроса
Внутренняя грыжа относится к смещению внутренних органов брюшной полости из их исходного положения через нормальный или аномальный канал или трещину в брюшной полости в аномальную полость. Внутренняя грыжа является одной из редких причин острого живота. Они часто являются вторичными по отношению к абдоминальным спайкам или ятрогенным дефектам брыжейки, вызванным предыдущей абдоминальной операцией. У небольшого числа пациентов без предшествующей абдоминальной хирургии могут развиться внутренние грыжи, такие как парадуоденальная грыжа, грыжа через отверстие Уинслоу. Однако крайне редко дивертикул Меккеля вызывает внутреннюю грыжу, ведущую к гангрене кишечника. В статье описан случай внутренней грыжи с кишечной непроходимостью и гангреной, вызванной дивертикулом Меккеля.
Внутренняя грыжа является одной из редких причин острого живота. Они часто являются вторичными по отношению к абдоминальным спайкам или ятрогенным дефектам брыжейки, вызванным предыдущей абдоминальной операцией. У небольшого числа пациентов без предшествующей абдоминальной хирургии могут развиться внутренние грыжи, такие как парадуоденальная грыжа, грыжа через отверстие Уинслоу. Однако крайне редко дивертикул Меккеля вызывает внутреннюю грыжу, ведущую к гангрене кишечника. В статье описан случай внутренней грыжи с кишечной непроходимостью и гангреной, вызванной дивертикулом Меккеля.
Описание клинического случая
Больная 45-ти лет обратилась с жалобами на боли в животе, сопровождающиеся тошнотой и рвотой в течение 1 дня. Индекс массы тела (ИМТ) пациентки составил 22,86 кг/м 2 . У нее не было предшествующих медицинских или хирургических заболеваний. При поступлении пульс 101 уд/мин, артериальное давление 95/65 мм рт.ст., температура тела 38,4 °С. При физикальном обследовании было выявлено вздутие живота, болезненность в области пупка и болезненность рикошета. Предоперационные лабораторные исследования показали количество лейкоцитов 15,54 × 109.0274 9 /л (нормальный диапазон 3,5 × 10 9 /л -9,5 × 10 9 /л). С-реактивный белок был 24,07 мг/л (нормальный диапазон 0-3 мг/л). Компьютерная томография с контрастным усилением выявила очаговое расширение и утолщение петли тонкой кишки с окружающими жировыми тяжами, что повышает вероятность кишечной непроходимости из-за внутренней грыжи (рис. 1). Предварительно поставлен диагноз странгуляционная кишечная непроходимость. После первичной реанимации больному выполнена диагностическая лапаротомия.
Предоперационные лабораторные исследования показали количество лейкоцитов 15,54 × 109.0274 9 /л (нормальный диапазон 3,5 × 10 9 /л -9,5 × 10 9 /л). С-реактивный белок был 24,07 мг/л (нормальный диапазон 0-3 мг/л). Компьютерная томография с контрастным усилением выявила очаговое расширение и утолщение петли тонкой кишки с окружающими жировыми тяжами, что повышает вероятность кишечной непроходимости из-за внутренней грыжи (рис. 1). Предварительно поставлен диагноз странгуляционная кишечная непроходимость. После первичной реанимации больному выполнена диагностическая лапаротомия.
Компьютерная томография, показывающая утолщенную, расширенную петлю тонкой кишки (красная стрелка) с окружающими тяжами, образованными дивертикулом Меккеля (желтая стрелка)
Изображение в полный размер был обнаружен в метре от илеоцекального перехода. Верхушка дивертикула была плотно сращена с прилежащей брыжейкой, образуя узкое кольцо. Видно, что часть тонкой кишки высверливается в узкое кольцо, образованное дивертикулом и брыжейкой, вызывая гангрену грыжи тонкой кишки (рис. 2). Выполнены адгезиолизис и резекция дивертикула Меккеля с гангренозной кишкой с анастомозом. Послеоперационный период протекал без осложнений. Больная выписана из стационара на пятые сутки после операции. При послеоперационном наблюдении через 3 месяца у пациента отсутствуют симптомы, восстановилась нормальная активность и диета.
Видно, что часть тонкой кишки высверливается в узкое кольцо, образованное дивертикулом и брыжейкой, вызывая гангрену грыжи тонкой кишки (рис. 2). Выполнены адгезиолизис и резекция дивертикула Меккеля с гангренозной кишкой с анастомозом. Послеоперационный период протекал без осложнений. Больная выписана из стационара на пятые сутки после операции. При послеоперационном наблюдении через 3 месяца у пациента отсутствуют симптомы, восстановилась нормальная активность и диета.
Интраоперационные фотографии, на которых верхушка дивертикула Меккеля длиной 5 см сращена с прилегающей брыжейкой тонкой кишки ( a ). Часть прилежащей кишки высверливают в узкое кольцо, образованное дивертикулом и брыжейкой. После рассечения спаек в грыже кишки обнаруживают ишемический некроз ( b )
Обсуждение и выводы
Внутренние грыжи составляют до 6% больных с кишечной непроходимостью [1, 2]. Осложнения из-за внутренних грыж часто требуют неотложной абдоминальной хирургии, которая связана со значительными осложнениями и смертностью. Наиболее частые проявления включают постоянные прогрессирующие спастические боли в животе, тошноту, рвоту и вздутие живота. Однако при внутренних грыжах ранние признаки болезненности живота минимальны по сравнению с тяжестью симптомов. К тому времени, когда у больного развиваются явные признаки перитонита, такие как рикошетная болезненность и ригидность, у большинства из них имеется гангрена кишечника и перфорация кишечника. Поэтому ранняя диагностика является ключом к лечению внутрибрюшных внутренних грыж.
Наиболее частые проявления включают постоянные прогрессирующие спастические боли в животе, тошноту, рвоту и вздутие живота. Однако при внутренних грыжах ранние признаки болезненности живота минимальны по сравнению с тяжестью симптомов. К тому времени, когда у больного развиваются явные признаки перитонита, такие как рикошетная болезненность и ригидность, у большинства из них имеется гангрена кишечника и перфорация кишечника. Поэтому ранняя диагностика является ключом к лечению внутрибрюшных внутренних грыж.
Большинство внутренних грыж возникают вторично после абдоминальной хирургии, а первичные внутренние грыжи встречаются относительно редко. Основными причинами внутренних первичных грыж являются парадуоденальные грыжи, дивертикул Меккеля, хронический аппендицит, запирательная грыжа, дефекты брыжейки, сигмовидный мешок крипты, сальник и мезентериальные спайки. В первом случае спайки между дивертикулом Меккеля и брыжейкой привели к развитию узкого кольца, преципитирующего внутреннюю грыжу.
Дивертикул Меккеля — наиболее частая мальформация пищеварительного тракта. На пятой-седьмой неделях эмбрионального развития желточный проток дегенерирует и становится атретичным. Любая аномалия при этом процессе может привести к развитию пупочного кишечного свища, пупочного синуса, кисты желточного протока или дивертикула Меккеля. Дивертикул Меккеля встречается примерно у 2–3% населения с одинаковой частотой у мужчин и женщин [3, 4]. Обычно его обнаруживают в тонком кишечнике на расстоянии 30–150 см от илеоцекального отдела. В большинстве случаев дивертикул Меккеля не вызывает выраженной гастроинтестинальной симптоматики, однако примерно у 4% пациентов с этой мальформацией ЖКТ развиваются осложнения, включающие желудочно-кишечное кровотечение, дивертикулит, перфорацию и кишечную непроходимость [3, 5, 6]. В некоторых редких случаях дивертикул Меккеля может ущемляться в паховый канал или бедренную грыжу или другое слабое место брюшной полости, что также называют грыжей Литтре [7, 8].
Существует несколько причин развития кишечной непроходимости из-за дивертикула Меккеля. Во-первых, повторное воспаление может привести к образованию спаек между дивертикулом и брюшной стенкой или брыжейкой, что может вызвать спаечную непроходимость. Во-вторых, остаток омфаломезентериального протока в виде спайки может сохраняться, соединяя дивертикул Меккеля с пупком. Эта соединительная полоса может вызвать заворот кишечника, ведущий к непроходимости. В-третьих, дивертикул Меккеля может выступать ведущей точкой развития инвагинации и кишечной непроходимости. В-четвертых, дивертикул может действовать как очаг образования безоара, который может вызвать кишечную непроходимость. Возникновение внутренней грыжи и гангрены кишечника из-за дивертикула Меккеля встречается редко [9]., 10]. Поэтому у пациентов молодого и среднего возраста без предшествующих абдоминальных операций при возникновении острой кишечной непроходимости в дифференциальный диагноз следует включать внутреннюю грыжу и дивертикул Меккеля. Большое значение для лечения имеет ранняя предоперационная диагностика.
Большое значение для лечения имеет ранняя предоперационная диагностика.
Предоперационная диагностика дивертикула Меккеля обычно затруднена. В большинстве случаев его обнаруживают во время хирургического вмешательства. У некоторых пациентов с неполной кишечной непроходимостью в постановке диагноза может помочь исследование с водорастворимым пероральным контрастом. Однако для пациентов с полной обструкцией КТ брюшной полости имеет большое значение для окончательного диагноза, как это видно в данном случае.
Хирургическое иссечение является методом выбора при дивертикуле Меккеля. Хирургическое вмешательство может быть выполнено лапароскопически или путем лапаротомии. В зависимости от интраоперационных данных требуется дивертикулэктомия с резекцией или без резекции части прилежащего сегмента кишки. У пациентов, перенесших абдоминальную операцию со случайной находкой дивертикула Меккеля, мы предлагаем профилактическую резекцию дивертикула, если он длинный, имеет узкое основание, спаян с прилежащей брюшной стенкой или брыжейкой. Но данных о профилактической резекции дивертикула Меккеля нет.
Но данных о профилактической резекции дивертикула Меккеля нет.
В заключение, у пациентов с острой кишечной непроходимостью без предшествующей абдоминальной хирургии следует заподозрить дивертикул Меккеля и его осложнения. КТ брюшной полости имеет большое значение для этиологической диагностики и лечения кишечной непроходимости. Поскольку дивертикул Меккеля встречается редко, клиническая дооперационная диагностика очень сложна. Как только возникает какое-либо осложнение, это в основном приводит к неотложной хирургической помощи.
Наличие данных и материалов
Не применимо.
Сокращения
- ИМТ:
Индекс массы тела
- КТ:
Компьютерная томография
Ссылки
Гахремани Г.Г. Внутренние грыжи живота. Surg Clin North Am.
 1984;64(2):393–406.
1984;64(2):393–406.КАС Статья Google ученый
Ньюсом Б. Врожденные и приобретенные внутренние грыжи: необычные причины тонкокишечной непроходимости. Am J Surg. 1986;152(3):279–85.
Нарджис Ю., Халадл Х., Агуррам А., Раббани К., Финек Б. Редкая внутренняя грыжа у взрослых: дивертикул Меккеля. Индийский Дж. Сург. 2014;76(1):5–7.
КАС Статья Google ученый
Пандов П.К., Модгил А., Пандов М., Чандрашекхар, Шарда Д., Шарда В.К. Меккелев дивертикул брыжейки вместе с его тяжем образует грыжевой мешок: редкий случай внутренней грыжи. Представитель Int J Surg, 2015 г. https://doi.org/10.1016/j.ijscr.2015.03.005.
Аггарвал Б.К., Раджан С., Аггарвал А., Готи Р., Шарма Р., Тандон В. КТ диагностика дивертикула Меккеля при параколической внутренней грыже.
 Визуализация брюшной полости. 2005;30(1):56–9.
Визуализация брюшной полости. 2005;30(1):56–9.КАС Статья Google ученый
Maia DS, Ferreirajunior M, Viegas RG, et al. Непроходимость кишечника при дивертикуле Меккеля. 2013.
Google ученый
Акбулут С., Ягмур Ю., Бабур М. Сосуществование абдоминального кокона, перфорации кишечника и ущемленного дивертикула Меккеля в паховой грыже: неприятное состояние. Мир J Gastrointest Surg. 2014;6(3):51.
Артикул Google ученый
Ягмур Ю., Акбулут С., Джан М.А. Перфорация желудочно-кишечного тракта из-за ущемленного дивертикула Меккеля в правом бедренном канале. Мировые дела J Clin. 2014;2(6):232–4.
Артикул Google ученый
Хокинс Х.Б., Славин Д.Д., Левин Р., Спенсер Р.
 П. Дивертикул Меккеля — Внутренние грыжи и спайки без желудочно-кишечного кровотечения — Результаты УЗИ и сцинтиграфии. Клин Нукл Мед. 1996;21(12):938.
П. Дивертикул Меккеля — Внутренние грыжи и спайки без желудочно-кишечного кровотечения — Результаты УЗИ и сцинтиграфии. Клин Нукл Мед. 1996;21(12):938.КАС Статья Google ученый
Мураками Р., Сугизаки К., Кобаяши Ю. и др. Странгуляция тонкой кишки из-за дивертикула Меккеля: данные КТ. Клин Имиджинг. 1999;23(3):181–3.
КАС Статья Google ученый
Ссылки на скачивание
Подтверждения
Подтверждений нет.
Финансирование
Финансирование не получено.
Информация о авторе
Авторы и принадлежности
Департамент желудочно -кишечной хирургии, Первая больница Университета Джилина, Чанчун, 130021, Jilin, China
Ян Чжан, Ючен Гу, Yuanlin Sun & Yuechao Authao
6464646464666666666666666666666666666666666666666666666666666666666666e
946666666666666 »
666666666666666666666666666666666666666666666».

- Ян Чжан
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Yuchen Guo
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Yuanlin Sun
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Yuechao Xu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
Ю.З. был одним из лечащих врачей этого пациента и написал эту статью. YCG был другим лечащим врачом этого пациента. Он помог отредактировать документ и собрал клиническую информацию о пациенте. YLS провела поиск соответствующих статей и участвовала в написании «Описания дела». YCX предоставил терапевтический график для пациента и помог пересмотреть документ. Все авторы прочитали и одобрили рукопись.

Автор, ответственный за переписку
Переписка с Юечао Сюй.
Декларация этики
Одобрение этики и согласие на участие
Одобрение этики получено от Комитета по этике Первой больницы Университета Цзилинь.
Согласие на публикацию
Письменное согласие на публикацию личных и клинических данных (включая данные) участника было получено от участника исследования.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения.
 Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.Перепечатки и разрешения
Об этой статье
Лапароскопическая коррекция внутренней трансмезоколической грыжи поперечной ободочной кишки
На этой странице
Аннотация Внутренние грыжи часто неправильно диагностируются из-за их редкости с последующей значительной заболеваемостью.
 Представление дела . 61-летний японец без операций в анамнезе был направлен по поводу перемежающейся боли в животе. КТ предположила наличие чрезободочной внутренней грыжи. Пациенту было проведено хирургическое вмешательство, и ему был поставлен диагноз: трансмезоколическая внутренняя грыжа. Выявлено внутреннее грыжевое выпячивание петли тонкой кишки через дефект поперечно-ободочной кишки без странгуляции тонкой кишки. Нам удалось завершить операцию лапароскопически. Послеоперационный период протекал без осложнений, пациентка выписана на 6-е сутки после операции9.0557 Обсуждение . Чресмезоколическая грыжа поперечно-ободочной кишки встречается очень редко. Чрезбрыжеечно-ободочные грыжи сигмовидной кишки составляют 60% всех других брыжеечно-ободочных грыж. Парадуоденальные грыжи трудно отличить от внутренних брыжеечно-ободочных поперечных грыж. Мы можем исключить парадуоденальные грыжи с помощью КТ. Заключение . Пациенту было проведено хирургическое вмешательство, и ему был поставлен диагноз: трансмезоколическая внутренняя грыжа.
Представление дела . 61-летний японец без операций в анамнезе был направлен по поводу перемежающейся боли в животе. КТ предположила наличие чрезободочной внутренней грыжи. Пациенту было проведено хирургическое вмешательство, и ему был поставлен диагноз: трансмезоколическая внутренняя грыжа. Выявлено внутреннее грыжевое выпячивание петли тонкой кишки через дефект поперечно-ободочной кишки без странгуляции тонкой кишки. Нам удалось завершить операцию лапароскопически. Послеоперационный период протекал без осложнений, пациентка выписана на 6-е сутки после операции9.0557 Обсуждение . Чресмезоколическая грыжа поперечно-ободочной кишки встречается очень редко. Чрезбрыжеечно-ободочные грыжи сигмовидной кишки составляют 60% всех других брыжеечно-ободочных грыж. Парадуоденальные грыжи трудно отличить от внутренних брыжеечно-ободочных поперечных грыж. Мы можем исключить парадуоденальные грыжи с помощью КТ. Заключение . Пациенту было проведено хирургическое вмешательство, и ему был поставлен диагноз: трансмезоколическая внутренняя грыжа. Мы сообщаем о случае трансмезоколической грыжи поперечно-ободочной кишки с кишечной непроходимостью, диагностированной до операции и по поводу которой была выполнена лапароскопическая операция.
Мы сообщаем о случае трансмезоколической грыжи поперечно-ободочной кишки с кишечной непроходимостью, диагностированной до операции и по поводу которой была выполнена лапароскопическая операция.1. Введение
Чрезмезоколическая грыжа — чрезвычайно редкий тип внутренней грыжи [1]. Зарегистрированная частота внутренних грыж колеблется от 0,6% до 5,8% всех тонкокишечных непроходимостей [2], а чресмезоколические грыжи составляют приблизительно от 5% до 10% всех внутренних грыж [3].
Чресмезоколическая грыжа поперечно-ободочной кишки встречается очень редко. Чрезбрыжеечно-ободочные грыжи сигмовидной кишки составляют 60% всех других брыжеечно-ободочных грыж [4].
Обычно грыжи развиваются в ранее существовавшем анатомическом отверстии, таком как отверстие Уинслоу [5]. Врожденные аномалии вследствие неправильной ротации кишечника, предшествующая травма, сосудистые или воспалительные заболевания и послеоперационные ятрогенные состояния являются факторами, предрасполагающими к возникновению внутренних грыж [6].

Внутренняя грыжа живота имеет неспецифическую и интермиттирующую клиническую картину; поэтому дооперационная диагностика проводится редко [7]. Его диагностика остается сложной даже после применения компьютерной томографии (КТ) [5, 6].
Мы сообщаем о случае трансмезоколической грыжи поперечно-ободочной кишки с кишечной непроходимостью, которая была диагностирована до операции и по поводу которой была выполнена лапароскопическая операция.
2. История болезни
61-летний японец поступил в нашу больницу с периодическими болями в животе. У него не было прошлой истории абдоминальной хирургии. Его жизненные показатели были стабильными. При осмотре живот мягкий, безболезненный. Лабораторные показатели при поступлении были в норме. Рентгенограмма брюшной полости показала уровни воздух-жидкость в верхнем квадранте без свободного воздуха под куполом диафрагмы (рис. 1). Расширенная КТ брюшной полости показала сгруппированные инкапсулированные и расширенные петли тонкой кишки преимущественно в средней части брюшной полости (рис.
 2 (а) и 2 (б)). Нижняя брыжеечная вена (НБВ) и восходящая левая ободочная артерия располагались позади петель тонкой кишки. При контрастном исследовании гастрографином с использованием эндоскопии с двойным баллоном у него была обнаружена неполная стриктура (рис. 3).
2 (а) и 2 (б)). Нижняя брыжеечная вена (НБВ) и восходящая левая ободочная артерия располагались позади петель тонкой кишки. При контрастном исследовании гастрографином с использованием эндоскопии с двойным баллоном у него была обнаружена неполная стриктура (рис. 3).Эти данные свидетельствуют о наличии внутренней грыжи, за исключением парадуоденальных грыж. Пациенту было проведено хирургическое вмешательство, и ему был поставлен диагноз: трансмезоколическая внутренняя грыжа.
Мы решили лечить обструкцию лапароскопическим доступом с четырьмя троакарами. Интраоперационно мы обнаружили внутреннюю грыжу петли тонкой кишки через дефект поперечной брыжейки кишки без ущемления тонкой кишки (рис. 4, а). Грыжа тонкой кишки может быть ослаблена и втянута обратно через грыжу (рис. 4(b)). Дефект был только в задней брыжеечной мембране. Передняя мембрана брыжейки сформировала грыжевой мешок (рис. 4, в). Дефект ушивали с использованием передней и задней брыжеечных мембран (рис. 4, г).
 Нам удалось завершить операцию лапароскопически.
Нам удалось завершить операцию лапароскопически.Послеоперационный период протекал без осложнений, пациент выписан на 6-й день после операции. При контрольном осмотре через 1 год клинических и рентгенологических признаков внутренней грыжи не наблюдалось.
3. Обсуждение
Внутренняя грыжа определяется как выпячивание внутренних органов через нормальное или аномальное отверстие в пределах брюшной полости [8]. Эти грыжи могут быть как врожденными, так и приобретенными. Грыжа может быть стойкой. Сообщается о нескольких случаях мезоколотической грыжи [9].]. У взрослых основными причинами внутренних грыж являются предшествующие операции на желудочно-кишечном тракте, травмы брюшной полости или внутрибрюшинные воспаления [5, 10, 11]. Наш случай внутренней грыжи был редким проявлением у взрослого человека без травм или предшествующих операций.
Трансмезоколическая грыжа трудно диагностируется до операции и часто требует резекции пораженной кишки [2, 5]. В то время как у некоторых пациентов с внутренними грыжами симптомы отсутствуют, у других проявляются неспецифические симптомы, такие как хроническая диспепсия, перемежающаяся коликообразная боль в животе и рвота.
 Редкая встречаемость внутренних грыж (5,8% всех тонкокишечных непроходимостей) [12] и отсутствие специфических клинических признаков затрудняют постановку клинического диагноза [9].]. Лабораторные данные часто неубедительны.
Редкая встречаемость внутренних грыж (5,8% всех тонкокишечных непроходимостей) [12] и отсутствие специфических клинических признаков затрудняют постановку клинического диагноза [9].]. Лабораторные данные часто неубедительны.Внутренние грыжи часто неправильно диагностируются из-за их редкости с последующей значительной заболеваемостью. Парадуоденальные грыжи трудно отличить от внутренних брыжеечно-ободочных поперечных грыж. Парадуоденальные грыжи берут начало в ямке Ландзерта, которая расположена непосредственно латеральнее четвертого сегмента двенадцатиперстной кишки и позади НБВ и восходящей левой толстокишечной артерии. Мы можем исключить парадуоденальные грыжи с помощью КТ. КТ является золотым стандартом диагностики внутренней грыжи живота. Результаты КТ могут включать смещение брыжеечного ствола в сторону грыжи, удлинение, группировку и набухание брыжеечных сосудов, аномальную инкапсуляцию кишечных петель в брюшной полости, стаз и отсутствие внутрипросветной прогрессии контраста, связанное с вздутием содержимого [10, 11].
 . Однако трансмезентериальная грыжа не всегда может быть точно диагностирована с помощью КТ. Рентгенография брюшной полости может предоставить информацию о вовлеченном сегменте кишечника и распространении кишечной непроходимости; желудочно-кишечная серия с контрастированием барием может показать расширенные петли тонкой кишки в верхнем квадранте, задержку контраста или точку непроходимости [5, 9].].
. Однако трансмезентериальная грыжа не всегда может быть точно диагностирована с помощью КТ. Рентгенография брюшной полости может предоставить информацию о вовлеченном сегменте кишечника и распространении кишечной непроходимости; желудочно-кишечная серия с контрастированием барием может показать расширенные петли тонкой кишки в верхнем квадранте, задержку контраста или точку непроходимости [5, 9].].Сообщалось о нескольких случаях лапароскопической пластики внутренней чресободочной грыжи [13]. Ожидается, что лапароскопическое восстановление уменьшит послеоперационную боль, заболеваемость и продолжительность пребывания в больнице. Кроме того, лапароскопический подход дает возможность как верификации диагноза, так и одновременного хирургического вмешательства в случаях, когда имеется подозрение на внутреннюю грыжу, но не может быть подтверждено предоперационными визуализирующими исследованиями. При срочном вмешательстве лапароскопический доступ затруднен из-за растяжения петли кишечника, что может уменьшить операционное пространство и затруднить хирургические движения с большим риском поражения [14].
 В нашем отделении лапароскопия показана при отсутствии признаков некроза кишечника или дилатации ущемленных петель кишечника.
В нашем отделении лапароскопия показана при отсутствии признаков некроза кишечника или дилатации ущемленных петель кишечника.4. Заключение
Внутренняя чрезобрыжечная грыжа является редкой кишечной непроходимостью, которую следует рассматривать в случаях рецидивирующих болей в животе и непроходимости без каких-либо хирургических вмешательств в анамнезе, наружных грыж или воспалительных заболеваний. Как и в нашем случае, ранняя диагностика может уменьшить такие осложнения, как обструкция, некроз и перфорация. Хирургическое вмешательство является методом выбора, особенно в бессимптомных случаях, потому что оно уменьшает количество срочных операций и осложнений, связанных с грыжей. Лапароскопический подход, хотя его и труднее выполнять в качестве неотложной процедуры, рассматривается в таких случаях, как наш, потому что он может снизить заболеваемость, послеоперационную боль и продолжительность пребывания в больнице.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.

Ссылки
T. Kuga, S. Taniguchi, T. Inoue, N. Zempo и K. Esato, «Возникновение ущемленной кишечной непроходимости из-за травматической трансмезентериальной грыжи: отчет о случае», Хирургия Сегодня , том. 30, нет. 6, стр. 548–550, 2000.
Посмотреть по адресу:
Сайт издателя | Академия Google
Б. Д. Ньюсом и Дж. С. Кукора, «Врожденные и приобретенные внутренние грыжи: необычные причины тонкокишечной непроходимости», Американский журнал хирургии , том. 152, нет. 3, стр. 279–285, 1986.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. A. Meyers, C. Charnsangavej, and M. Oliphant, Meyers’ Dynamic Radiology of the Abdomen Normal and Pathological Anatomy , Springer, New York, NY, USA, 6th edition, 2011.
Э. Сунами, С. Судзуки и Т.
 Мишина, «Случай трансмезоколонической грыжи в брыжейке поперечной ободочной кишки», Японский журнал гастроэнтерологической хирургии , том. 37, нет. 8, стр. 1491–1496, 2004.
Мишина, «Случай трансмезоколонической грыжи в брыжейке поперечной ободочной кишки», Японский журнал гастроэнтерологической хирургии , том. 37, нет. 8, стр. 1491–1496, 2004.Посмотреть по адресу:
Сайт издателя | Google Scholar
B. Crispín-Trebejo, M.C. Robles-Cuadros, E. Orendo-Velásquez и FP Andrade, «Внутренняя брюшная грыжа: кишечная непроходимость из-за трансбрыжеечной грыжи, содержащей поперечную кишку», International Journal of Surgery Case Reports , vol. 5, нет. 7, стр. 396–398, 2014.
Посмотреть по адресу:
Сайт издателя | Google Scholar
П. М. Гараменди и М. Д. Хименес, «Muerte súbita e inesperada de un niño por hernia interna transmesocólica del intestino delgado», Cuadernos de Medicina Forense , vol. 56, стр. 147–153, 2009.
Просмотр по адресу:
Google Scholar
Д.
 Гуллино, О. Джордано и Э. Гуллино, «Внутренняя грыжа живота. По поводу 14 случаев» Journal de Chirurgie , vol. 130, нет. 4, pp. 179–195, 1993.
Гуллино, О. Джордано и Э. Гуллино, «Внутренняя грыжа живота. По поводу 14 случаев» Journal de Chirurgie , vol. 130, нет. 4, pp. 179–195, 1993.Просмотр по адресу:
Google Scholar
С. Утияма, Н. Имамура, Х. Хидака и др., «Необычный вариант левой парадуоденальной грыжи, диагностированный и леченный с помощью лапароскопической хирургии: отчет о случае», Surgery Today , vol. 39, нет. 6, стр. 533–535, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
S. Frediani, M. Almberger, R. Iaconelli, G. Avventurieri и F. Manganaro, «Необычный случай врожденной брыжеечно-ободочной грыжи», Грыжа , том. 14, нет. 1, стр. 105–107, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
D.
 Mathieu, A. Luciani и Germand Group, «Внутренние брюшные грыжи», American Journal of Roentgenology , vol. 183, нет. 2, стр. 397–404, 2004 г.
Mathieu, A. Luciani и Germand Group, «Внутренние брюшные грыжи», American Journal of Roentgenology , vol. 183, нет. 2, стр. 397–404, 2004 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
Зиссин Р., Герц М., Гайер Г., Паран Х., Осадчий А. Врожденная внутренняя грыжа как причина тонкокишечной непроходимости: данные КТ у 11 взрослых пациентов, Британский журнал радиологии , том. 78, нет. 933, стр. 796–802, 2005.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Л. К. Мартин, Э. М. Меркл и В. М. Томпсон, «Обзор внутренних грыж: рентгенологические и клинические данные», , Американский журнал рентгенологии, , том. 186, нет. 3, стр. 703–717, 2006 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж.
 Джимми, С. В. Вани, В. В. Шетти и Р. В. Патанкар, «Лапароскопическое лечение тонкокишечной непроходимости, вызванной сигмовидной брыжеечной грыжей», Журнал хирургии минимального доступа , том. 7, нет. 4, стр. 236–238, 2011.
Джимми, С. В. Вани, В. В. Шетти и Р. В. Патанкар, «Лапароскопическое лечение тонкокишечной непроходимости, вызванной сигмовидной брыжеечной грыжей», Журнал хирургии минимального доступа , том. 7, нет. 4, стр. 236–238, 2011.Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Ассенца, Д. Росси, Г. Росси и др., «Лапароскопическое лечение левой парадуоденальной грыжи. Отчет о болезни и обзор литературы», Giornale di Chirurgia , vol. 35, нет. 7–8, стр. 185–189, 2014.
Посмотреть по адресу:
Google Scholar
Copyright
Copyright © 2015 Tomokazu Kishiki et al. Эта статья находится в открытом доступе и распространяется в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.

Тонкокишечная непроходимость вследствие внутренней грыжи через сигмовидный сальник | Журнал хирургических историй болезни
Журнальная статья
Юджин Ван,
Юджин Ван
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Эшли Хамфрис,
Эшли Хамфрис
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Лора С. Джонсон
Лаура С Джонсон
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Journal of Surgical Case Reports , Volume 2019, Issue 1, January 2019, rjy342, https://doi.
 org/10.1093/jscr/rjy342
org/10.1093/jscr/rjy342Опубликовано:
08 января 20194 История статьи
Получено:
21 ноября 2018 г.
Принято:
04 декабря 2018 г.
Опубликовано:
08 января 2019 г.
Фильтр поиска панели навигации Journal of Surgical Case ReportsЭтот выпускКолоректальная хирургияХирургияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации Journal of Surgical Case ReportsЭтот выпускКолоректальная хирургияХирургияКнигиЖурналыOxford Academic Термин поиска на микросайте
Advanced Search
Abstract
Внутренняя грыжа является редкой причиной тонкокишечной непроходимости; еще более редким является тот, который возникает через дефект сигмовидного сальника.
 Ранее сообщалось только о двух случаях этой этиологии, но в обоих не было преимуществ визуализации с высоким разрешением. Мы сообщаем о первом цветном изображении этой патологии, а также о первой видеозаписи вправления внутренней грыжи. Хотя это редкий случай, это важный диагноз, который следует учитывать при дифференциальной диагностике у пациентов с тонкокишечной непроходимостью, без предшествующих абдоминальных операций или клинических признаков экстраабдоминальных грыж.
Ранее сообщалось только о двух случаях этой этиологии, но в обоих не было преимуществ визуализации с высоким разрешением. Мы сообщаем о первом цветном изображении этой патологии, а также о первой видеозаписи вправления внутренней грыжи. Хотя это редкий случай, это важный диагноз, который следует учитывать при дифференциальной диагностике у пациентов с тонкокишечной непроходимостью, без предшествующих абдоминальных операций или клинических признаков экстраабдоминальных грыж.ВВЕДЕНИЕ
Тонкокишечная непроходимость по этиологии подразделяется на внешнюю (спайки, грыжи, заворот), внутреннюю (злокачественные новообразования, стриктуры) и внутрипросветную (инвагинация кишечника, желчнокаменная непроходимость, безоары). Внешняя тонкокишечная непроходимость является наиболее распространенной, и в этой категории на спаечную болезнь приходится 74% случаев [1]. Грыжи являются второй наиболее распространенной внешней причиной тонкокишечной непроходимости, и грыжи можно разделить на экстраабдоминальные грыжи (наиболее распространены вентральные и паховые грыжи) и внутренние грыжи, встречающиеся редко.
 Внутренние грыжи подразделяются на семь основных типов: парадуоденальные (53%), перицекальные (13%), отверстия Уинслоу (8%), чресмезентериальные (8%), брыжейки сигмовидной кишки (6%), тазовые/надпузырные (6%). и трансаментальные (4%) [2–4]. Остальные 2% внутренних грыж не классифицируются. Мы сообщаем о редком случае тонкокишечной непроходимости из-за внутренней грыжи через сальниковый дефект сигмовидной кишки, который принадлежит к этой последней группе.
Внутренние грыжи подразделяются на семь основных типов: парадуоденальные (53%), перицекальные (13%), отверстия Уинслоу (8%), чресмезентериальные (8%), брыжейки сигмовидной кишки (6%), тазовые/надпузырные (6%). и трансаментальные (4%) [2–4]. Остальные 2% внутренних грыж не классифицируются. Мы сообщаем о редком случае тонкокишечной непроходимости из-за внутренней грыжи через сальниковый дефект сигмовидной кишки, который принадлежит к этой последней группе.Клинический случай
40-летняя женщина поступила в отделение неотложной помощи с жалобами на боли в животе в течение 4 дней. Три дня назад ее видели в больнице за пределами больницы, и ей поставили диагноз желчная колика. Ее боль была постоянной и сопровождалась тошнотой и рвотой. В анамнезе было кесарево сечение, других операций на брюшной полости не было. Жизненно важные показатели были в пределах нормы: лихорадка 36,9°C, частота сердечных сокращений 71 удар/мин, артериальное давление 143/62 мм рт.
 ст., частота дыхания 18 вдохов/мин, сатурация кислорода 9.7% на комнатный воздух. При осмотре брюшной полости она была вздута, болезненна, демонстрировала произвольную защиту и была положительной на перитонит. Лабораторные показатели были значительными: количество лейкоцитов 16,1 К/мкл, нейтрофилов 80,2%, гемоглобина 14,9 г/дл, гематокрита 45,4%, тромбоцитов 349 К/мкл и молочной кислоты 0,9 мЭкв/л; ее химия была ничем не примечательна. Компьютерная томография (КТ) брюшной полости и таза, проведенная до консультации хирурга, показала, что проксимальные две трети тонкой кишки расширены до 4 см, с резкой точкой перехода в левой средней части живота и коллапсом тонкой кишки. петли кишечника возле слепой кишки. Толстая кишка в основном спалась. Несколько растянутых петель выпячивались в околопупочную грыжу шириной 6 см и не являлись причиной непроходимости (рис. 1–3).
ст., частота дыхания 18 вдохов/мин, сатурация кислорода 9.7% на комнатный воздух. При осмотре брюшной полости она была вздута, болезненна, демонстрировала произвольную защиту и была положительной на перитонит. Лабораторные показатели были значительными: количество лейкоцитов 16,1 К/мкл, нейтрофилов 80,2%, гемоглобина 14,9 г/дл, гематокрита 45,4%, тромбоцитов 349 К/мкл и молочной кислоты 0,9 мЭкв/л; ее химия была ничем не примечательна. Компьютерная томография (КТ) брюшной полости и таза, проведенная до консультации хирурга, показала, что проксимальные две трети тонкой кишки расширены до 4 см, с резкой точкой перехода в левой средней части живота и коллапсом тонкой кишки. петли кишечника возле слепой кишки. Толстая кишка в основном спалась. Несколько растянутых петель выпячивались в околопупочную грыжу шириной 6 см и не являлись причиной непроходимости (рис. 1–3).Рисунок 1:
Открыть в новой вкладкеСкачать слайд
Корональная проекция: стрелка указывает на точку перехода гантели, где проксимальный конец закрытой петли тонкой кишки выходит через отверстие в сигмовидном эпиплоике.

Рисунок 2:
Открыть в новой вкладкеСкачать слайд
Корональная проекция: стрелка указывает на точку резкого перехода, где дистальный конец тонкой кишки с замкнутой петлей выпячивается через отверстие в эпиплоике сигмовидной кишки, демонстрируя дистальный коллапс тонкой кишки.
Рисунок 3:
Открыть в новой вкладкеСкачать слайд
Аксиальный вид: ( A ) и ( B ) стрелки указывают на расширенную тонкую кишку из-за непроходимости замкнутой петли. ( C ) и ( D ) стрелки указывают на точку перехода, где тонкая кишка коллабируется дистально.
С этими выводами мы обсудили с пациенткой оперативное вмешательство по поводу ее боли, на что она согласилась. Через срединный разрез мы выпотрошили расширенную тонкую кишку и обнаружили сегмент тонкой кишки длиной 40 см, выпячивающийся через 2-сантиметровый дефект сигмовидной кишки (рис. 4 и 5). Мы низвели тонкую кишку и увидели две гиперемированные метки, соответствующие точкам ущемления по ходу кишки.
 В проксимальной точке ущемления выявлено гантелевидное расширение тонкой кишки. Дистальная точка ущемления декомпрессировала тонкую кишку дистально и расширила тонкую кишку в области замкнутой петли. Замкнутая петля тонкой кишки изначально была темной и перегруженной, но после ее уменьшения сразу же продемонстрировала здоровую реперфузию. Поскольку операция была жизнеспособной, резекция тонкой кишки не выполнялась. Мы использовали два зажима Келли и шелковые нити 2-0, чтобы перевязать и разделить дефект эпиплоака сигмовидной кишки (рис. 6). Других точек непроходимости по ходу тонкой кишки не было, брюшная полость была ушита, в процессе ушивая пупочную грыжу. Пациентка осмотрена через 1 месяц после операции и чувствует себя хорошо.
В проксимальной точке ущемления выявлено гантелевидное расширение тонкой кишки. Дистальная точка ущемления декомпрессировала тонкую кишку дистально и расширила тонкую кишку в области замкнутой петли. Замкнутая петля тонкой кишки изначально была темной и перегруженной, но после ее уменьшения сразу же продемонстрировала здоровую реперфузию. Поскольку операция была жизнеспособной, резекция тонкой кишки не выполнялась. Мы использовали два зажима Келли и шелковые нити 2-0, чтобы перевязать и разделить дефект эпиплоака сигмовидной кишки (рис. 6). Других точек непроходимости по ходу тонкой кишки не было, брюшная полость была ушита, в процессе ушивая пупочную грыжу. Пациентка осмотрена через 1 месяц после операции и чувствует себя хорошо.Рисунок 4:
Открыть в новой вкладкеСкачать слайд
Интраоперационное фото с размещением указательного пальца в отверстии сигмовидного сальника, месте, через которое проходит тонкая кишка.
Рисунок 5:
Открыть в новой вкладкеСкачать слайд
Интраоперационное фото, второй вид, с размещением указательного пальца в отверстии сигмовидного сальника, демонстрирует замкнутую петлю тонкой кишки.

Рисунок 6:
Открыть в новой вкладкеСкачать слайд
Интраоперационное фото, вправление внутренней грыжи после операции. Дефект сигмовидного сальника составляет около 2 см в диаметре.
ОБСУЖДЕНИЕ
Первый случай тонкокишечной непроходимости из-за внутренней грыжи через сальник толстой кишки был описан Kringsman et al. в 1997 г. [5], у пациента с симптомами обструкции без хирургического анамнеза, лейкоцитозом и рентгенограммой брюшной полости, указывающей на обструкцию. У пациента было обнаружено ущемление тощей кишки длиной 30 см, что потребовало резекции тонкой кишки. Второй случай, описанный Лю и др. в 2004 г., также описал пациента с обструктивными симптомами при отсутствии хирургического анамнеза [1]. Как и в предыдущем случае, у пациента был лейкоцитоз и гладкая пленка, свидетельствующая об обструкции. Пациентку первоначально лечили консервативно, но в конечном итоге потребовалась лапаротомия, во время которой было обнаружено 20 см дистального отдела подвздошной кишки без гангренозных изменений.
 Таким образом, иссекается только сальниковое жировое отверстие.
Таким образом, иссекается только сальниковое жировое отверстие.У нашего пациента снова появились симптомы обструкции и лейкоцитоз; однако, в отличие от ранее зарегистрированных случаев, у нашего пациента была предшествующая операция на брюшной полости (кесарево сечение). После выявления перитонита при осмотре и осмотра тонкокишечной непроходимости в форме гантели на КТ мы немедленно взяли пациента на лапаротомию. Интересно, что у нее не было полного некроза кишечника, несмотря на наличие перитонита при осмотре; тем не менее, во время операции было ясно, что ее угроза кишечнику прогрессировала бы до полной странгуляции и некроза кишечника без неотложного вмешательства. 9[6] . В случаях, когда решение о хирургическом вмешательстве неоднозначно, важно провести полную дифференциальную диагностику от общих причин, таких как спайки и экстраабдоминальные грыжи, до менее распространенных причин, таких как желчнокаменная непроходимость кишечника и внутренние грыжи. В то время как перитонит нашего пациента при осмотре был серьезной причиной для срочной лапаротомии, не было никаких интраоперационных признаков раздражения брюшины, таких как сок, желчь или некроз толстой кишки.
 Хотя у нас были подтверждающие данные о лейкоцитозе и о непроходимости кишечника в форме гантели на КТ, вполне возможно, что она могла представить без результатов физического осмотра, что могло бы привести к раннему консервативному лечению, а не к хирургическому вмешательству. В то время как в большинстве случаев спаечная тонкокишечная непроходимость лечится консервативно, особое внимание следует уделить оперативному лечению у пациентов с симптомами обструкции, но без хирургического анамнеза или экстраабдоминальных грыж, поскольку тонкокишечная непроходимость замкнутого цикла из-за внутренних грыж может быстро прогрессировать от ущемления до странгуляции и некроз толстой кишки на всю толщину.
Хотя у нас были подтверждающие данные о лейкоцитозе и о непроходимости кишечника в форме гантели на КТ, вполне возможно, что она могла представить без результатов физического осмотра, что могло бы привести к раннему консервативному лечению, а не к хирургическому вмешательству. В то время как в большинстве случаев спаечная тонкокишечная непроходимость лечится консервативно, особое внимание следует уделить оперативному лечению у пациентов с симптомами обструкции, но без хирургического анамнеза или экстраабдоминальных грыж, поскольку тонкокишечная непроходимость замкнутого цикла из-за внутренних грыж может быстро прогрессировать от ущемления до странгуляции и некроз толстой кишки на всю толщину.ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Авторы заявляют об отсутствии конфликта интересов. Это исследование не получило какого-либо специального гранта от финансирующих агентств в государственном, коммерческом или некоммерческом секторах.
 Мнения, выраженные в этой статье, принадлежат только авторам, а не Национальному военно-медицинскому центру Уолтера Рида.
Мнения, выраженные в этой статье, принадлежат только авторам, а не Национальному военно-медицинскому центру Уолтера Рида.ЗАЯВЛЕНИЕ ОБ ЭТИЧЕСКОМ УТВЕРЖДЕНИИ
Для этого типа ретроспективного отчета о болезни; формальное согласие не требуется.
ЗАЯВЛЕНИЕ О ИНФОРМИРОВАННОМ СОГЛАСИИ
Фотографии и видео из этой статьи принадлежат авторам, и мы даем журналу разрешение на использование в публикации о мероприятии.
АВТОРСТВО
ССЫЛКИ
1
Лю
CH
,
Ван
SY33 9.
Грыжа подвздошной кишки в сигмовидную кишку, сальниковое жировое отверстие, экстрасигмовидная грыжа
.
Тех Колопроктол
2004
;
8
:
106
–
8
.

2
Ньюсом
BD
,
Кукора
JS
.
Врожденные и приобретенные внутренние грыжи: необычные причины тонкокишечной непроходимости
.
Am J Surg
1986
;
152
:
279
–
85
.
3
Блачар
А
,
Федерле
МП
.
Внутренняя грыжа: все более частая причина тонкокишечной непроходимости
.
Семин УЗИ КТ МР
2002
;
23
:
174
–
83
.

4
Салар
O
,
Эль-Шаркави
AM
,
Сингх
0484 ,
Говорите
Вт
.
Внутренние грыжи: краткий обзор
.
Грыжа
2013
;
17
:
373
–
7
.
5
Крийгсман
B
,
Солтер
MC
.
Внутренняя грыжа через сальник толстой кишки
.
Хирургия
1997
;
122
:
643
.

6
O’Leary
EA
,
Desale
SY
,
Yi
WS
,
Fujita
KA
,
Hynes
CF
,
Чандра
SK
и др.
Непроходимость тонкого кишечника на закате солнца: может ли простая оценка риска сказать нам, когда консервативное лечение нецелесообразно?
Am Surg
2014
;
80
:
572
–
9
.
Опубликовано Oxford University Press и JSCR Publishing Ltd. Все права защищены. © The Author(s) 2019.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.
 org/licenses/by-nc/4.0/), которая разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]
org/licenses/by-nc/4.0/), которая разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]Опубликовано Oxford University Press и JSCR Publishing Ltd. Все права защищены. © Автор(ы), 2019.
Тема
Колоректальная хирургия
Раздел выдачи:
История болезни
Скачать все слайды
Реклама
Цитаты
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Оповещение о текущей проблеме
Оповещение о теме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылки на статьи по телефону
Последний
Самые читаемые
Самые цитируемые
Редкий случай пищеводно-перикардиального свища на фоне туберкулеза легких
История болезни: инвазивная протоковая карцинома при мозаичном синдроме Ли-Фраумени
Аденокарцинома желудка в исключенном желудке через 18 лет после бариатрической операции: клинический случай
Может ли роботизированный подход расширить показания к повторной операции при рецидивирующих пНЭО при множественной нейроэндокринной неоплазии 1 типа?
Случай инфаркта головного мозга на фоне апластической или веткообразной средней мозговой артерии после операции по поводу рака легкого
Реклама
Парадуоденальная грыжа у 33-летнего мужчины с болью в животе
Реферат
История вопроса
33-летний мужчина поступил с тонкокишечной непроходимостью вследствие ранее не диагностированной врожденной левой парадуоденальной грыжи.

Резюме
Наш пациент в возрасте 33 лет поступил в отделение неотложной помощи с жалобами на боль в животе, тошноту и рвоту в течение трех дней. Его доставили в операционную для проведения диагностической лапароскопии, преобразованной в открытую пластику левой парадуоденальной грыжи. Пациент хорошо перенес процедуру и был выписан на шестой день после операции.
Заключение
Парадуоденальные грыжи являются редким врожденным заболеванием, которое может привести к тяжелым желудочно-кишечным последствиям, если его не диагностировать и не лечить. Хотя это случается редко, клиницисты должны сохранять высокую степень настороженности при оценке неспецифических абдоминальных жалоб, указывающих на непроходимость тонкой кишки, без явной предрасположенности к спайкам или злокачественным новообразованиям, чтобы обеспечить наилучшие результаты для пациентов.
Ключевые слова
Парадуоденальная грыжа, внутренняя грыжа, врожденная, тонкокишечная непроходимость
Описание случая
Врожденные парадуоденальные грыжи представляют собой редкую аномалию, возникающую из-за неправильного вращения средней кишки через нормальное или аномальное отверстие в брыжейке толстой кишки1.
 Внутренние грыжи (выпячивания внутренних органов через отверстие в брюшной или брыжеечной складке) составляют от 0,2 до 0,9% всех случаев кишечной непроходимости. Из них 30-53% составляют врожденные парадуоденальные грыжи2 (исключая бариатрических пациентов, которые ранее перенесли желудочное шунтирование по Ру, у которых внутренняя грыжа является признанным поздним осложнением). Мы сообщаем здесь о диагностике и хирургической коррекции парадуоденальной грыжи после обращения пациента с острыми хроническими абдоминальными жалобами.
Внутренние грыжи (выпячивания внутренних органов через отверстие в брюшной или брыжеечной складке) составляют от 0,2 до 0,9% всех случаев кишечной непроходимости. Из них 30-53% составляют врожденные парадуоденальные грыжи2 (исключая бариатрических пациентов, которые ранее перенесли желудочное шунтирование по Ру, у которых внутренняя грыжа является признанным поздним осложнением). Мы сообщаем здесь о диагностике и хирургической коррекции парадуоденальной грыжи после обращения пациента с острыми хроническими абдоминальными жалобами.Наш пациент — 33-летний мужчина с хорошо контролируемой ВИЧ-инфекцией в прошлом, получавший ВААРТ, поступил в отделение неотложной помощи с жалобами на усиление боли в животе, тошноту и рвоту в течение 3 дней. Он сообщил, что в течение двух дней не было стула. Он был без лихорадки со стабильными жизненными показателями, и при физическом осмотре живот был вздут и умеренная болезненность при глубокой пальпации. Его анализы были значимы только для Hgb 18,7 г / дл, что, как считалось, было связано с концентрацией крови.
 КТ брюшной полости показала «слегка вздутые петли тонкой кишки в средней части живота с утолщением стенки и реактивной свободной жидкостью в тазу, что, вероятно, свидетельствует об энтерите. Однако не исключена непроходимость тонкой кишки низкой степени/частичная». В этот момент была проведена консультация хирурга для оценки и лечения частичной тонкокишечной непроходимости. При просмотре истории болезни пациента у него было несколько эпизодов сильных спазмов в животе на протяжении всей его жизни, и он стал вегетарианцем, пытаясь вылечить себя.
КТ брюшной полости показала «слегка вздутые петли тонкой кишки в средней части живота с утолщением стенки и реактивной свободной жидкостью в тазу, что, вероятно, свидетельствует об энтерите. Однако не исключена непроходимость тонкой кишки низкой степени/частичная». В этот момент была проведена консультация хирурга для оценки и лечения частичной тонкокишечной непроходимости. При просмотре истории болезни пациента у него было несколько эпизодов сильных спазмов в животе на протяжении всей его жизни, и он стал вегетарианцем, пытаясь вылечить себя.Наш пациент был госпитализирован, и была предпринята попытка консервативного лечения с помощью назогастрального зонда, но у него продолжали развиваться боли в животе и рвота в течение 24 часов, что побудило нас доставить его в операционную.
В операционной сначала была предпринята попытка лапароскопии, но из-за дилатации кишечника и перекрута тонкой кишки под поперечной брыжейкой толстой кишки было принято решение перейти к лапаротомии.
 При вскрытии брюшной полости было обнаружено, что большая часть тонкой кишки выпячена в малый мешок. После лизиса спаек и вскрытия большого грыжевого мешка выявлена врожденная левосторонняя парадуоденальная грыжа. Кишечник низведен через дефект в естественное положение ниже ободочной кишки и иссечен грыжевой мешок. Затем брюшная полость была дополнительно исследована с нормальной анатомией в остальном. Парадуоденальную грыжу ушивали четырьмя узловыми шелковыми швами. Живот был обильно промыт, а фасция и кожа в первую очередь ушиты. Некоторые репрезентативные изображения из дела можно увидеть ниже.
При вскрытии брюшной полости было обнаружено, что большая часть тонкой кишки выпячена в малый мешок. После лизиса спаек и вскрытия большого грыжевого мешка выявлена врожденная левосторонняя парадуоденальная грыжа. Кишечник низведен через дефект в естественное положение ниже ободочной кишки и иссечен грыжевой мешок. Затем брюшная полость была дополнительно исследована с нормальной анатомией в остальном. Парадуоденальную грыжу ушивали четырьмя узловыми шелковыми швами. Живот был обильно промыт, а фасция и кожа в первую очередь ушиты. Некоторые репрезентативные изображения из дела можно увидеть ниже.Обсуждение
Парадуоденальные грыжи (ПДГ) являются редкими врожденными аномалиями, вторичными по отношению к ротационным ошибкам средней кишки и нарушению сращения брыжейки с париетальной брюшиной. Внутренние грыжи составляют от 0,2 до 0,9% всех случаев кишечной непроходимости; из них 30-53% составляют врожденные парадуоденальные грыжи. 1,3 При правосторонних парадуоденальных грыжах внутренние органы выпячиваются в Вальдейерову ямку, а при левых — через ямку Ландзерта.
 4 Нижняя брыжеечная вена и восходящая левая ободочная артерия проходят по переднемедиальному краю ямки Ланцерта. Верхняя брыжеечная артерия и верхняя брыжеечная вена проходят по переднемедиальному краю ямки Вальдейера. Ямка Вальдейера (правая PDH) присутствует в 1% случаев аутопсии и формируется в пределах первой части брыжейки тощей кишки, непосредственно позади верхней брыжеечной артерии и ниже поперечной двенадцатиперстной кишки. Ямка Ландзерта (левая ПДГ) присутствует в 2% случаев аутопсии и расположена слева от восходящей/четвертой части двенадцатиперстной кишки и обусловлена подъемом брюшинной складки по нижней брыжеечной вене по мере ее прохождения. сбоку и над латеральной стороной ямки. 5
4 Нижняя брыжеечная вена и восходящая левая ободочная артерия проходят по переднемедиальному краю ямки Ланцерта. Верхняя брыжеечная артерия и верхняя брыжеечная вена проходят по переднемедиальному краю ямки Вальдейера. Ямка Вальдейера (правая PDH) присутствует в 1% случаев аутопсии и формируется в пределах первой части брыжейки тощей кишки, непосредственно позади верхней брыжеечной артерии и ниже поперечной двенадцатиперстной кишки. Ямка Ландзерта (левая ПДГ) присутствует в 2% случаев аутопсии и расположена слева от восходящей/четвертой части двенадцатиперстной кишки и обусловлена подъемом брюшинной складки по нижней брыжеечной вене по мере ее прохождения. сбоку и над латеральной стороной ямки. 5 ПДГ чаще всего проявляется в виде неспецифических абдоминальных симптомов, но если их пропустить, это может привести к острой тонкокишечной непроходимости, ишемии или даже перфорации кишечника. Обычное рентгенологическое исследование парадуоденальных грыж дает относительно низкую чувствительность 69% и специфичность 57%.
 5 Новые исследования продемонстрировали ценность КТ для подтверждения диагноза и выявления причин тонкокишечной непроходимости с чувствительностью от 94 до 100% и точностью 9от 0 до 95%. 6,7 КТ-признаки внутренних грыж включают признаки тонкокишечной непроходимости (ТКН) с наиболее частым проявлением внутренней грыжи в виде странгуляционной ТКН, возникающей после закрытой петлевой непроходимости.
5 Новые исследования продемонстрировали ценность КТ для подтверждения диагноза и выявления причин тонкокишечной непроходимости с чувствительностью от 94 до 100% и точностью 9от 0 до 95%. 6,7 КТ-признаки внутренних грыж включают признаки тонкокишечной непроходимости (ТКН) с наиболее частым проявлением внутренней грыжи в виде странгуляционной ТКН, возникающей после закрытой петлевой непроходимости.К сожалению, КТ-оценка внутренних грыж любого типа редко встречается в рентгенологической литературе. 8 Однако в других отчетах о клинических случаях утверждается, что характерный вид левой PDH на КТ состоит из аномального скопления или мешковидной массы расширенных петель тонкой кишки, лежащих между поджелудочной железой и желудком слева от связки Трейца. Это обычно создает массовый эффект, который смещает заднюю стенку желудка, изгиб двенадцатиперстной кишки вниз и поперечно-ободочную кишку вниз. 6,9 У устья грыжевого мешка мезентериальные сосуды, кровоснабжающие грыжи сегментов тонкой кишки, растягиваются, переполняются и набухают.
 10,11 КТ демонстрирует нижнюю брыжеечную вену и левую ободочную артерию как ориентиры над инкапсулированными петлями кишечника, так как передняя стенка мешка содержит эти сосуды. Рентгенологические ориентиры для правой PDH включают верхнюю брыжеечную артерию и правую ободочную вену на передне-медиальной границе инкапсулированных петель тонкой кишки. 6
10,11 КТ демонстрирует нижнюю брыжеечную вену и левую ободочную артерию как ориентиры над инкапсулированными петлями кишечника, так как передняя стенка мешка содержит эти сосуды. Рентгенологические ориентиры для правой PDH включают верхнюю брыжеечную артерию и правую ободочную вену на передне-медиальной границе инкапсулированных петель тонкой кишки. 6 Учитывая низкую распространенность внутренних грыж в целом, по-прежнему сложно идентифицировать эту патологию только по рентгенологическим данным, если только клиницисты не подходят к этим сканам с первоначальным подозрением или не идентифицируют очевидный «признак завихрения». В случае нашего пациента при ретроспективном просмотре КТ мы видим, что расширенная тонкая кишка расположена выше поперечной ободочной кишки. Однако даже при просмотре изображений в сагиттальной проекции трудно оценить какое-либо прохождение через дефект брыжейки.
Заключение
Парадуоденальные грыжи являются редким врожденным заболеванием, которое может привести к тяжелым желудочно-кишечным последствиям, если его не диагностировать и не лечить.
 Хотя они проявляются как неспецифические абдоминальные симптомы, если их пропустить, они могут привести к острой тонкокишечной непроходимости, ишемии или даже перфорации кишечника.
Хотя они проявляются как неспецифические абдоминальные симптомы, если их пропустить, они могут привести к острой тонкокишечной непроходимости, ишемии или даже перфорации кишечника.Извлеченные уроки
Хотя парадуоденальные грыжи являются редкой причиной кишечной непроходимости, клиницисты должны сохранять высокую степень настороженности при оценке неспецифических абдоминальных жалоб, чтобы обеспечить наилучшие результаты для пациентов.
Авторы
Грегори С. Трутман, BS
Медицинский колледж Сидни Киммел в Университете Томаса Джефферсона
Филадельфия, PAРайан Ламм, MD
Thomas Jefferson University
Department of Surgery renerme. Tholey, MD, FACS
Университет Томаса Джефферсона
Кафедра хирургии
Philadelphia, PAАвтор корреспонденции
Gregory S. Troutman
1015 Walnut St. Suite 100
Philadelphia, PA 19104
Телефон: 717-419-7084
Электронная почта: Gregory. [email protected]
[email protected]Заявление о раскрытии информации
Авторы не имеют соответствующих конфликтов интересов, которые следует раскрывать.
Ссылки
- Moran JM, Salas J, Sanjuan S et al. Парамезоколические грыжи: последствия несвоевременной диагностики. Отчет о трех новых случаях. J Pediatr Surg. 2004; 39: 112–6.
- Бригам Р.А. Парадуоденальная грыжа. В: Л. М. Найхус, Р. Е. Кондон (ред.) Грыжа. 4-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс, 19 лет95.
- Frager D, Madwid SW, Baer JW, et al. КТ тонкокишечной непроходимости: значение в постановке диагноза, определении степени и причины. AJR Am J Roentgenol 1994; 162:37-41.
- Мун Ч., Чунг М. Х., Лин К. М. Диагностическая лапароскопия и лапароскопическая коррекция левой парадуоденальной грыжи могут сократить пребывание в стационаре. JSLS . 2006;10(1):90-3.
- Майерс Массачусетс. Внутренние грыжи живота. В: Mayers MA, изд. Динамическая рентгенография брюшной полости.

- Ян Чжан
