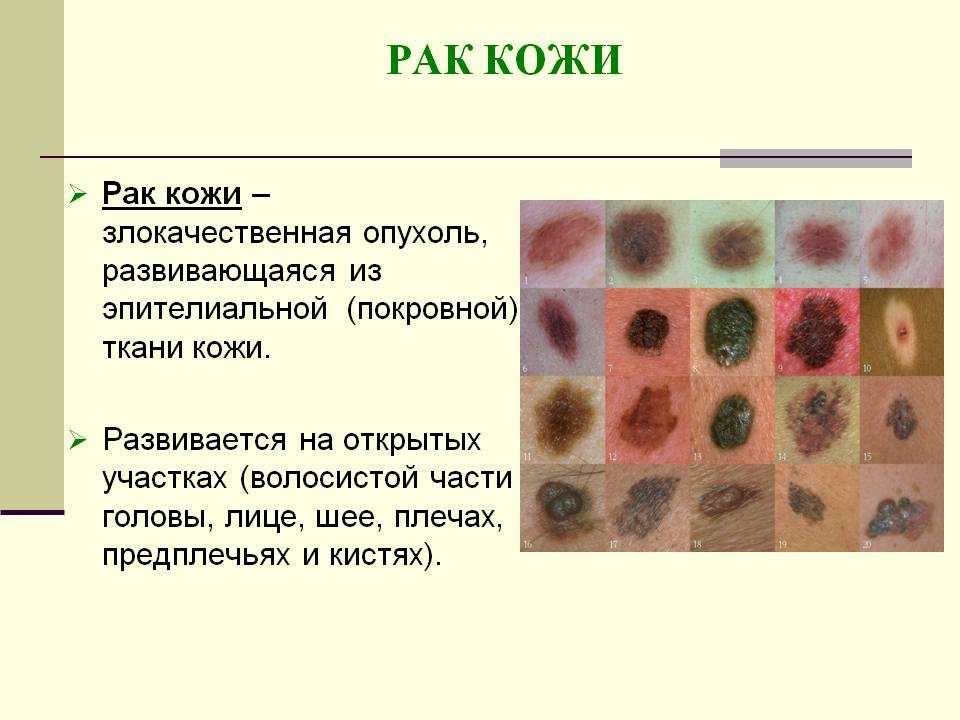
Внутридермальный меланоцитарный невус что это: Всё о невусах и способах их лечения на сайте клиники АО «Медицина»
Новообразования кожи. Родинки, невусы, бородавки.
Диагностика новообразований кожи
Несмотря на то, что часто новообразования кожи (НОК) можно определить визуально, их диагностика сложна как для онкологов, так и для дерматологов. Кожные патологии настолько разнообразны, а их классификация настолько разветвлена, что тип новообразования может быть часто истолкован неправильно, особенно непрофильным специалистом. Высокая квалификация врача дерматолога, дерматовенеролога или дерматоонколога позволяет в большинстве случаев своевременно распознавать данные заболевания и рассчитывать на хорошие результаты лечения. Немаловажную роль в правильной интерпретации полученных при осмотре данных играют предшествующий клинический опыт врача, соблюдение методологии визуального и инструментального исследования.
Невусы-родинки
Диагностика
Для диагностики используют различные методы, включая оптические и звуковые. К оптическим методам относят конфо- кальную лазерную микроскопию кожи, позволяющую послойно исследовать структуру кожи без ее повреждения.
Среди оптических методов изучения патологических образо- ваний кожи можно выделить эпилюминесцентную микроскопию (дерматоскопию ) — неинвазивный диагностический метод визу- альной оценки поражений кожи, позволяющий с различным уве- личением изучить морфологические структуры. С помощью дер- матоскопии можно проводить дифференциальную диагностику между доброкачественными и злокачественными новообразова- ниями, дифференцировать формы пигментных опухолей кожи.
Правило абцд
Два дополнительных диагностических метода, основаны на диа- гностических алгоритмах, которые были введены, чтобы увеличить чувствительность при диагностике меланомы. Это «правило ABCD » и «правило семи пунктов».
Для оценки характера меланоцитарного образования исполь- зуют дерматоскопическое правило, именуемое ABCD, согласно которому выявляют асимметрию образования (A — asymmetry, асимметрия), неровные границы (B — border), полихромию (C — color) и структурные различия (D — differential structure, дифференцированные структуры).
Алгоритм, названный «правилом семи пунктов», обеспечива- ет количественную систему упрощенного классического алгорит- ма «анализа по образцу» и требует идентификации только семи дермоскопических критериев, позволяя менее опытным клини- цистам использовать дерматоскопию.
Гистология пыщ!
Среди морфологических методов исследования опухолей кожи выделяют гистологическое и цитологическое исследования. Но- вообразования кожи имеют специфическую патоморфологиче- скую картину, поэтому гистологическая диагностика в настоящее время является золотым стандартом верификации НОК.
Бородавки — это впч
Папилломавирусная инфекция (ПВИ) чрезвычайно распрос- транена и разнообразна по клиническим проявлениям. Возбу- дители ПВИ — вирусы папилломы человека, ДНК-содержащие вирусы, широко распространены в природе, поражают высших позвоночных животных и человека, характеризуются генетической гетерогенностью с различным онкогенным потенциалом.
Вульгарные бородавки (verrucae vulgares) Вульгарные бородавки наиболее часто встречаются в детском и юношеском возрасте, обусловлены ВПЧ типов 1, 2, 3. Зараже- ние происходит контактным путем, через микротравмы эпидер- миса.
Локализуются на пальцах конечностей, тыльной поверхно- сти кистей и ладоней. Обыкновенные бородавки представляют собой плотные, величиной 3–10 мм, плоские или полушаровид- ные, невоспалительные, чаще диссеминированные или мало- численные узелки розово-серого цвета, дольчатой структуры, с гиперкератозом на поверхности. Субъективными ощущениями не сопровождаются.
Подошвенные бородавки обусловлены ВПЧ типов 1, 3, 4. Клиническая картина Бородавки располагаются в области подошвы, в местах наи- большего давления и трения при движении. Представляют собой участки гиперкератоза, несколько возвышающиеся над поверх- ностью кожи, плоской или полушаровидной формы, диаметром от 0,5 до 5 см, желто-серого цвета, плотной консистенции. Не- редко подошвенные бородавки сопровождаются болезненными ощущениями.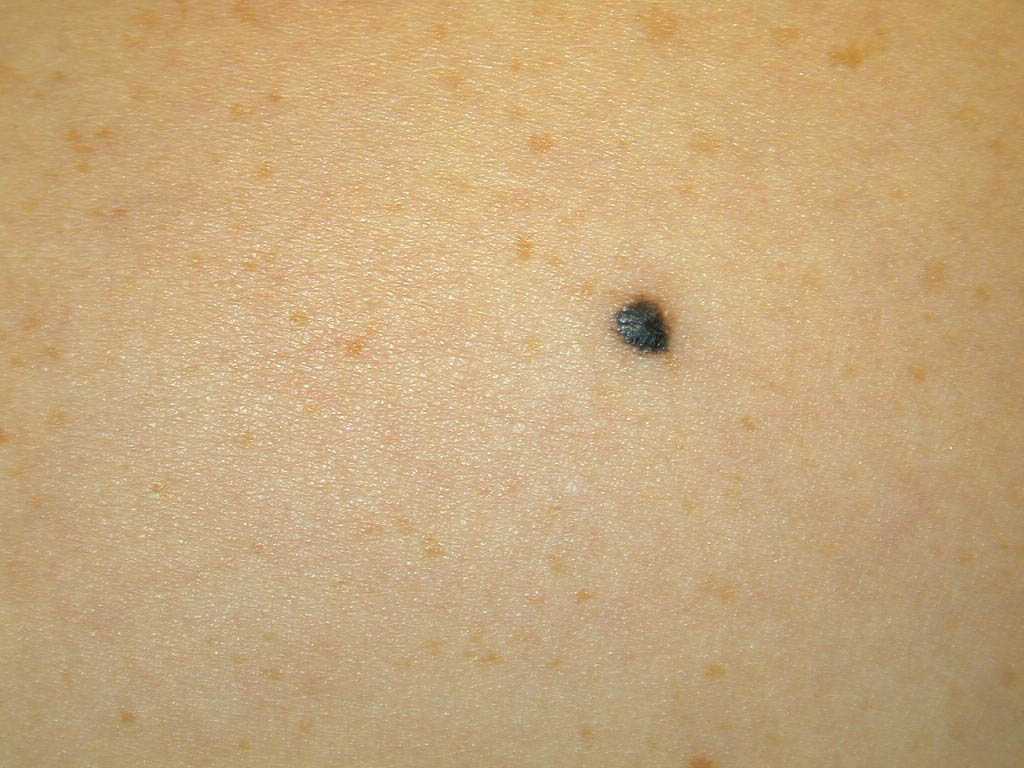 После удаления роговых масс обнаруживают кра- терообразное углубление с сосочковидной поверхностью, а так- же незначительное (точечное) кровотечение.
После удаления роговых масс обнаруживают кра- терообразное углубление с сосочковидной поверхностью, а так- же незначительное (точечное) кровотечение.
Плоские бородавки (verrucae planae juveniles)
Плоские бородавки чаще проявляются в детском и юноше- ском возрасте, инфекционный агент — вирус папилломы челове- ка типов 3, 5, 8, 9, 10, 12, 14, 15. Клиническая картина Высыпания в виде множественных плоских узелков желто- коричневого или телесного цвета, до 1 см в диаметре, с четкими границами, располагаются на лице, тыле кистей, реже в области наружных половых органов. Субъективных ощущений не вызы- вают, могут подвергаться самопроизвольной инволюции.
Классификация
Клинические формы ВПЧ-инфекции следующие. Вульгарные бородавки. • Подошвенные бородавки: а) тип • myrmecia; б) тип mosaic. Плоские бородавки юношеские. • Генитальные бородавки: а) остроконечные кондиломы; б) • плоские кондиломы шейки матки; в) бовеноидный папулез; г) гигантские кондиломы Бушке–Левенштейна.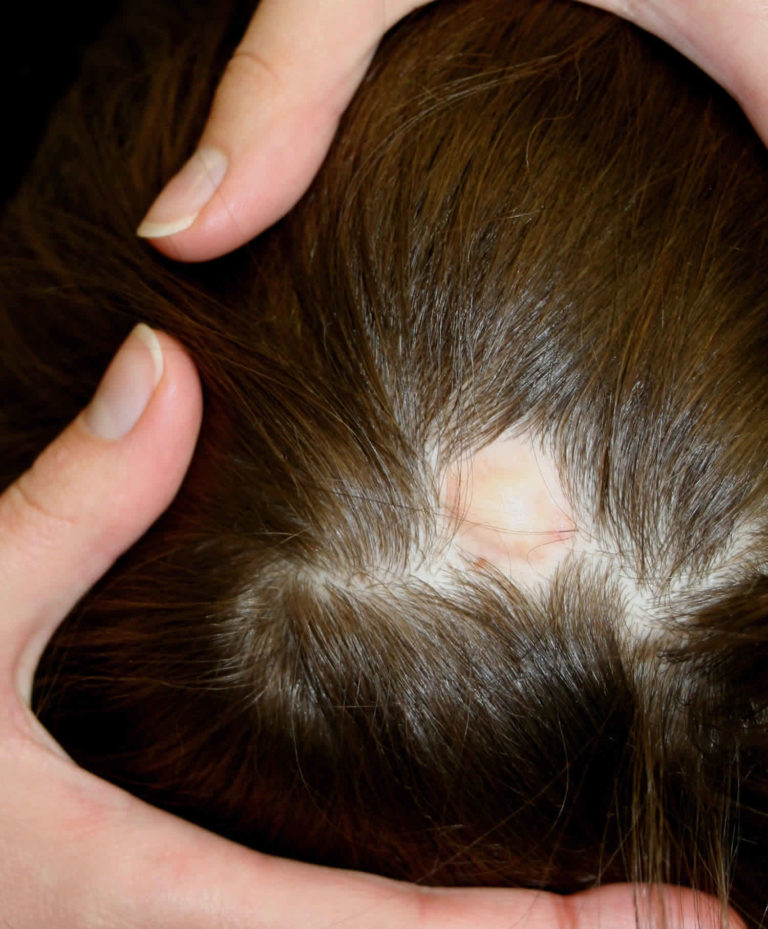 781 Глава 59 • Опухоли кожи Бородавки слизистых. • Верруциформная эпидермодисплазия.
781 Глава 59 • Опухоли кожи Бородавки слизистых. • Верруциформная эпидермодисплазия.
ногенитальные бородавки (урогенитальная папилломавирусная инфекция) Код по МКБ-10 A63.0. Аногенитальные (венерические) бородавки. Бородавки обусловлены ВПЧ типов 6 и 11. Пути инфициро- вания различные — сексуальные и бытовые контакты, при меди- цинских исследованиях, в родах. Инкубационный период после первичного инфицирования составляет 2 мес и более. Клиническая картина Наиболее частое и специфическое проявление урогениталь- ной папилломавирусной инфекции — генитальные бородав- ки, которые появляются в местах трения и травматизации при половом акте. У мужчин чаще поражаются головка полового члена, внутренний листок крайней плоти, венечная борозда и уздечка, тело полового члена, лобок, перианальная область, на- ружное отверстие уретры и мочеиспускательный канал. У жен- щин высыпания чаще выявляют в области больших и малых половых губ, задней спайки, влагалища и вульвы, шейки матки, кожи лобка и промежности, перианальной области.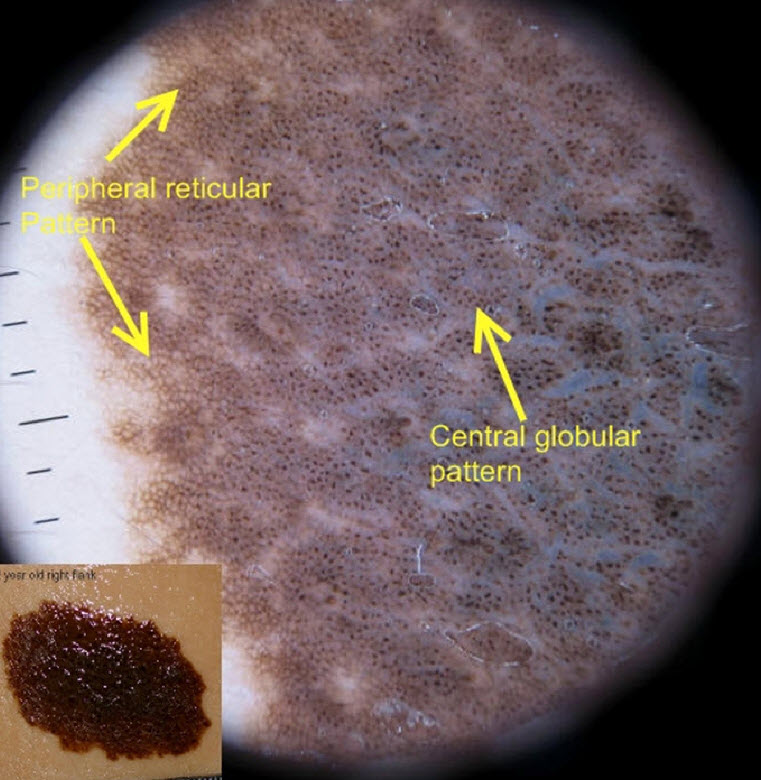
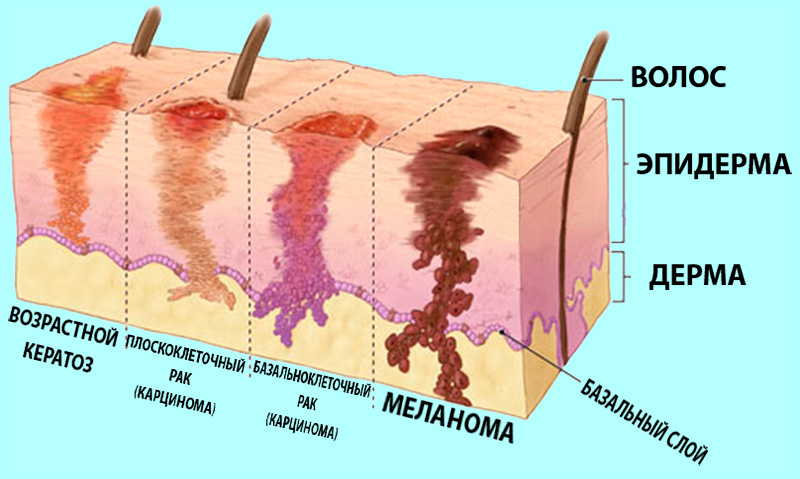
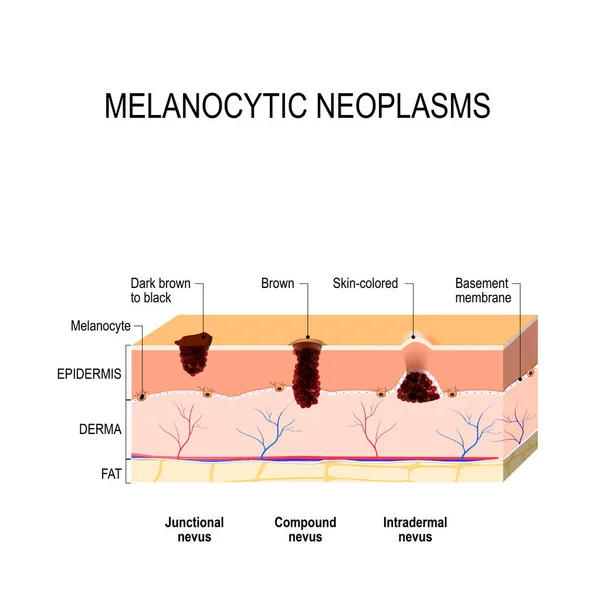
Новообразования меланоцитарной системы Доброкачественные новообразования меланогенной системы Доброкачественные новообразования меланоцитарной систе- мы — меланоцитарные, или невоклеточные, невусы.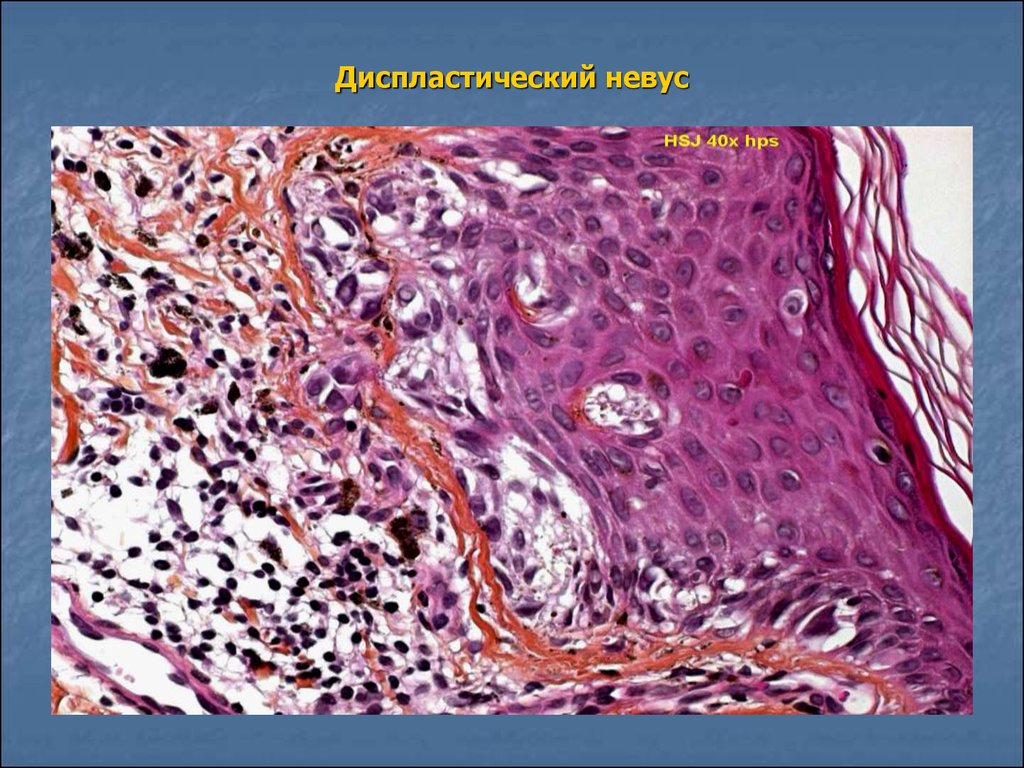 Меланоци- тарные невусы очень распространены, однако их гистогенез и «жизненный цикл» еще не полностью изучены и дискутабельны. У клеток меланоцитарного невуса (невусные клетки) отсут- ствуют типичные отростки, в связи с чем не происходит передачи меланина окружающим кератиноцитам, они характеризуются менее активным метаболизмом. Пограничный меланоцитарный (невоклеточный) невус Клетки меланоцитарного невуса (интраэпидермальный невус , юнкциональный невус ) расположены в нижних слоях эпидерми- са и имеют интенсивную окраску. Код по МКБ-10 D22. Меланоформный невус. Клинически это пятно или узелок округлых либо овальных очертаний, с гладкой поверхностью и четкими границами, рав- номерной пигментацией от желтовато-коричневого до темно- коричневого цвета, лишенный волос, размером от 4–5 мм до 1 см. Элементы локализуются на коже лица, туловища, верхних и нижних конечностей.
Меланоци- тарные невусы очень распространены, однако их гистогенез и «жизненный цикл» еще не полностью изучены и дискутабельны. У клеток меланоцитарного невуса (невусные клетки) отсут- ствуют типичные отростки, в связи с чем не происходит передачи меланина окружающим кератиноцитам, они характеризуются менее активным метаболизмом. Пограничный меланоцитарный (невоклеточный) невус Клетки меланоцитарного невуса (интраэпидермальный невус , юнкциональный невус ) расположены в нижних слоях эпидерми- са и имеют интенсивную окраску. Код по МКБ-10 D22. Меланоформный невус. Клинически это пятно или узелок округлых либо овальных очертаний, с гладкой поверхностью и четкими границами, рав- номерной пигментацией от желтовато-коричневого до темно- коричневого цвета, лишенный волос, размером от 4–5 мм до 1 см. Элементы локализуются на коже лица, туловища, верхних и нижних конечностей.
Сложный (смешанный) невоклеточный невус Дермоэпидермальный невус сочетает черты пограничного и внутридермального невусов: располагается на границе эпидер- миса и в толще дермы.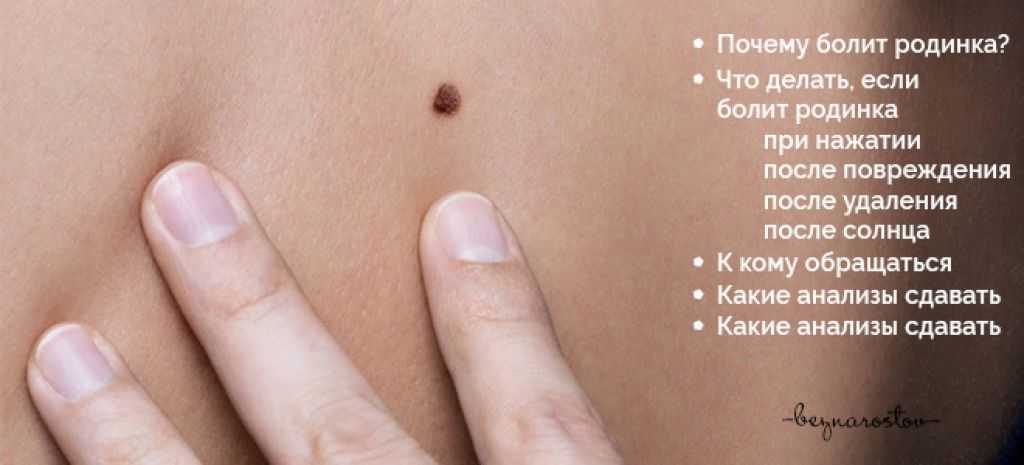 Код по МКБ-10 D22. Меланоформный невус. Клиническая картина Внутриэпидермальный компонент обусловливает темную окраску, внутридермальный — возвышение над уровнем кожи, напоминающее папиллому или бородавку. Элементы темно- коричневого, иногда почти черного цвета. Форма плоская или куполообразная, с гладкой, реже бородавчатой поверхностью. Нередок рост щетинистых волос. Локализация: лицо, волосистая часть головы, туловище, конечности. Течение доброкачествен- ное, без склонности к малигнизации.
Код по МКБ-10 D22. Меланоформный невус. Клиническая картина Внутриэпидермальный компонент обусловливает темную окраску, внутридермальный — возвышение над уровнем кожи, напоминающее папиллому или бородавку. Элементы темно- коричневого, иногда почти черного цвета. Форма плоская или куполообразная, с гладкой, реже бородавчатой поверхностью. Нередок рост щетинистых волос. Локализация: лицо, волосистая часть головы, туловище, конечности. Течение доброкачествен- ное, без склонности к малигнизации.
Внутридермальный невус Этот невус (родинка , интрадермальный невус) располагается внутри дермы, существует иногда с рождения, но чаще появля- ется в период полового созревания, реже — в зрелом и пожилом возрасте. Код по МКБ-10 D22. Меланоформный невус. 791 Глава 59 • Опухоли кожи Клиническая картина Локализуется на коже лица и туловища. Количество элементов варьирует от одного до нескольких десятков, они возвышаются над уровнем кожи, безболезненные, мягкой или мягкоэласти- ческой консистенции, размером до 7–12 мм в диаметре, полу- шаровидной формы, телесного цвета, но могут иметь розовато- красную или светло-коричневую окраску.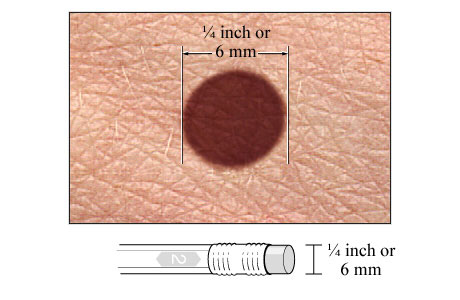 Поверхность ровная, нередко пронизана пушковыми и щетинистыми волосами.
Поверхность ровная, нередко пронизана пушковыми и щетинистыми волосами.
испластический невус Код по МКБ-10 D22. Меланоформный невус. Диспластический невус (атипичный невус , невус Кларка , BK-невус) — группа приобретенных меланоцитарных ново- образований кожи с диаметром более 6 мм, являющихся пред- шественниками меланомы, преимущественно поверхностно- распространяющейся. В отличие от обычных приобретенных меланоцитарных не- вусов, диспластический невус возникает позже — незадолго до начала или во время полового созревания, при этом новые эле- менты могут появляться и в старшем возрасте. Частота возник- новения не зависит от пола. Синдром диспластического невуса (синдром атипического не- вуса, ВК-невуса) может быть спорадическим (в 30–50% случаев) или семейным, наследуется по аутосомно-доминантному типу. Диагностические критерии: наличие более чем 100 меланоцитар- ных невусов, при этом некоторые могут достигать размера более 8 мм, в сочетании с диспластическими невусами. Диспластический меланоцитарный невус может быть стабиль- ным, прогрессировать в меланому или регрессировать.
Клиническая картина Диспластический невус более 6 мм представлен незначитель- но возвышающимся ореолом и узелком в центре, различных оттенков коричневого, розового и, реже, сине-серого цвета. Вы- деляют несколько клинических форм диспластического невуса: типичный, или типа «яичницы-глазуньи» — с возвышающейся центральной частью и плоским ореолом по периферии; ленти- гинозный тип — незначительно возвышающееся образование, поверхность его плоская, темно-коричневого или почти черного цвета; кератотический — темно-коричневого цвета, с бородавча- 796 Раздел V • Частная дерматовенерология той поверхностью, напоминающей себорейный кератоз; эрите- матозный — незначительно возвышающееся образование розо- ватого цвета со слабо выраженной пигментацией. Типичная локализация невуса — кожа туловища и конечно- стей, вместе с тем диспластические невусы могут находиться и на закрытых областях — ягодицах, наружных половых органах, коже стоп и ладоней. Количество элементов варьирует от 1–2 до нескольких сотен. Большинство диспластических меланоцитарных невусов яв- ляются пограничными или сложными.
Большинство диспластических меланоцитарных невусов яв- ляются пограничными или сложными.
Диспластические меланоцитарные невусы при имеющихся клинических признаках трансформации в меланому подлежат хирургическому удалению. Это относится как к вновь появив- шимся, так и к ранее существовавшим, но изменившим свою клиническую картину невусам. Множественные диспластиче- ские меланоцитарные невусы не подлежат профилактическому хирургическому удалению. При ведении больных с множествен- ными диспластическими невусами с наличием или отсутствием семейной меланомы в анамнезе необходимо их периодическое наблюдение с фотографированием; удалению подлежат клини- чески изменившиеся и вновь появившиеся элементы.
Меланома
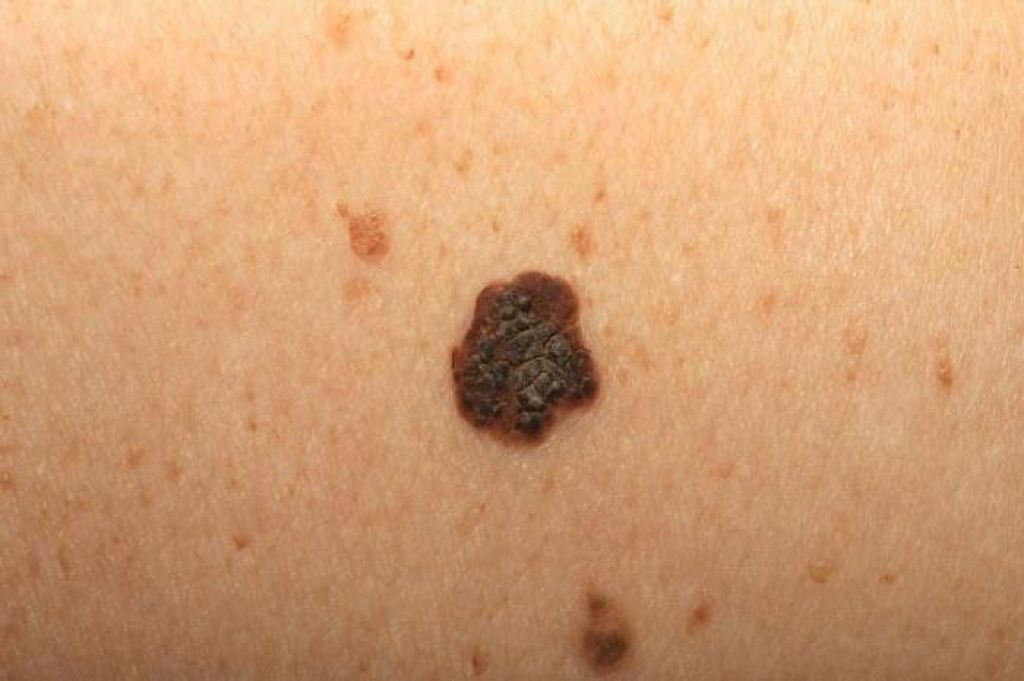
Меланома — злокачественная опухоль меланоцитарного про- исхождения. Это наиболее злокачественная опухоль человека, 797 Глава 59 • Опухоли кожи поэтому клиническая диагностика меланомы и ее дифферен- цировка от меланоцитарных невусов приобретает чрезвычайно важное практическое значение.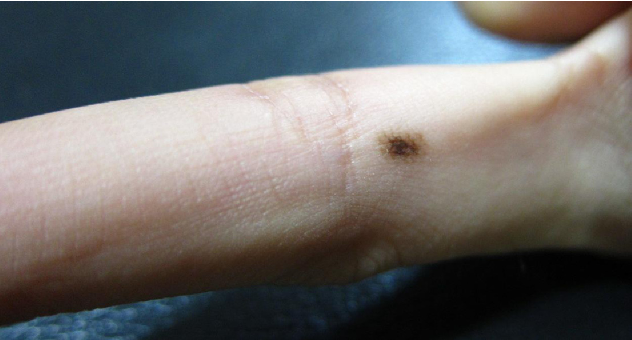 В отличие от других злокаче- ственных опухолей кожи, морфологическое подтверждение диа- гноза в большинстве случаев носит ретроспективный характер. Меланома встречается в возрасте 30–60 лет, но может возник- нуть и в более раннем возрасте.
В отличие от других злокаче- ственных опухолей кожи, морфологическое подтверждение диа- гноза в большинстве случаев носит ретроспективный характер. Меланома встречается в возрасте 30–60 лет, но может возник- нуть и в более раннем возрасте.
Выделяют четыре наиболее распространенные формы мела- номы: поверхностно-распространяющуюся, узловую, типа зло- качественного лентиго и акрально-лентигинозную. Поверхностно-распространяющаяся форма развивается на внешне неизмененной коже de novo или чаще на фоне пигмент- ного невуса в виде пятна или небольшого плоского узелка темно- бурого либо черного цвета, диаметром 1–3 мм, с постепенным развитием уплотнения и изменением границ; поверхность его становится неровной, очертания неправильные, легко травмиру- ется и кровоточит. В ряде случаев рост на некоторое время при- останавливается, но установить продолжительность временно го «покоя» образования бывает трудно. Метастазы в регионарные лимфатические узлы могут быть уже на ранней стадии. Нередко рост опухоли сопровождается субъективными ощущениями. Узловая меланома представлена плотной бугристой опухолью различных размеров, с быстрым эндо- и экзофитным ростом. Поверхность ее изъязвляется, кровоточит и покрывается корка- ми. Вокруг очага появляются метастатические очаги — элементы черного цвета. Необычные и неклассифицированные формы меланомы: дес- мопластическая, нейротропная, минимально отклоненная мела- нома, злокачественный голубой невус, меланома на стебельке, меланома из баллонообразных клеток. Все формы меланомы дают метастазы в регионарные лимфа- тические узлы, кожу, а также во внутренние органы.
Узловая меланома представлена плотной бугристой опухолью различных размеров, с быстрым эндо- и экзофитным ростом. Поверхность ее изъязвляется, кровоточит и покрывается корка- ми. Вокруг очага появляются метастатические очаги — элементы черного цвета. Необычные и неклассифицированные формы меланомы: дес- мопластическая, нейротропная, минимально отклоненная мела- нома, злокачественный голубой невус, меланома на стебельке, меланома из баллонообразных клеток. Все формы меланомы дают метастазы в регионарные лимфа- тические узлы, кожу, а также во внутренние органы.
Меланоцитарные невусы ✓ Авторские статьи Клиники Подологии
- Главная
- Авторские статьи
- Меланоцитарные невусы
Что же такое родинки? Какой они природы? Почему появляются новые? Нужно ли их удалять? Могут ли они переродиться в меланому? Это самые частые вопросы, которые задают пациенты на приеме у дерматолога. По порядку разберем каждый из них.
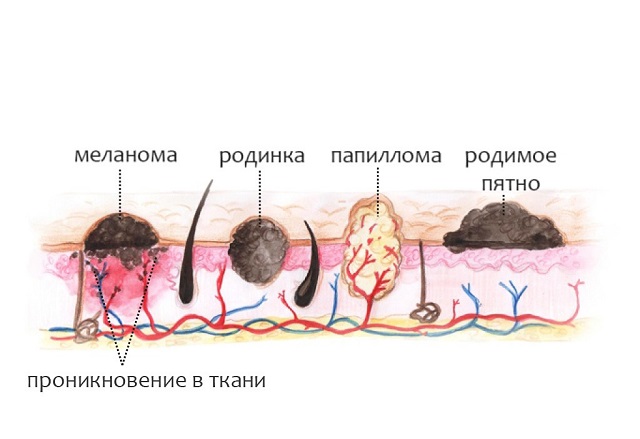
Термин «невус» является групповым и обозначает доброкачественное новообразование или порок развития различных компонентов кожи: невус сальных и потовых желез, сосудистый, эпидермальный невус и др. Как видно, происхождение и гистогенез невусов различный. Мы рассмотрим лишь невусы из меланоцитов, которые называются меланоцитарными.
Пигментный меланоцитарный невус, который чаще всего называют родинкой, является доброкачественным образованием кожи состоящий из скопления меланоцитарных клеток кожи.
Невусы могут быть врожденными и приобритенными, которых подавляющее большенство. Их делят на обычные и особые типы. Среди обычных меланоцитарных невусов выделяют пограничные , сложные и внутридермальные формы. По идеи эти формы являются вариантом эволюции невуса, а именно продвижением меланоцитарных клеток из эпидермиса в дерму.
На появление невусов и пигментных пятен в течение жизни могут оказывать множество факторов:
- Питание, например дефицит витамина B12 сопровождается преждевременным поседением волос и гипермеланозом, особенно отчетливо выраженным вокруг мелких суставов кистей.

- Механическая травма и ожоги, например после солнечных ожогов. Любое повреждение верхнего слоя кожи, тем более долго не заживающее, также может стать «спусковым крючком» механизма возникновения новых образований. Некоторые ученые утверждают, что спровоцировать появление новых родинок могут укусы насекомых (комаров, пчел, ос и др.).
- Гормональные дисфункции. Появление новых родинок наблюдается в период полового созревания подростков. Огромное количество гормонов, выбрасываемых в организм, повышают концентрацию меланина в меланоцитах, которые находятся как в эпидермисе, так и в дерме. Следует отметить, что подобные изменения происходят и у беременных (мелазма/хлоазма), Гиперпигментация, возникшая в период беременности, обычно проходит через некоторое время после родов.
-
Перенесенные кожные заболевания. Это связано с тем, перенесенные вирусные и инфекционные заболевания могут запустить процесс, во время которого меланоциты группируются и находят выход на поверхности кожи.

Таким образом, в большинстве случаев появление новых родинок является вполне естественным и объяснимым процессом.
Повышенное внимание врачей к невусам обосновано настороженностью пропустить меланому — одно из самых агрессивных и злокачественных онкологических заболеваний человека.
Факторы риска развития меланомы:
- единственный фактор риска, на который может повлиять пациент и самостоятельно снизить риск развития заболевания в 2,5 раза, это воздействие ультрафиолетового излучения.
- Основным фактором риска является наследственная предрасположенность. Если среди близких родственников (родители, дети, родные братья и сестры) есть хотя бы 1 человек, перенесший меланому – риск возрастает в 3 раза. Если же болеют 3 и более члена семьи, то риск увеличивается в 35-70 раз.
-
Количество родинок и их тип являются вторым наиболее значимым фактором риска развития меланомы. 100 и более родинок увеличивают риск в 7-11 раз.

- Третий важный момент – уже перенесенный лично рак кожи. Если человек уже столкнулся с меланомой – риск развития повторной опухоли (не метастазов или рецидива) увеличивается как минимум в 8,5 раз! Чуть ниже риск развития меланомы, если была диагностирована другая разновидность рака кожи — риск возрастает в 2,9 раза
Дополнительный фактор риска это состояние иммуносупрессии, при котором работа нашей иммунной системы подавляется лекарствами или болезнями. Это увеличивает риск развития меланомы в 3 раза. Для того чтоб не пропустить это опасное заболевание рекомендуется до 40 лет провести полный осмотр тела с дерматоскопическим исследованием подозрительных невусов. После 40 лет, как правило, начинают появляться различные новообразования кожи, которые можно спутать с невусами, и возрастает вероятность развития меланомы. Поэтому после 40 лет – обязательна ежегодная диспансеризация с проведением полноценного осмотра всех новообразований кожи.
Также очень важен самостоятельный осмотр своей кожи и коже своих близких, так как подавляющее большинство опасных новообразований кожи было обнаружено именно так.
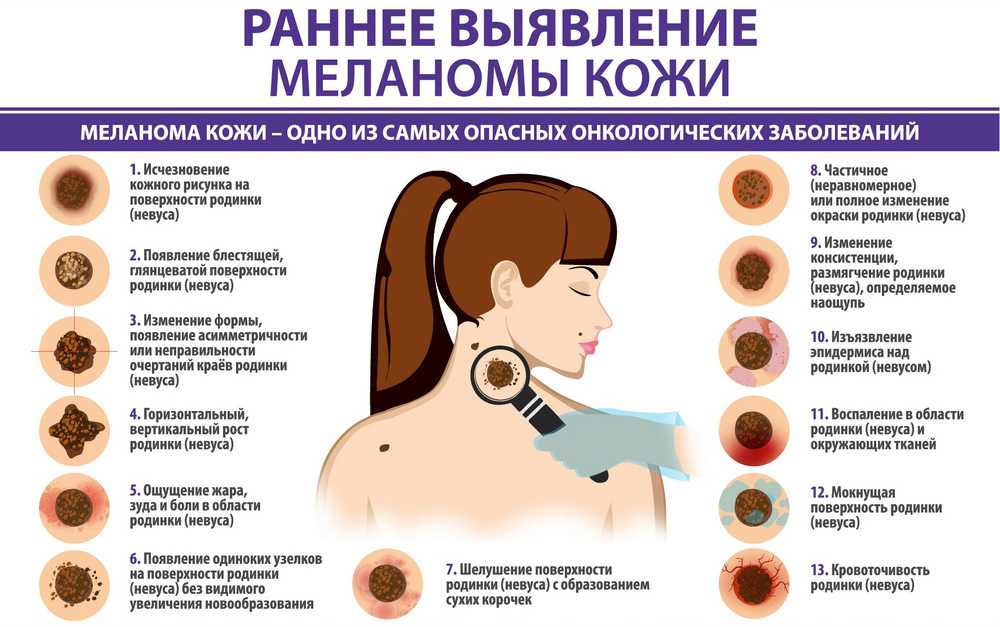
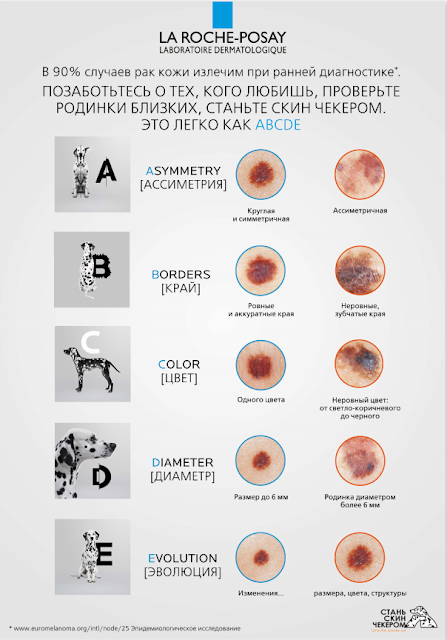
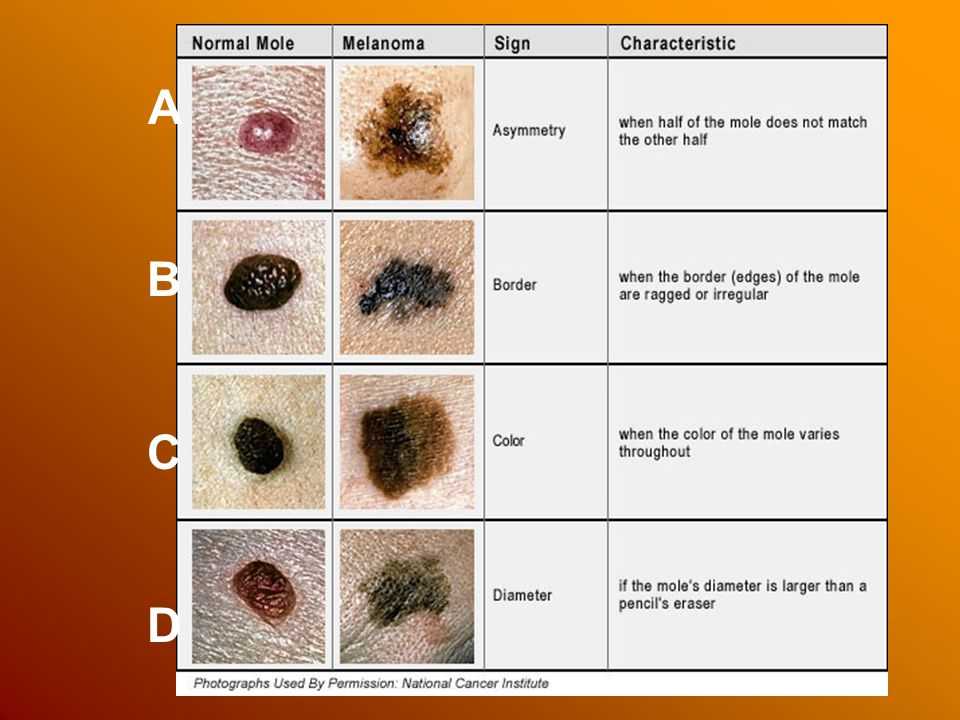
В 1985 году был разработан метод ABCD для самостоятельной диагностики опухоли людьми без медицинского образования. Заглавные буквы обозначают тот или иной важный симптом и при сочетании всех этих симптомов необходимо срочно обратиться к врачу:
A (asymmetry) — асимметрия. Одна половина образования не похожа на другую!
B (border) — неровные границы. Форма образования причудливая и напоминает очертания страны на контурной карте.
C (color) — неравномерная окраска. Разные части образования имеют разное окрашивание, причем возможно наличие от 2 до 6 цветов.
D (diameter) — крупный размер. Обычно меланома больше остальных родинок и превышает 6 мм.
Также к врачу нужно обязательно обратиться в следующих ситуациях:
- уплотнение и резкое изменение размера невуса;
- изменение окраски невуса; трещинки на невусе, шелушение, кровоточивость;
- воспаление невуса или ее ареола;
- нарушение структуры кожного рисунка на поверхности;
- болезненные ощущения как самого невуса, так и вокруг него.

На приеме дерматолог проведет полный осмотр кожного покрова, в том числе область половых органов, кожу волосистой части головы, и дерматологическое исследование подозрительных новообразований кожи.
Автор статьи: Сулейманова Динара Иршатовна
Читать далееЗадать вопрос Задать вопрос
Возврат к списку
Интерактивная запись на прием к специалисту
По техническим причинам временно недоступна онлайн оплата заказов, а также цены на сайте могут быть неактуальны. Просьба уточнять цены и наличие по телефону. Приносим извинения за временные неудобства
Заказать звонок
Нажимая кнопку, вы принимаете политики обработки персональных данных и конфиденциальности
Патология меланоцитарных невусов | DermNet
Автор: A/Prof Patrick Emanuel, дерматопатолог, Окленд, Новая Зеландия; Harriet Cheng BHB, MBChB, отделение дерматологии, больница Вайкато, Гамильтон, Новая Зеландия, 2013 г.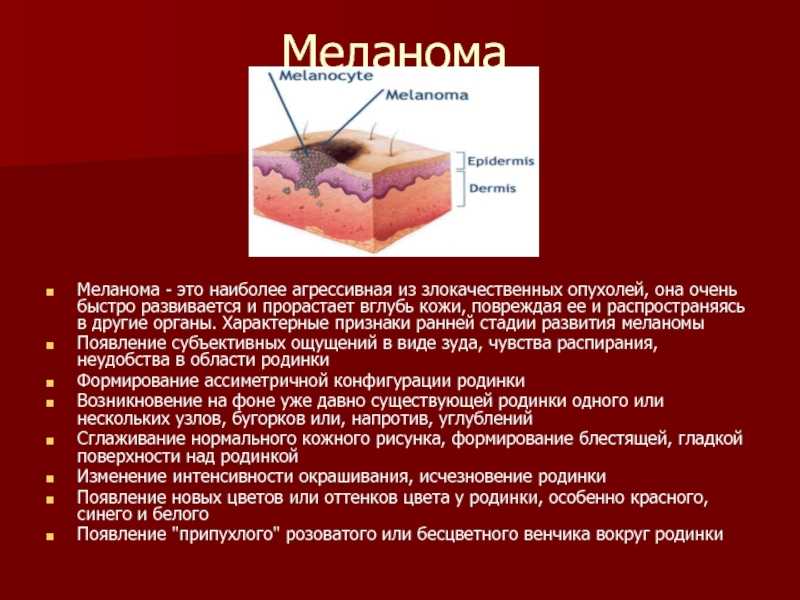
Приобретенный меланоцитарный невус
Приобретенный меланоцитарный невус или родинка — это распространенная доброкачественная опухоль, обычно появляющаяся в детстве и подростковом возрасте. Воздействие солнца является причинным фактором, особенно в детстве. Точковая мутация в гене BRAF (чаще всего v600E) обычно является инициирующей генетической мутацией. Поражения развиваются с возрастом, начальное поражение имеет макулярную форму с гнездами пролиферирующих меланоцитов, ограниченными дермоэпидермальным соединением. Со временем гнёзда проникают в дерму, а очаги поражения становятся приподнятыми. По мере дальнейшего созревания соединительная активность прекращается и невус становится внутрикожным.
Многие меланоцитарные невусы со временем регрессируют, и количество невусов уменьшается в возрасте старше 50 лет.
Классификация распространенных приобретенных невусов основана, прежде всего, на расположении гнезд (например, соединительные, составные, кожные или комбинированные невусы), что приводит к клинически распознаваемым признакам. Дерматоскопия также полезна для классификации невусов, особенно при наличии атипичных клинических признаков, вызывающих подозрение на меланому.
Дерматоскопия также полезна для классификации невусов, особенно при наличии атипичных клинических признаков, вызывающих подозрение на меланому.
Узловые невусы
Узловые невусы обычно представляют собой пигментированные пятна при клиническом обследовании. Гистологически в дермоэпидермальном соединении обнаруживаются пролиферирующие меланоциты. Клетки в гнездах имеют овальную или кубовидную форму, с прозрачной цитоплазмой и переменной пигментацией (рис. 1).
Патология пограничного меланоцитарного невуса
Рисунок 1
Сложный невус
Сложный меланоцитарный невус имеет приподнятую центральную область с окружающей плоской пигментацией. Эпидермис может быть нормальным по внешнему виду, акантозным или иметь изменения, подобные себорейному кератозу. Гнезда меланоцитов обнаруживаются на дермоэпидермальном соединении и внутри дермы. Меланоциты созревают по мере того, как они становятся глубже и имеют тенденцию к уменьшению размера с меньшей пигментацией. (рис. 2, 3).
Меланоциты созревают по мере того, как они становятся глубже и имеют тенденцию к уменьшению размера с меньшей пигментацией. (рис. 2, 3).
Сложная меланоцитарная патология невусов
Рисунок 2
Рисунок 3
Внутрикожные невусы
Внутридермальные невусы представляют собой куполообразные, узловатые или полипоидные поражения, которые могут стать беспигментными, особенно на лице. Гнезда меланоцитов приурочены к дерме. Меланоциты могут иметь «псевдо-включения», представляющие собой инвагинации цитоплазмы в ядро, что дает вид ядерных включений или клеток с множественными ядрами. В более глубоких слоях клетки невуса могут приобретать веретенообразную форму или «невротизироваться». Жировая дифференцировка не является редкостью. Костное образование является очень редкой находкой в обыкновенных невусах (невус Нанта) (рис.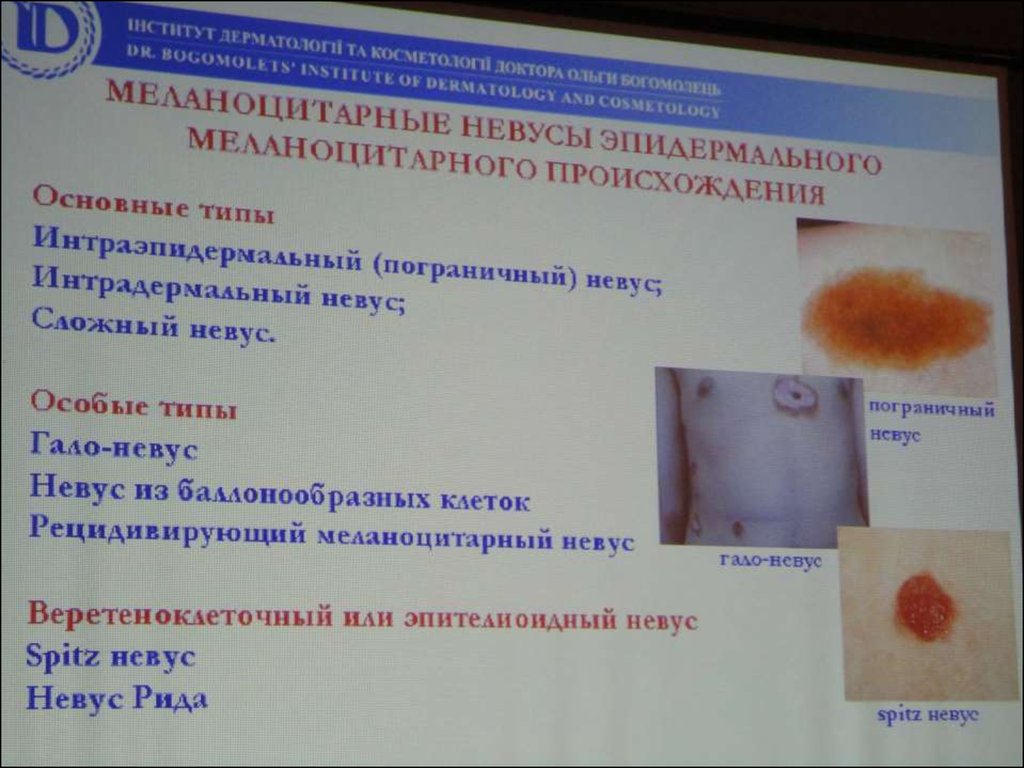 4).
4).
Патология внутрикожного невуса
Рисунок 4
Невус Мейерсона
Невус Мейерсона имеет экзематозный ореол, окружающий соединительный, составной или внутрикожный невус. Одновременно обнаруживается подострый спонгиотический дерматит с меланоцитарным невусом (рис. 5).
Патология невуса Мейерсона
Рисунок 5
Баллонноклеточный невус
Баллоноклеточный невус представляет собой крупные клетки невуса с прозрачной цитоплазмой. Баллонно-клеточный невус обычно диагностируется, когда более половины всех клеток невуса в очаге поражения являются баллонными клетками. Клинически эти поражения неразличимы (рис. 6).
Патология баллонно-клеточного невуса
Рисунок 6
Регрессирующий невус
Меланоцитарный невус может со временем регрессировать; клетки невуса замещаются коллагеном, жиром, эластином и основным веществом (рис. 7, невус с жировой и нервной метаплазией).
7, невус с жировой и нервной метаплазией).
О регрессии может свидетельствовать лимфоцитарная деструкция клеток невуса, приводящая к образованию невуса ореола. При этих поражениях в дерме обнаруживаются плотные лимфоцитарные инфильтраты, окружающие гнезда меланоцитов (рис. 8, 9). Из-за того, что инфильтрат затемняет меланоцитарное поражение, оценка цитологии иногда может быть сложной. Клинически имеется ореол депигментации вокруг одного или нескольких невусов. Halo naevi могут быть связаны с витилиго.
Регресс меланоцитарной патологии невусов
Рисунок 7
Рисунок 8
Рисунок 9
Особенности локализации меланоцитарных невусов
Доброкачественные меланоцитарные невусы различной локализации могут иметь необычные гистопатологические признаки, которые могут имитировать меланому.
Невусы из ушной области, молочной железы, конъюнктивы и лодыжки иногда имеют довольно атипичную пролиферацию меланоцитов в эпидермисе, часто с пегетозом и цитологической атипией. Можно отметить некоторые особенности, наблюдаемые при диспластических невусах, такие как ламеллярная фиброплазия поверхностной дермы. Ключи к доброкачественному диагнозу включают четкие контуры и созревание с опусканием в дерму. Важно, чтобы эти поражения не подвергались частичной биопсии, так как интерпретация может быть затруднена. Частичная биопсия может не продемонстрировать обнадеживающих признаков (особенно дискретного бокового ограничения).
Генитальные невусы
Атипичные генитальные невусы, вероятно, представляют собой невусы особой локализации, наиболее часто гипердиагностируемые как меланомы (рис. 10). Это, очевидно, может привести к значительной заболеваемости, если калечащая операция выполняется для достижения широких краев. Наложенный склероатрофический лихен на генитальный невус является классическим симулятором злокачественной меланомы. Клиническая корреляция может быть очень полезной в этих случаях.
Клиническая корреляция может быть очень полезной в этих случаях.
Патология генитального меланоцитарного невуса
Рисунок 10
Акральные невусы
Меланоцитарные акральные невусы часто демонстрируют довольно выраженный педжетоз, иногда до верхних уровней эпидермиса, который может имитировать меланому in situ. Аббревиатура MANIAC (меланоцитарный акральный невус с внутриэпидермальным восхождением клеток) применялась для описания этих доброкачественных невусов. Ключевой полезной особенностью является преимущественно гнездовой характер поражения с очагами педжетоида, возникающими над этими гнездами, а не диффузной лентигинозной пролиферацией, обычно наблюдаемой при акральной меланоме. Отдельные области «дымовых труб» меланина можно увидеть в роговом слое над этими гнездами, в отличие от диффузного отложения меланина роговицы, наблюдаемого при меланоме. Кроме того, в акральных невусах должно наблюдаться некоторое созревание дермы, если имеется дермальный компонент (рис. 11, 12).
Кроме того, в акральных невусах должно наблюдаться некоторое созревание дермы, если имеется дермальный компонент (рис. 11, 12).
Патология акральных меланоцитарных невусов
Рисунок 11
Рисунок 12
Диспластический невус
Диспластический невус также называется невус Кларка. Это довольно противоречивая сущность — некоторые авторитеты требуют исключить этот термин из дерматопатологического лексикона. Диспластические невусы Кларка — это доброкачественные, часто большие родинки с необычными клиническими и характерными гистологическими особенностями. Хотя обычно это спорадические случаи, бывают и семейные случаи (синдром диспластического невуса).
Гистологически дисплазированные невусы имеют следующие характерные признаки (рис. 13):
13):
- Внутриэпидермальная лентигинозная гиперплазия меланоцитов с пролиферацией одиночных меланоцитов и базальных гнезд.
- Меланоцитарная цитологическая атипия с увеличенными гиперхромными ядрами и выраженными ядрышками. Некоторые патологоанатомы оценивают степень атипии как легкую, умеренную или тяжелую (хотя для этого не существует диагностических рекомендаций).
- Стромальный ответ с фиброплазией (рубцеванием) папиллярной дермы и пролиферацией дермальных дендроцитов. Также может быть фиброз верхнего ретикулярного слоя дермы, указывающий на регрессию.
- Архитектурная атипия, в том числе «феномен плеча», при котором стыковое гнездование распространяется шире, чем дермальный компонент.
Патология диспластического меланоцитарного невуса
Рисунок 13
Поверхностная атипичная меланоцитарная пролиферация неизвестного значения
Некоторые патологоанатомы используют термин поверхностная атипичная меланоцитарная пролиферация неизвестного значения или SAMPUS для описания диспластических меланоцитарных поражений, при которых трудно исключить меланому in situ или инвазивную меланому в фазе радиального роста.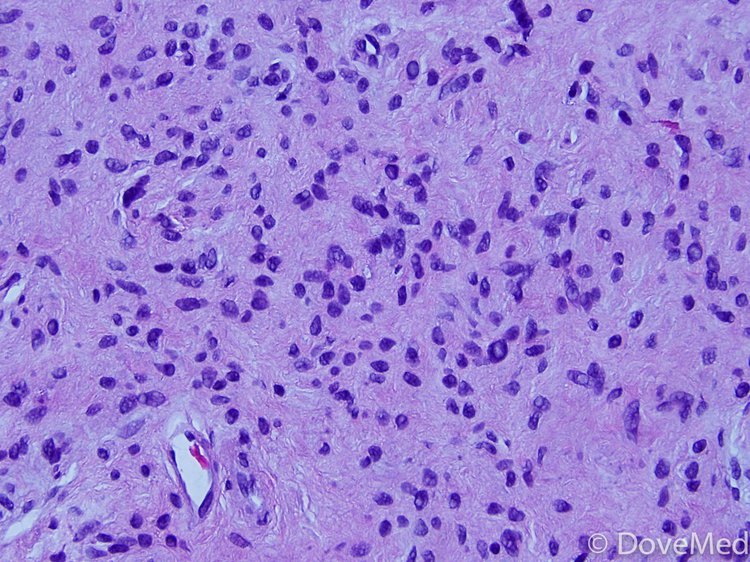 SAMPUS часто применяется, когда не может быть достигнут окончательный диагноз. В идеале следует избегать этого термина.
SAMPUS часто применяется, когда не может быть достигнут окончательный диагноз. В идеале следует избегать этого термина.
Гистологические изменения SAMPUS перекликаются с диспластическими невусами (лентигинозная пролиферация меланоцитов с цитологической атипией), однако дополнительно имеется очаговое педжетоидное распространение одиночных или гнездовых меланоцитов (рис. 14, 15).
Поверхностные атипичные меланоцитарные пролиферации неизвестной значимости (SAMPUS) патология
Рисунок 14
Рисунок 15
Дифференциальный диагноз
Наиболее важным дифференциальным диагнозом является меланома, но может потребоваться рассмотрение других форм меланоцитарных невусов, таких как врожденный невус, невус шпица или голубой невус.
Злокачественная меланома — Libre Pathology
Злокачественная меланома , также меланома , представляет собой агрессивный тип рака кожи, диагностика которого может быть сложной для патологоанатомов.
Он относится к более широкой категории меланоцитарных поражений, которая включает множество доброкачественных новообразований, некоторые из которых трудно отличить от меланомы.
Содержание
- 1 Общие
- 1.1 Патологические прогностические факторы
- 1.2 Клинический
- 2 Брутто
- 3 Микроскопический
- 3.1 Метастатический/без кожного покрова
- 3.1.1 DDx
- 3.2 Кожа
- 3.2.1 Изображения
- 3.2.1.1 www
- 3.2.1.2 ИСУ
- 3.2.2 Регрессия меланомы
- 3.2.2.1 Общие положения
- 3.2.2.2 Микроскопический
- 3.2.3 Метастатический по сравнению с первичным
- 3.2.4 Оценка маржи
- 3.2.4.1 Общие положения
- 3.2.4.2 Микроскопический
- 3.2.4.3 Оценка/отчетность маржи
- 3.2.5 Толщина по Бреслоу
- 3.2.5.1 Стадия опухоли
- 3.
 2.5.2 Уровень Кларка
2.5.2 Уровень Кларка
- 3.2.6 Подтипы
- 3.2.7 Кратко о подтипах
- 3.2.1 Изображения
- 3.1 Метастатический/без кожного покрова
- 4 Электронная микроскопия
- 5 пятен
- 6 ВВК
- 6.1 Стандартная панель
- 6.2 Пороговая панель
- 6.3 Панель сигнальных лимфатических узлов
- 6.4 Прочее
- 7 Молекулярный
- 8 Выйти
- 8.1 Меланома in situ
- 8.1.1 Заглавные буквы
- 8.1.2 Минимум МИС
- 8.1.3 Микро
- 8.1.3.1 Альтернативный
- 8.2 Инвазивная меланома
- 8.1 Меланома in situ
- 9 См. также
- 10 Каталожные номера
- 11 Внешние ссылки
Общий
- Известен как великий подражатель патологии; это может выглядеть как многое.
Патологические прогностические факторы
Патологические предикторы неблагоприятного прогноза: [1]
- Толщина опухоли (толщина Брюслоу) > 1 мм.
 92.
92. - Изъязвление.
- Регрессия —> 75% опухоли.
- Микросателлитоз — гнездо опухолевых клеток размером > 0,05 мм, отделенное от первичной опухоли >=0,3 мм и <= 2 см.
- Транзитные метастазы.
- Лимфоваскулярная инвазия.
- Периневральная инвазия.
- Отсутствие инфильтрирующих опухоль лимфоцитов (TIL). [ цитирование необходимо ]
Клинические
Серологические предикторы неблагоприятного прогноза:
- Лактатдегидрогеназа (ЛДГ) > 200–225 ЕД/л.
- Алюминий < 35 г/л.
Эпидемиология:
- Сильная связь с пребыванием на солнце.
- Типично кавказцы.
- Чернокожие редко болеют меланомой. Когда они делают это часто на ладонях или подошвах. [2] [3]
Брутто
Устройство памяти ABCDE : [4]
- Асимметричный
- Бордюры (неправильные).

- Цвет (черный — переменный в поражении).
- Диаметр (более 6 мм).
- Эволюция (изменение со временем).
Микроскопический
Метастатический/без кожи
Особенности (без кожи):
- Классический вид меланомы:
- Слабосвязный; смесь мелких гнезд клеток, одиночных клеток.
- Гнезда часто имеют расщелины с окружающими тканями.
- Смесь веретенообразных и эпителиоидных клеток:
- +/- Иногда крупные двуядерные клетки.
- Цитоплазма с коричневым пигментом (меланином).
- Выступающие (крупные) красные ядрышки (как при серозной карциноме яичника).
- Выраженный ядерный плеоморфизм — изменение размера, формы и окраски клеток (как при серозной карциноме яичника).
- Ядерные псевдовключения (как в папиллярной карциноме щитовидной железы ).
- Слабосвязный; смесь мелких гнезд клеток, одиночных клеток.
Примечания:
- Может выглядеть как угодно.

- Как говорится, саркоидоз есть во всех внутренних заболеваниях DDx… меланома есть во всех патологиях DDx
- Может не иметь ядерной атипии.
- Диагноз основывается на архитектуре (восходящее распространение в эпидермисе, одиночные клетки, асимметрия).
DDx
- Карцинома.
- Серозная карцинома – как серозная карцинома, так и меланома имеют большое ядрышко.
- Саркома — возможно наличие веретенообразных клеток.
- Светлоклеточная саркома (также известная как меланома мягких тканей).
- Метапластическая карцинома.
- Веретеноклеточный плоскоклеточный рак.
- Эпителиоидная ангиосаркома.
- Лимфома.
- Узловой невус — доброкачественный невус в лимфатическом узле.
- Другие (доброкачественные) меланоцитарные поражения.
Изображения:
- Десмопластическая меланома — несколько изображений (upmc.
 edu).
edu).
Кожа
Особенности (кожа):
- Меланоцитарная дифференцировка:
- Пигментация (меланин).
- Ядерное псевдовключение.
- Серая цитоплазма.
- Чистый (артефактный) ореол вокруг ячеек.
- Архитектура:
- Пленка — диагностика .
- Асимметрия архитектуры — судя по низкому увеличению.
- Отсутствие созревания — см. ниже.
- +/-Ядерная атипия — особ. ядрышки.
- Может встречаться в невусе шпица.
- +/-Рассеяние меланоцитов вверх, также известное как внутриэпидермальный подъем — внешний вид «пушечного ядра».
- Не имеет диагностического значения в следующих случаях:
- Акральные узлы — см.: Акральный невус .
- Гистологические признаки травмы.
- Толстый плотный роговой слой .
- Не имеет диагностического значения в следующих случаях:
- +/-Асимметрия пигментации.
Созревание — с глубиной:
- Клетки становятся меньше.

- Митозы уменьшаются.
- Пигментация уменьшается.
- Гнезда становятся меньше.
Устройство памяти CMPA : C элли, M итосы, P игмент, A скопления клеток (гнезда).
DDx:
- Эпителиоидные клеточные формы:
- Невус шпица — особо сложный.
- Ключевые отличия: созревание и симметрия.
- Меланоцитарный невус — особенно:
- Диспластический невус.
- Невус шпица — особо сложный.
- Веретенообразные формы клеток:
- Веретеноклеточный плоскоклеточный рак.
- Атипичная фиброксантома.
- Лейомиосаркома.
- Кожный рубец.
- Голубой невус.
Изображения
www
- Злокачественная меланома – несколько изображений (upmc.edu).
MIS
Регрессия меланомы
Основная статья: Регрессия опухоли
Общие
- Полная регрессия без метастазов оценивается в 10-20%.
 [5]
[5] - Часто встречается ~25% случаев. [5]
- Полная регрессия и частичная регрессия >75% поражения являются плохим прогностическим признаком. [6]
Примечание:
- Меланоцитарные поражения в целом, не только меланома, могут регрессировать. [7] [8]
Микроскопический
Особенности — все необходимое:
- Меланоцитов нет.
- Меланофаги.
- Фиброз.
- Истонченный эпидермис.
- Телеангиэктатические сосуды.
- Лимфоциты.
Метастатические по сравнению с первичными
Первичные поражения должны иметь:
- Вовлечение эпидермиса.
Метастатические поражения классически имеют:
- Опухолевой ангиотропизм (скопление клеток опухоли вокруг сосудов).
- Внутрисосудистая инвазия.
- Нет эпидермального компонента.
Примечание:
- Гистология не является окончательной для метастатической меланомы по сравнению с первичной меланомой; вовлечение эпидермиса может наблюдаться у mets.

- IHC (как и гистология) не является окончательным . [9]
- Анамнез/клиника важны для дифференциации.
Оценка края
Основная статья: Хирургический край
Общее
- Адекватное расстояние зависит от стадии опухоли — см. хирургический край ст.
- Оценка границ, как известно, затруднена, так как существует множество имитаторов меланомы in situ: [10]
- Меланоцитарная гиперплазия (считается находящейся в континууме с меланомой) может быть связана с:
- Воздействие света.
- Перитуморальный эффект.
- Предыдущая биопсия.
- Солнечное лентиго.
- Лихеноидные реакции.
- Меланоцитарная гиперплазия (считается находящейся в континууме с меланомой) может быть связана с:
Микроскопический
Характеристики МИС: [10]
- Педжетоидное распространение меланоцитов.
- Узловые или внутриэпидермальные меланоцитарные гнезда.
- Три или более смежных меланоцитов в базальном слое.

- Увеличение количества базальных меланоцитов (> 25 меланоцитов/0,5 мм базального слоя).
- Выраженная цитологическая атипия — многоядерные клетки.
- Вовлечение надпочечников.
Хромая мнемоника ПОЛЯ :
- M выраженная цитологическая атипия.
- A поражение дна.
- R поток меланоцитов.
- G равития, не поддающаяся меланоцитам (распространение Пегетоида).
- I nповышение базальных меланоцитов.
- N ЭСТ меланоцитов.
Оценка/сообщение о границах
- Нет единого мнения о том, как сообщать о границах при меланоме.
Рекомендуется:
- Попробуйте отделить клетки меланомы от доброкачественных меланоцитов.
- Используйте мнемонику MARGIN выше.
- Меланоциты с ядерной атипией = клетки меланомы.
- Используйте мнемонику MARGIN выше.
- Сообщите об очистке ближайшей к краю клетки меланомы.

- Положительный край = клетка меланомы касается чернил.
- Очень близко сообщается как «зазор < 0,1 мм».
- Используйте иммунные красители для помощи в оценке сложных случаев:
- MiTF считается предпочтительным маркером. Считается, что
- MART-1 (Мелан А) завышает количество меланоцитов; следует использовать , а не . [11]
- S-100 также маркирует фолликулярные дендритные клетки; это , а не предпочтительный маркер.
Толщина по Бреслоу
- АКА максимальная толщина опухоли .
- Глубина, измеренная от зернистого слоя до самой глубокой внутридермальной опухолевой клетки, является прогностическим фактором выживания. [12]
Опухоль 9 стадии0019
Стадирование меланомы основывается в первую очередь на толщине по Бреслоу: [13] [14]
- pT1 ≤ 1,0 мм.
- pT1a: ≤ 0,8 мм, без изъязвления.

- pT1b: изъязвление присутствует или 0,8 мм < толщина ≤ 1,0 мм (с изъязвлением или без него).
- pT1a: ≤ 0,8 мм, без изъязвления.
- pT2 от 1,01 мм до 2,0 мм.
- рТ2а: изъязвления нет.
- pT2b: изъязвление присутствует.
- pT3 от 2,01 мм до 4,0 мм.
- pT3a: без изъязвления.
- pT3b: изъязвление присутствует.
- рТ4 >4,0 мм.
- pT4a: без изъязвления.
- pT4b: изъязвление присутствует.
Уровень Кларка
- АКА анатомический уровень .
- Не так воспроизводимы, как Толщина по Бреслоу . По этой причине не используется.
Анатомический уровень — определение:
- I = только эпидермис (также известная как меланома in situ).
- II = распространяется на папиллярную дерму, но не , а не заполнить или расширить.
- III = заполняет и расширяет папиллярную дерму.
- IV = распространяется на ретикулярную дерму.

- V = проникает в подкожную клетчатку.
Подтипы
| Название подтипа | Ключевая особенность | Микроскопический дополнительный | ДДкс | Изображение | Примечания/другое | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| Меланома in situ | ограничен эпидермисом, ядерная атипия | увеличение меланоцитов, ядерная гиперхромия, +/- меланоциты над супрапапиллярной пластинкой (над базальным слоем) = «Пегетоидное распространение» | меланоцитарная гиперплазия, педжетоидный невус Шпица, диспластический невус [15] | (upmc.edu), (туалет) | lentigo maligna (LM) – меланома in situ [16] на поврежденной солнцем коже; LM следует путать , а не с лентиго злокачественной меланомой (LMM) | |||||
| Злокачественная меланома — тип поверхностного распространения | атипичных меланоцитов на всех уровнях эпидермиса + дермы | атипичных дермальных меланоцитов одиночные, в скоплениях или пластах | сложный меланоцитарный невус | Изображение? | Примечания/другое? | |||||
| Злокачественная меланома лентигинозного типа | атипичных меланоцитов, заметных вдоль базальных кератиноцитов + в дерме | ядерная атипия | меланома in situ | Изображение? | lentigo maligna melanoma (LMM) = лентигинозная злокачественная меланома с солнечным повреждением 0 Злокачественная меланома — узловой тип | большой кожный узел/лист | ядерная атипия; может не проявляться в эпидермисе | метастатическая меланома | Изображение? | Примечания/другое? |
| Злокачественная меланома — десмопластически-нейротропный тип АКА десмопластическая меланома | крупных атипичных веретенообразных клеток, между коллагеновыми | преимущественно кожные, +/-лимфоциты (узелковые или инфильтрирующие) [17] | плеоморфная недифференцированная саркома (MFH), рубец, дерматофиброма, DFSP, лейомиосаркома, десмопластический невус Шпица, склерозирующий голубой невус | (upmc. edu) edu) | IHC: редко S100-, обычно Melan A- и HMB-45-; подразделяется на смешанную десмопластическую меланому и чистую десмопластическую меланому | |||||
| Злокачественная меланома невоидного типа | выраженные ядрышки, глубокие митозы — диагноз высокой мощности | имитирует невус при малом увеличении; «толкать» эластические волокна вниз (в отличие от доброкачественных невусов) | (доброкачественный) невус | Изображение? | глубина HMB-45+ | |||||
| Злокачественная меланома — шпицоидный тип | вложенный паттерн, ядерная атипия, отсутствие созревания (крупные глубокие клетки) | Коэффициент NCувеличен (по сравнению со Spitz) | Невус Шпица | Изображение? | Примечания/другое? |
Краткое описание подтипов
| Название подтипа | Ключевая особенность |
|---|---|
| на месте | приурочен к эпидермису, в отличие от всех остальных |
| поверхностное распространение | над базальным слоем |
| лентигинозные | по базальным кератиноцитам |
| узловатый | узелковое поражение кожи |
| десмопластически-нейротропный | атипичных дермальных веретенообразных клеток |
| невоид | невусоподобный при малой мощности |
| шпицоид | имитирует невус Шпица (на DE-переходе) |
- Меланосомы.

Изображения:
- Меланосомы (nature.com).
Красители
- Краситель Фонтана-Массона , красители меланин. [18]
- Может быть полезно отличить меланин от других коричневых веществ (например, липофусцина, гемосидерина).
Стандартная панель
- S-100 +ve.
- Отрицательное окрашивание практически исключает диагноз.
- HMB-45 +ve — особенно глубокие, часто пятнистые.
- Мелан А (МАРТ-1) +ве.
Примечания:
- Приведенная выше стандартная панель (S100, HMB-45, MART-1) также положительна при других поражениях, например. сотовый голубой невус .
- Мелан А склонен завышать количество меланоцитов. [11]
- Подсчет клеточных тел может дать точный результат. [ ссылка необходима ]
- S-100 маркирует меланоциты и фолликулярные дендритные клетки.

Пороговая панель
Когда уверен, что это меланоциты… но не уверен, что это меланома:
- HMB-45 +ve deep melanocytes.
- При доброкачественных образованиях глубокие (зрелые) меланоциты отрицательны.
- Ки-67.
Панель сторожевого лимфатического узла
Основная статья: сторожевой лимфатический узел
Три набора из следующего (всего 12 слайдов):
- H&E.
- С-100.
- МАРТ-1.
- НМБ-45.
Примечания:
- Положительный примерно в 20% случаев — на основании одной серии. [19]
- Сильно зависит от Т-стадии (T1 ~5%, T2 ~11%, T3 ~28%, T4 ~47%).
Другие
- SOX10 + ve — полезно для дифференциации рубцов после удаления. [20]
- SOX10 = паншванновский и меланоцитарный маркер.
- CD99 +ve.
- Коктейль меланомы (HMB-45, MART-1).
 [21]
[21] - Фактор транскрипции микрофтальмии (MITF) — легко интерпретировать, так как это окрашивание ядер. [22] [23]
- Тирозиназа. [24]
- WT1 обычно +ve [25] — обычно не используется.
Молекулярный
- Обычно имеют мутации BRAF. [26]
- Десмопластическая меланома имеет наибольшее количество мутаций (62 на мегабазу). [27]
- Большое количество переходов (C>T) указывает на то, что основной причиной является УФ-излучение.
- Прибл. 15% случаев имеют амплификацию NFKBIE.
Выйти
Меланома in situ
Поражение кожи, левая верхняя часть спины, повторное иссечение: - Меланома in situ, полностью иссеченная. -- Хирургический зазор 8 миллиметров. - Кожный рубец. - Солнечный эластоз. Комментарий: Случай был частично рассмотрен с доктором X; он согласен с наличием меланомы in situ.
Заглавные буквы
ПОРАЖЕНИЕ КОЖИ, СРЕДНЯЯ-СРЕДНЯЯ ЧАСТЬ СПИНЫ, ПУНКТОВАЯ БИОПСИЯ: - МЕЛАНОМА НА МЕСТО, БЛИЖАЙШИЙ (БОКОВОЙ) КРАЙ ПРИБЛИЗИТЕЛЬНО 1 ММ -- СЛЕДУЕТ ВЫПОЛНИТЬ ШИРОКОЕ ПОВТОРНОЕ ИСКЛЮЧЕНИЕ.КОММЕНТАРИЙ: Поражение характеризуется легкой ядерной атипией и заметной архитектурной сложностью. Он имеет ламеллярный фиброз и множественные очаги сложных сетчатых мостиков и педжетоидов. распространение меланоцитов. Митотическая активность видна очагово.
ПОРАЖЕНИЕ КОЖИ, СРЕДНЯЯ ЧАСТЬ СПИНЫ, ИСКЛЮЧЕНИЕ: - LENTIGO MALIGNA (СОЛНЕЧНЫЙ ЭЛАСТОЗ И МЕЛАНОМА IN SITU), ЗАЗОР КРАЯ <0,1 ММ. КОММЕНТАРИЙ: Это поражение должно быть иссечено повторно.
ПОРАЖЕНИЕ КОЖИ, СРЕДНЯЯ ЧАСТЬ СПИНЫ, ИСКЛЮЧЕНИЕ: - МЕЛАНОМА IN SITU И СОЛНЕЧНЫЙ ЭЛАСТОЗ (ЗЛОКАЧЕСТВЕННОЕ ЛЕНТИГО), ЗАЗОР 2 ММ. КОММЕНТАРИЙ: Наличие меланомы in situ подтверждается иммуноокрашиванием (HMB-45, MITF). Это поражение должно быть иссечено повторно.
Минимум MIS
БИОПСИЯ НОГТЯ БОЛЬШОГО ЛЕВОГО БОЛЬШОГО КАНАЛА, АВУЛЬСИИ И НОГТЕЙНОЙ МАТРИЦЫ: - ПО КРАЙНЕЙ МЕРЕ ЗЛОКАЧЕСТВЕННАЯ МЕЛАНОМА IN SITU. КОММЕНТАРИЙ: Количество диагностического материала субоптимально. Ограниченное количество пораженных клеток окрашивается следующим образом: ПОЛОЖИТЕЛЬНО: S-100, HMB-45, MITF, Мелан А.Внутренний осмотр подтверждает впечатление по крайней мере меланомы in situ.
Micro
На срезах показана покрытая волосами кожа с атипичными меланоцитами, ограниченными эпидермисом. Меланоциты рассеяны вверх (фокально), имеют сливающийся рост и ядрышки, вовлекают придаточные структуры. Иногда встречаются крупные многоядерные меланоциты с ядрами. расположены по периферии клетки. Митотическая активность не выражена. Присутствует обширный солнечный эластоз.
Поражение очень близко к краю (зазор <0,1 мм).
Alternate
На срезах показана кожа с пигментированными атипичными меланоцитами, ограниченными эпидермисом. Меланоциты рассеяны вверх, имеют очаговый сливающийся рост и ядрышки. Митотическая активность не выражена. На заднем плане присутствует солнечный эластоз. Поражение распространяется на край ткани; он иссечен не полностью.
Инвазивная меланома
ПОРАЖЕНИЕ КОЖИ, ЛЕВАЯ НИЖНЯЯ ЧАСТЬ СПИНЫ, БРИТВАЯ БИОПСИЯ: - ИНВАЗИВНАЯ ЗЛОКАЧЕСТВЕННАЯ МЕЛАНОМА.-- ПО КРАЙНЕЙ МЕРЕ pT3a. -- 6 МИТОЗ/ММ*ММ. -- ГЛУБОКИЕ И БОКОВЫЕ КРАИ ПОЛОЖИТЕЛЬНЫ, СЛЕДУЕТ ВЫПОЛНИТЬ ШИРОКОЕ ПОВТОРНОЕ ИССЕЧЕНИЕ. -- ПОЖАЛУЙСТА, СМОТРИТЕ ОБЗОР ОПУХОЛИ. -- ПОЖАЛУЙСТА, СМОТРИТЕ КОММЕНТАРИЙ. КОММЕНТАРИЙ: Морфологическое впечатление подтверждается иммуноокрашиванием; опухоль является ПОЛОЖИТЕЛЬНОЙ для С-100, НМБ-45 и МАРТ-1.
См. также
- Дерматопатология.
- Дерматологические новообразования.
- Цитопатология.
- Меланоцитарные поражения.
Ссылки
- ↑ URL: http://www.cap.org/apps/docs/committees/cancer/cancer_protocols/2011/SkinMelanoma_11protocol.pdf. Дата обращения: 29 марта 2012 г.
- ↑ Лефкович, Джей Х. (2006). Обзор Совета по анатомической патологии (1-е изд.). Сондерс. стр. 362 Q49. ISBN 978-1416025887.
- ↑ Берд-Майлз, К.; Тумбс, Эл.; Пек, ГЛ. (январь 2007 г.). «Рак кожи у лиц африканского, азиатского, латиноамериканского и американо-индейского происхождения: различия в заболеваемости, клинических проявлениях и выживаемости по сравнению с кавказцами».
 J Препараты Дерматол 6 (1): 10-6. PMID 17373156.
J Препараты Дерматол 6 (1): 10-6. PMID 17373156. - ↑ Бусам, Клаус Дж. (2009). Дерматопатология: том в серии «Основы диагностической патологии» (1-е изд.). Сондерс. стр. 466. ISBN 978-0443066542.
- ↑ 5.0 5.1 Принц, К. (июль 2001 г.). «Спонтанная регрессия меланомы может дать представление об иммунологии рака». J Natl Cancer Inst 93 (14): 1047-8. PMID 11459861.
- ↑ Кроусон, А.Н.; Магро, см .; Михм, MC. (февраль 2006 г.). «Прогнозисты меланомы, отчет о меланоме и сигнальный лимфатический узел». Mod Pathol 19 Приложение 2 : S71-87. doi: 10.1038/modpathol.3800517. PMID 16446717.
- ↑ Бусам, Клаус Дж. (2009). Дерматопатология: том в серии «Основы диагностической патологии» (1-е изд.). Сондерс. стр. 476. ISBN 978-0443066542.
- ↑ Спикарт, Р.; ван Гил, Н.; Вермален, К.В.; Ламберт, Дж.; Ван Геле, М .; Спикарт, ММ .; Броше, Л. (апрель 2011 г.). «Иммунные реакции при доброкачественных и злокачественных меланоцитарных поражениях: уроки иммунотерапии».
 Пигментно-клеточная меланома Res 24 (2): 334-44. doi:10.1111/j.1755-148X.2010.00799.x. PMID 21029398.
Пигментно-клеточная меланома Res 24 (2): 334-44. doi:10.1111/j.1755-148X.2010.00799.x. PMID 21029398. - ↑ Герьер-Ковач, PM.; Хант, Э.Л.; Паттерсон, Дж. В.; Глембоки, ди-джей; Английский, JC .; Вик, мр. (июль 2004 г.). «Первичная меланома кожи и кожные меланомные метастазы: сравнительные гистологические особенности и иммунофенотипы». Am J Clin Pathol 122 (1): 70-7. doi: 10.1309/FUQH-92B0-3902-5LHG. PMID 15272532.
- ↑ 10,0 10.1 Троттер М.Дж. (июнь 2011 г.). «Оценка края меланомы». Clin Lab Med 31 (2): 289-300. doi: 10.1016/j.cll.2011.03.006. PMID 21549242.
- ↑ 11,0 11,1 Ким, Дж.; Таубе, Дж. М.; МакКальмонт, TH .; Глушак, Э.Дж. (октябрь 2011 г.). «Количественное сравнение MiTF, Melan-A, HMB-45 и Mel-5 при солнечном лентиго и меланоме in situ». J Кутан Патол 38 (10): 775-9. doi:10.1111/j.1600-0560.2011.01763.x. PMID 21797920.
- ↑ Митчелл, Ричард; Кумар, Винай; Фаусто, Нельсон; Аббас, Абул К.
 ; Астер, Джон (2011). Pocket Companion to Robbins & Cotran Pathologic Foundation of Disease (8-е изд.). Эльзевир Сондерс. стр. 595. ISBN 978-1416054542.
; Астер, Джон (2011). Pocket Companion to Robbins & Cotran Pathologic Foundation of Disease (8-е изд.). Эльзевир Сондерс. стр. 595. ISBN 978-1416054542. - ↑ Новецкий, З.И.; Рутковски, П.; Мичей, В. (август 2008 г.). «Преимущество выживаемости пациентов с положительной меланомой сигнального узла после завершения диссекции лимфатического узла может быть ограничено подгруппой с толщиной первичного поражения по Бреслоу более 1,0 и менее или равной 4 мм (pT2-pT3)». Энн Сург Онкол 15 (8): 2223-34. doi: 10.1245/s10434-008-9965-3. PMID 18506535.
- ↑ URL: https://documents.cap.org/protocols/Skin.Melanoma.Bx_4.3.0.1.REL_CAPCP.pdf. Дата обращения: 14 сентября 2021 г.
- ↑ Фаррахи, Ф.; Эгберт, БМ .; Светтер, С.М. (июль 2005 г.). «Гистологическое сходство между злокачественным лентиго и диспластическим невусом: важность клинико-патологических различий». J Кутан Патол 32 (6): 405-12. дои: 10.1111/j.0303-6987.2005.00355.х. PMID 15953373.

- ↑ МакКенна, Дж. К.; Флорелл, СР; Голдман, Г.Д.; Боуэн, ГМ. (апрель 2006 г.). «Злокачественное лентиго / меланома злокачественного лентиго: текущее состояние диагностики и лечения». Dermatol Surg 32 (4): 493-504. doi:10.1111/j.1524-4725.2006.32102.x. PMID 16681656.
- ↑ URL: http://path.upmc.edu/cases/case378/dx.html. Дата обращения: 1 июня 2012 г.
- ↑ URL: http://education.vetmed.vt.edu/curriculum/VM8054/labs/Lab2/Examples/exfontana.htm. Дата обращения: 5 мая 2010 г.
- ↑ Тейшейра В., Виейра Р., Коутиньо I, и др. (2013). «Прогнозирование состояния сигнального узла и клинического исхода в центре меланомы». J Рак кожи 2013 :
- 1. doi:10.1155/2013/
- 1. PMC 3886376. PMID 24455276. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3886376/.
- ↑ Рамос-Герберт Ф.И., Карамчандани Дж., Ким Дж., Дадрас С.С. (сентябрь 2010 г.). «Иммуноокрашивание SOX10 отличает десмопластическую меланому от рубца после удаления».
 Дж. Кутан. Патол. 37 (9): 944–52. doi:10.1111/j.1600-0560.2010.01568.x. PMID 20653825.
Дж. Кутан. Патол. 37 (9): 944–52. doi:10.1111/j.1600-0560.2010.01568.x. PMID 20653825. - ↑ Джани П., Четти Р., Газарян Д.М. (апрель 2008 г.). «Необычная составная пиломатричная карцинома с меланоцитами внутри очага поражения: дифференциальный диагноз, иммуногистохимическая оценка и обзор литературы». Am J Dermatopathol 30 (2): 174–7. doi:10.1097/DAD.0b013e318165b8fe. PMID 18360125.
- ↑ Online «Менделевское наследование у человека» (OMIM) 156845
- ↑ Леви, К.; Халед, М .; Фишер, ДЭ. (сентябрь 2006 г.). «MITF: главный регулятор развития меланоцитов и онкогена меланомы». Trends Mol Med 12 (9): 406-14. doi:10.1016/j.molmed.2006.07.008. PMID 16899407.
- ↑ Рома, АА.; Маги-Галлуцци, К.; Чжоу, М. (январь 2007 г.). «Дифференциальная экспрессия меланоцитарных маркеров в миоидных, липоматозных и сосудистых компонентах почечных ангиомиолипом». Arch Pathol Lab Med 131 (1): 122-5. doi:10.
 1043/1543-2165(2007)131[122:DEOMMI]2.0.CO;2. PMID 17227112.
1043/1543-2165(2007)131[122:DEOMMI]2.0.CO;2. PMID 17227112. - ↑ Уилшер М., Чирала Б. (ноябрь 2007 г.). «WT1 как дополнительный маркер злокачественной меланомы: иммуногистохимическое исследование целых срезов». Гистопатология 51 (5): 605–10. doi:10.1111/j.1365-2559.2007.02843.x. PMID 17927581.
- ↑ Броз, Массачусетс; Вольпе, П.; Фельдман, М.; Кумар, М.; Риши, И.; Герреро, Р.; Эйнхорн, Э.; Херлин, М. и др. (декабрь 2002 г.). «Мутации BRAF и RAS при раке легких и меланоме человека». Рак Res 62 (23): 6997-7000. PMID 12460918.
- ↑ Шаин, А.Х.; Гарридо, М .; Боттон, Т .; Талевич, Э .; Да, я .; Санборн, Дж. З.; Чанг, Дж.; Ван, Нью-Джерси. и другие. (октябрь 2015 г.). «Секвенирование экзома десмопластической меланомы выявляет повторяющиеся мутации промотора NFKBIE и разнообразные активирующие мутации в пути MAPK». Nat Genet 47 (10): 1194-9. дои: 10.1038/ng.3382. PMID 26343386.
Внешние ссылки
- Дорогой 16-летний я - DCMFCanada (youtube.






 2.5.2 Уровень Кларка
2.5.2 Уровень Кларка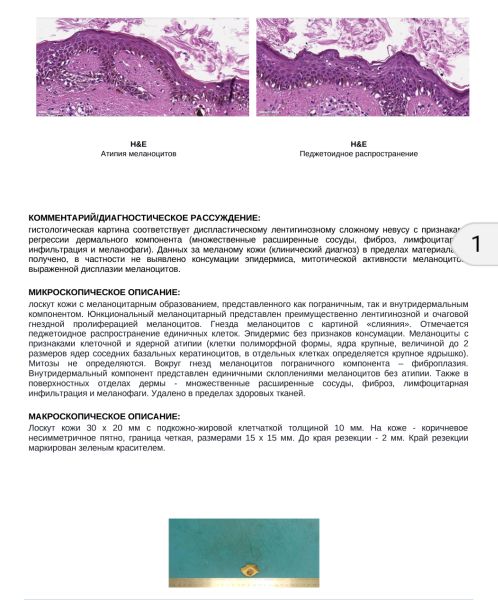 92.
92.
 edu).
edu).
 [5]
[5] 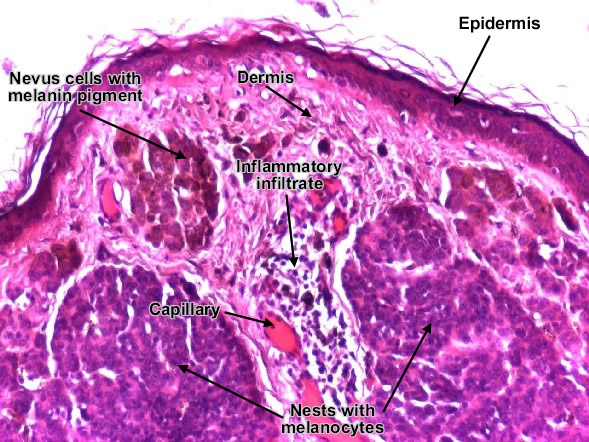

 [21]
[21] 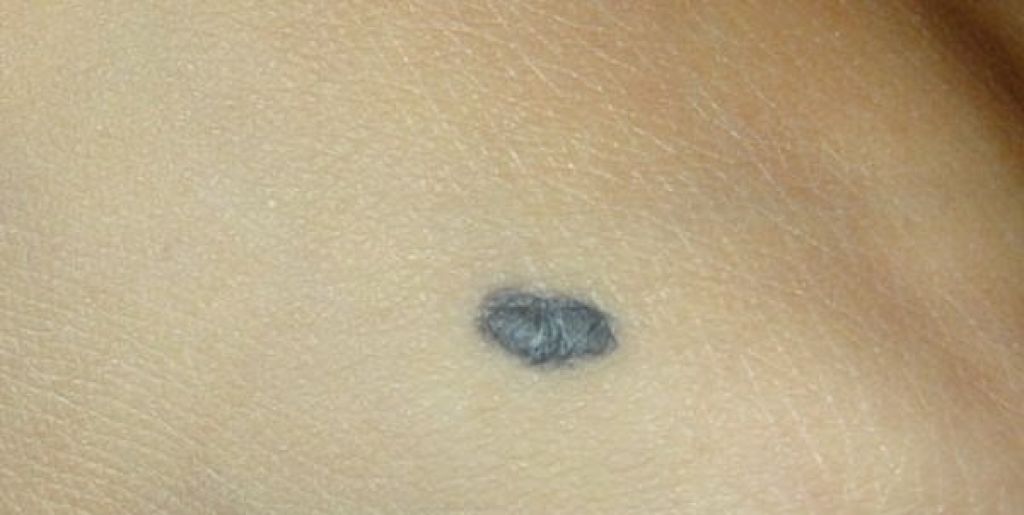 КОММЕНТАРИЙ:
Поражение характеризуется легкой ядерной атипией и заметной архитектурной сложностью.
Он имеет ламеллярный фиброз и множественные очаги сложных сетчатых мостиков и педжетоидов.
распространение меланоцитов. Митотическая активность видна очагово.
КОММЕНТАРИЙ:
Поражение характеризуется легкой ядерной атипией и заметной архитектурной сложностью.
Он имеет ламеллярный фиброз и множественные очаги сложных сетчатых мостиков и педжетоидов.
распространение меланоцитов. Митотическая активность видна очагово.
 Внутренний осмотр подтверждает впечатление по крайней мере меланомы in situ.
Внутренний осмотр подтверждает впечатление по крайней мере меланомы in situ.
 -- ПО КРАЙНЕЙ МЕРЕ pT3a.
-- 6 МИТОЗ/ММ*ММ.
-- ГЛУБОКИЕ И БОКОВЫЕ КРАИ ПОЛОЖИТЕЛЬНЫ, СЛЕДУЕТ ВЫПОЛНИТЬ ШИРОКОЕ ПОВТОРНОЕ ИССЕЧЕНИЕ.
-- ПОЖАЛУЙСТА, СМОТРИТЕ ОБЗОР ОПУХОЛИ.
-- ПОЖАЛУЙСТА, СМОТРИТЕ КОММЕНТАРИЙ.
КОММЕНТАРИЙ:
Морфологическое впечатление подтверждается иммуноокрашиванием; опухоль является ПОЛОЖИТЕЛЬНОЙ для
С-100, НМБ-45 и МАРТ-1.
-- ПО КРАЙНЕЙ МЕРЕ pT3a.
-- 6 МИТОЗ/ММ*ММ.
-- ГЛУБОКИЕ И БОКОВЫЕ КРАИ ПОЛОЖИТЕЛЬНЫ, СЛЕДУЕТ ВЫПОЛНИТЬ ШИРОКОЕ ПОВТОРНОЕ ИССЕЧЕНИЕ.
-- ПОЖАЛУЙСТА, СМОТРИТЕ ОБЗОР ОПУХОЛИ.
-- ПОЖАЛУЙСТА, СМОТРИТЕ КОММЕНТАРИЙ.
КОММЕНТАРИЙ:
Морфологическое впечатление подтверждается иммуноокрашиванием; опухоль является ПОЛОЖИТЕЛЬНОЙ для
С-100, НМБ-45 и МАРТ-1.
 J Препараты Дерматол 6 (1): 10-6. PMID 17373156.
J Препараты Дерматол 6 (1): 10-6. PMID 17373156. Пигментно-клеточная меланома Res 24 (2): 334-44. doi:10.1111/j.1755-148X.2010.00799.x. PMID 21029398.
Пигментно-клеточная меланома Res 24 (2): 334-44. doi:10.1111/j.1755-148X.2010.00799.x. PMID 21029398.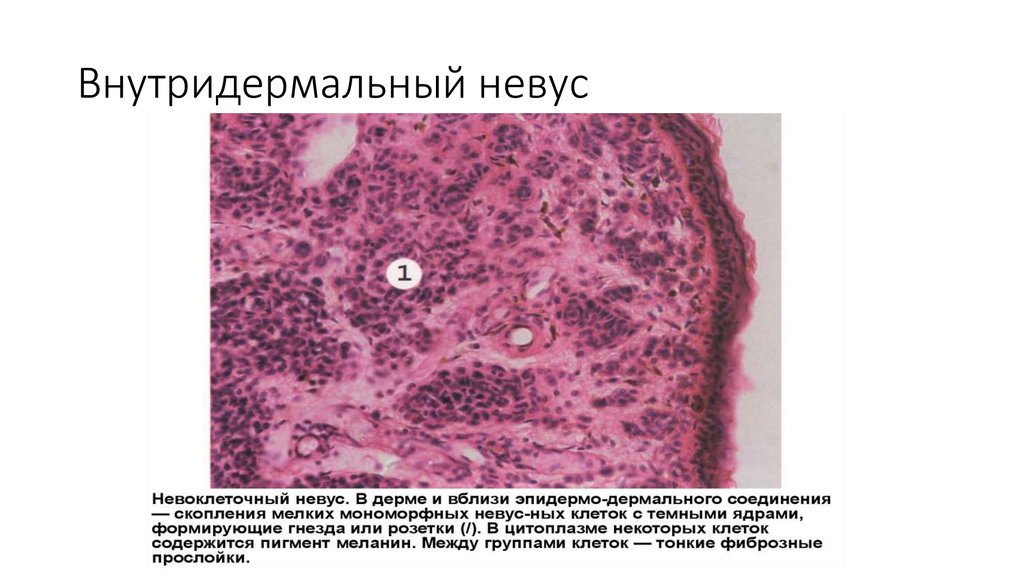 ; Астер, Джон (2011). Pocket Companion to Robbins & Cotran Pathologic Foundation of Disease (8-е изд.). Эльзевир Сондерс. стр. 595. ISBN 978-1416054542.
; Астер, Джон (2011). Pocket Companion to Robbins & Cotran Pathologic Foundation of Disease (8-е изд.). Эльзевир Сондерс. стр. 595. ISBN 978-1416054542.
 Дж. Кутан. Патол. 37 (9): 944–52. doi:10.1111/j.1600-0560.2010.01568.x. PMID 20653825.
Дж. Кутан. Патол. 37 (9): 944–52. doi:10.1111/j.1600-0560.2010.01568.x. PMID 20653825. 1043/1543-2165(2007)131[122:DEOMMI]2.0.CO;2. PMID 17227112.
1043/1543-2165(2007)131[122:DEOMMI]2.0.CO;2. PMID 17227112.